
Referencias: RNMBP: recién nacido de muy bajo peso; RN: recién nacidos; DE: desvío estándar.
ARTÍCULO ORIGINAL
Morbimortalidad de recién nacidos con menos de 1500 gramos asistidos en hospitales públicos de la ciudad de Buenos Aires
Mortality and morbidity of very low birth weight newborn infants assisted in Buenos Aires public hospitals
Red de Neonatología de los Hospitales Públicos de la Ciudad Autónoma de Buenos Aires*
Médicos neonatólogos: Dr. Jorge Tavosnanskaa, Dra. Irene M. Carrerasb, Dra. Diana Fariñac, Dr. Guillermo Luchtenbergd, Dra. María Luisa Celadillae, Dra. Marcela Celottof, Dra. Norma Ferreirog, Dr. Jorge Gonzálezh, Dr. Isaac Groisi, Dr. Jorge Lamelasj, Dr. Mario Mardyksk, Dr. Abel Menalledl, Dra. Mariana Panzittam, Dra. Noemí Petruccellin, Dr. Claudio Solanad, Dr. Luis Somarugao, Dra. Sandra Caparrósi, Dr. Alberto Capriatan, Dr. Daniel Gangig, Dra. Nora Goyenecheh, Dra. Paula Molinaa, Dra. Delia Nagelo, Dr. Juan Orsinij, Dra. Adriana L. Piñóni, Dr. Elio Rojasd, Dra. Liliana Roldána, Dra. Cecilia Rubiod, Dra. Marta Russmannb y Dr. Mario Siniscalcoi.
a. Hospital General de Agudos "Dr. J. A. Fernández";
b. Hospital de Niños "Dr. R. Gutiérrez";
c. Hospital Nacional de Pediatría "Prof. Dr. J. P. Garrahan";
d. Hospital Maternoinfantil "R. Sardá";
e. Hospital General de Agudos "Dr. T. Álvarez";
f. Hospital General de Agudos "C. Argerich";
g. Hospital General de Agudos "Donación F. Santojanni";
h. Hospital General de Agudos "Dr. C. Durand";
i. Hospital General de Agudos "J. A. Penna";
j. Hospital General de Agudos "J. M. Ramos Mejía";
k. Hospital General de Agudos "D. Vélez Sarsfield";
l. Hospital de Pediatría "Dr. P. de Elizalde";
m. Hospital General de Agudos "P. Piñero";
n. Hospital General de Agudos "Dr. I. Pirovano";
o. Hospital General de Agudos "B. Rivadavia".
Buenos Aires, Argentina.
Correspondencia: Dra. Irene Mercedes Carreras: imcarreras@gmail.com
Conflicto de intereses Ninguno que declarar.
Recibido: 20-12-2011
Aceptado: 4-5-2012
RESUMEN
Introducción. La red neonatal de los hospitales
públicos porteños desarrolla una estrecha vigilancia de la evolución de los neonatos con menos
de 1500 g (RNMBPN), pues contribuyen en gran
medida a la morbimortalidad neonatal.
Objetivo. Analizar la morbimortalidad de los RNMBPN y determinar la mortalidad ajustada por
riesgo utilizando el puntaje de la Red Neonatal de
los países del cono sur de América (NEOCOSUR).
Material y métodos. Se incluyeron todos los recién nacidos vivos en hospitales de la red con
peso de 500-1500 g desde 2008 a 2010. Los datos
se registraron prospectivamente con metodología
estandarizada. Se calcularon las tasas de mortalidad, morbilidad y la mortalidad ajustada por
riesgo según puntaje de NEOCOSUR.
Resultados. En el período del estudio nacieron
92 698 niños de los cuales 1,26% pesó menos de
1500 g. Sólo 40,4% recibió corticoides antenatales completos. Un 62,7% desarrolló síndrome de difcultad respiratoria, 5,4% enterocolitis, 10,1%
hemorragia endocraneana y 13,4% retinopatía
grave. La sepsis precoz fue del 5,6%, la tardía
de 9,6%. Un 10,7% presentó displasia broncopulmonar. La mortalidad neonatal fue del 29,2% y
la ajustada sin malformados graves, 25,4%. La
supervivencia de niños con peso =750 g y edad
gestacional =26 semanas fue de 50%. El cociente mortalidad observada/esperada fue de 1,04,
con gran variabilidad.
Conclusiones. El porcentaje de RNMBP que recibió corticoides antenatales es bajo. La incidencia de sepsis y la proporción de niños con ROP
grave son elevadas. La mortalidad ajustada por
riesgo es superior a la esperada.
Palabras clave: Morbilidad neonatal; Mortalidad neonatal; Recién nacido de muy bajo peso; Mortalidad ajustada por riesgo.
SUMMARY
Introduction. The Neonatal Network of Public Hospitals in the city of Buenos Aires closely
monitors the progress of newborn infants with
a birth weight less than 1500 g (very low birth
weight, VLBW) because it largely contributes to
neonatal morbidity and mortality.
Objective. To analyze the morbidity and mortality of VLBW infants and determine their riskadjusted mortality using the score of the South
American Neonatal Network (Red Neonatal de
los países del Conosur de América, NEOCOSUR).
Material and Methods. Live infants born in the network hospitals with a birth weight of 500-1499 g
between 2008 and 2010 were included in the
study. Data was recorded prospectively using a
standardized methodology. Mortality, morbidity and risk-adjusted mortality rates according
to the NEOCOSUR score were estimated.
Results. There were 92,698 infants born during
the study period. Of them, 1.26% weighed less
than 1500 g at birth. Only 40.4% of these received
a full course of antenatal corticosteroids. A total of 62.7% of these developed respiratory distress
syndrome, 5.4% enterocolitis, 10.1% intracranial
hemorrhage, and 13.4% severe retinopathy. Early
sepsis was observed in 5.6%, and late sepsis in
9.6%. Bronchopulmonary dysplasia was present in 10.7% of the cases. Neonatal mortality
was 29.2%, and the adjusted mortality with no
major malformations was 25.4%. Survival of infants with a birth weight of =750 g and a gestational age of =26 weeks was 50%. The observed/expected mortality ratio was 1.04, with a large
variability.
Conclusions. The percentage of VLBW infants
who received antenatal corticosteroids was low.
The incidence of sepsis and the rate of infants with
severe retinopathy of prematurity are high. The
risk-adjusted mortality is higher than expected.
Key words: Neonatal morbidity; Neonatal mortality; Very low birth weight newborn; Risk-adjusted mortality.
No he fracasado. He encontrado 10 mil formas que no funcionan.
Thomas a. Edison
INTRODUCCIÓN
La mortalidad infantil constituye uno de los
principales indicadores de calidad de la atención en salud. Su vigilancia continua es una herramienta útil para evaluar resultados, intervenir
oportunamente, corregir desviaciones indeseadas, establecer prioridades y adecuar técnicas y
procedimientos.
En las maternidades públicas de la Ciudad
Autónoma de Buenos Aires nacen anualmente
unos 30 000 niños, de los cuales el 1,26% pesa menos de 1500 g.1 Este reducido grupo de recién nacidos de muy bajo peso (RNMBP) contribuye con
el 54% a la mortalidad neonatal, presenta hospitalización prolongada, constituye una de las principales causas de discapacidad y requiere costos
muy elevados para su atención. Todas estas características, sumadas a la existencia de estrategias que impactan positivamente en su evolución,
los torna un grupo que exige vigilancia especial.
Sin embargo, el peso de nacimiento no es el único determinante de la mortalidad neonatal, por
lo cual es necesario estandarizar los resultados
mediante puntajes que, teniendo en cuenta múltiples factores, permitan predecir la mortalidad
ajustándola por riesgo.
La Ciudad de Buenos Aires cuenta con once
maternidades públicas en hospitales generales,
un hospital maternoinfantil y tres unidades de
cuidados intensivos neonatales en hospitales pediátricos que conforman la red de Neonatología
del sector público. Están agrupados en cuatro regiones sanitarias, con una marcada concentración
en dos de ellas, las que asisten al 75% de los RNMBPN del sector. No existe, hasta el momento,
una categorización por niveles de complejidad,
por lo cual la atención de los recién nacidos no
está regionalizada. Desde 2007 la red efectúa una
estrecha vigilancia de la morbimortalidad de los
RNMBP, para lo cual obtiene información sistemática y continua sobre morbilidad y mortalidad,
evalúa los resultados con estándares comparables
y propone cambios para mejorarlos. En este estudio se presentan y analizan los resultados de losúltimos tres años.
OBJETIVOS
1. Analizar la morbimortalidad de los RNMBP en
los hospitales públicos de la red neonatal de la
Ciudad de Buenos Aires.
2. Evaluar la mortalidad ajustada por el puntaje
de riesgo de la red neonatal NEOCOSUR.
MATERIAL Y MÉTODOS
Estudio observacional, descriptivo, prospectivo efectuado en el contexto de la vigilancia de la morbimortalidad de los RNMBP en el sector público de la Ciudad de Buenos Aires durante el período 2008-2010. Se incluyeron todos los recién nacidos (RN) vivos con peso de nacimiento de 500-1500 g, desde el 1-1-2008 al 31-12-2010 inclusive, registrados en la base de datos de la red (BDN 1.2). Los datos recogidos de las historias clínicas de manera anónima fueron volcados en la base en cada hospital al egreso del paciente y enviados para su procesamiento a una planilla común de Excel previa supervisión. Se validaron, verificaron y reenviaron para completar faltantes.
Variables observadas
Maternas: edad en años, edad gestacional en
semanas según fecha de última menstruación, número de controles, patología, corticoides prenatales (al menos una dosis), tipo de parto.
Neonatales-fetales: peso al nacer y al egreso, edad
gestacional, puntaje de Apgar, uso de surfactante,
malformaciones graves, causa de muerte, autopsia.
Indicadores de morbilidad: presencia de síndrome
de dificultad respiratoria (SDR); displasia bronco-pulmonar (DBP) definida por requerimiento de
oxígeno suplementario durante por lo menos 28
días a las 36 semanas de edad postconcepcional;
ductus arterioso persistente (DAP) con diámetro
ecográfico superior a 1,5 mm; sepsis definida por
cuadro clínico y confirmación con hemocultivo o
cultivo del líquido cefalorraquídeo antes (precoz)
o después (tardía) de las 72 h de vida; enterocolitis
necrosante (ECN) considerada a partir de la etapa
II A o superior de la clasificación de Bell;2 hemorragia intracerebral (HIC) grado III o mayor diagnosticada por ecografía o autopsia; retinopatía del
prematuro (ROP) grado 3 o superior, enfermedad "plus" y/o requerimiento de tratamiento con láser.
Condición al egreso: fallecido o vivo; morbilidad, requerimiento de oxígeno y tipo de alimentación.
Las variables continuas se expresaron en media
y desvío estándar, o mediana y valores mínimos y
máximos. Las variables categóricas se expresan en
n y porcentaje. Se obtuvieron las tasas anuales de
mortalidad específicas, global y corregida por malformaciones, inmediata al parto, precoz y tardía según definiciones de OMS,3 y la incidencia anual de
las variables de morbilidad. Para evaluar la mortalidad global se incluyeron neonatos transferidos a los hospitales pediátricos pertenecientes a la red
neonatal. Para analizar la mortalidad por peso se
usaron intervalos de 250 g con límites inclusivos
de 500 a 1500. Para definir causas de muerte se
utilizó el criterio de causa única que desencadena
el proceso que conduce al óbito. Se definió prematuro extremo al recién nacido igual o menor de 25
semanas y/o 750 g de peso al nacer.
Se estableció la mortalidad esperada mediante
el puntaje NEOCOSUR*, que estima la probabilidad de muerte de un recién nacido de muy bajo peso considerando: peso al nacer, edad gestacional,
puntaje de Apgar al primer minuto, malformaciones congénitas con riesgo vital, uso de corticoides
prenatal y género. El puntaje surge de comparar la
mortalidad esperada con la observada, para lo cual
se calcula su cociente. Un puntaje mayor a uno implica que supera la cifra esperada y uno menor que
es inferior a ella.4 Para la evaluación por el puntaje
NEOCOSUR y de acuerdo con su desarrollo original, no se incluyó a pacientes derivados a hospitales pediátricos. Ellos representan el 6,2% de la
población. El análisis estadístico se realizó mediante el programa EPI Info versión 3.3.2.
Consideraciones éticas y legales
El estudio se realizó en conformidad con las
autoridades sanitarias y en el contexto de la vigilancia de la morbimortalidad de RNMBP
instrumentada por la red, práctica sanitaria y epidemiológica sobre la cual no se aplican procedimientos creados para proteger a participantes de
investigaciones.5 La base de datos de la red recoge datos disociados y anónimos, ajustándose a lo
dispuesto por la ley 25 326 de protección de datos
personales (artículos 8° y 11°).6
RESULTADOS
Durante el período del estudio nacieron en
el sector público de la Ciudad de Buenos Aires
92 698 niños de los cuales el 1,26% pesó 1500 g o
menos. De estos últimos se registraron 1157 (99%).
Las principales características de la población
se detallan en la Tabla 1.
Tabla 1. Características generales de los recién nacidos
menores de 1500 gramos de la red de los hospitales públicos
de la Ciudad de Buenos Aires (2008-2010)

Referencias: RNMBP: recién nacido de muy bajo peso;
RN: recién nacidos; DE: desvío estándar.
La Tabla 2 muestra los resultados de mortalidad y morbilidad por períodos anuales. Se observa que la distribución por grupo de peso al nacer no varió significativamente, al igual que la distribución por edad gestacional. La mortalidad neonatal fue de 29,2% y la ajustada, excluyendo malformaciones incompatibles con la vida, de 4 puntos menos; ambas se mantuvieron estables durante el período observado. La evaluación de la sobrevida según peso al nacer y edad gestacional incluye el grupo de transferidos a otros hospitales. Se observó que, a partir de un peso de 750 g o de una edad gestacional de 26 semanas, la sobrevida es cercana al 50%. Por encima de los 1000 g es superior al 80%. La mayoría de los óbitos se produjeron durante la primera semana de vida.
Tabla 2. Mortalidad y morbilidad anual de los recién nacidos menores de 1500 g
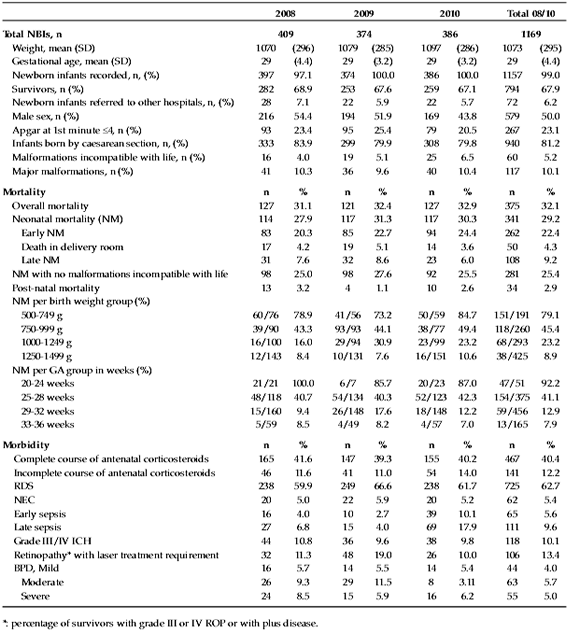
Referencias: RN: recién nacidos; DE: desvío estándar; MN: mortalidad neonatal; EG: edad gestacional;
SDR: síndrome de difcultad respiratoria; ECN: enterocolitis necrosante; HIC: hemorragia intracraneana;
DBP: displasia broncopulmonar; ROP: retinopatía de la prematurez; *: % de RN sobrevivientes con ROP GIII o IV o con
enfermedad plus.
La Figura 1 presenta la mortalidad ajustada por riesgo según el puntaje de NEOCOSUR y muestra que la mortalidad observada es levemente superior a la esperada, con una gran variabilidad entre centros, como muestra la Figura 2. Se observa que el centro B, con el mayor volumen de pacientes, tiene un resultado favorable, sólo superado por el centro A, con el menor número de pacientes.

Referencias: Mortalidad O/E: mortalidad observada/esperada según puntaje NEOCOSUR; IC: Intervalo de confanza
Figura 1. Mortalidad anual ajustada por riesgo de los recién nacidos menores de 1500 g en el sector público de la Ciudad de
Buenos Aires (2008-2010)
)
Referencias: L, B, E, H, G, K, D, C, F, A, J: Hospitales integrantes de la red de Neonatología de la Ciudad de Buenos Aires. O/E: Cociente
entre el número de muertes observadas y el número de muertes esperadas según puntaje NEOCOSUR; IC: Intervalo de confanza.
Figura 2. Mortalidad ajustada por riesgo de los recién nacidos menores de 1500 g en el sector público de la Ciudad de Buenos
Aires según centro (2008-2010
En la Tabla 3 se comparan nuestros resultados con los de la red NEOCOSUR.7,8
Tabla 3. Tasas de mortalidad y morbilidad de recién nacidos menores de 1500 g de la red de los hospitales públicos de la
Ciudad de Buenos Aires comparadas con las de la red NEOCOSUR

La prematurez extrema y el SDR fueron las causas de muerte más frecuentes (35% y 32%, respectivamente). La sepsis contribuye con un 19% y las malformaciones congénitas mayores con un 14%. Las causas de muerte según la edad al fallecer se muestran en la Figura 3.

Referencias: MN precoz: Mortalidad neonatal precoz; MN tardía: Mortalidad neonatal tardía;
M postneonatal: Mortalidad postneonatal; SDR: Síndrome de difcultad respiratoria; HIC: Hemorragia intracraneana;
ECN: Enterocolitis necrosante; DBP: displasia broncopulmonar; CID: Coagulación intravascular diseminada.
Figura 3. Causas de muerte de los menores de 1500 g en el sector público de la Ciudad de Buenos Aires según edad al fallecer
(2008-2010)
DISCUSIÓN
Evaluar la calidad de atención mediante el seguimiento de indicadores de mortalidad resulta insuficiente, pues no solo es deseable que los neonatos egresen vivos, sino que logren sobrevivir
sin secuelas o con secuelas menores. Este enfoque requiere monitorear otras variables además
de la mortalidad, efectuar un seguimiento, registrar los datos y medir los resultados a mediano y
largo plazo. Del análisis de los registros organizados en bases de datos se obtiene información certera para identificar procesos y dificultades
que requieren mejorarse, lo cual facilita la toma
de decisiones y la planificación estratégica de los
procesos de mejora.9
La creación de redes de unidades de cuidado
neonatal permite implementar estrategias de mejora de calidad.10,11 La red de Neonatología de los
hospitales públicos de la Ciudad de Buenos Aires se generó ante la necesidad de encontrar mecanismos para mejorar el cuidado neonatal en el sector
a través de la cooperación entre sus integrantes.
Sus objetivos prioritarios son: efectuar diagnósticos de situación de la atención neonatal, mejorar
registros, crear y mantener una base de datos, comunicar resultados, actualizar guías para la asistencia y efectuar recomendaciones tendientes a
reducir la morbimortalidad neonatal. En este contexto, la red considera prioritario publicar sus resultados y compararlos con los de otras redes de
características poblacionales acordes como la red
NEOCOSUR.
De la comparación (Tabla 2) surge que ambas
poblaciones tienen características básicas parecidas. Sin embargo, los nacidos en la red estudiada
tuvieron menor uso de corticoides y mayor frecuencia de cesáreas. El SDR tuvo una incidencia
del 65,4%, inferior a la de NEOCOSUR (73,3%),12 a pesar del menor uso de corticoides. Está ampliamente demostrado que su empleo antenatal disminuye el riesgo de SDR y el uso de recursos.13,14 Sin
embargo, en nuestra población, el porcentaje que
recibió una serie completa de corticoides se mantuvo en el 40,4%, muy por debajo de otras redes.15,16 Esta diferencia puede explicarse por subregistro.
A pesar de que los grupos más inmaduros tienen una menor sobrevida, la proporción de niños
con ROP grave fue elevada (13,4%), superior al
5,9% de NEOCOSUR, lo cual, posiblemente, guarde relación con la disponibilidad de recursos asistenciales, tanto técnicos como humanos.
De las otras variables estudiadas merece una
mención la menor frecuencia de DBP y sepsis
tardía, congruente con la menor sobrevida de
los neonatos más pequeños e inmaduros. Se sabe que existen grandes diferencias en las tasas
de sepsis de las diversas redes neonatales y entre distintos hospitales. En la red estudiada la
incidencia de sepsis aumentó, aparentemente,
durante el seguimiento, y alcanzó en el último
período a 10,1% la precoz y 18% la tardía, probablemente por menor subregistro. Si se tiene en
cuenta que no se excluyeron los fallecidos en la
primera semana de vida, este porcentaje es elevado. La sumatoria de ambos cuadros obliga a
trabajar para controlar este grave aspecto, que,
además, es causa de óbito del 20% de los fallecidos. Probablemente, para mejorar estos resultados se requiera determinación y difusión de
prácticas cuyo beneficio ha sido ampliamente
demostrado.17-19
La mortalidad neonatal de los RNMBP en los
hospitales de la Ciudad de Buenos Aires es superior a la de NEOCOSUR en todos los grupos de
peso y edad gestacional, excepto en los de 1250-1500 g y 33-36 semanas, y es inferior al 39,9% en
2006 y al 42% en 2010, comunicados por el Ministerio de Salud para todo el país.20,21
El peso del nacimiento es un determinante
importante de la mortalidad neonatal, pero no
explica sus grandes variaciones. Recientemente, Medlock realizó una revisión de modelos de
predicción de mortalidad en RNMBP. Concluye que los modelos multivariados pueden predecir la mortalidad mejor que el peso o la edad
gestacional aislados, aunque se necesita investigación adicional con estudios de validación e
impacto.22 La red NEOCOSUR desarrolló uno
relativamente simple para la predicción de mortalidad en RNMBPN, que fue elegido para calcular la mortalidad ajustada por riesgo en este
estudio. Se observó que la mortalidad intrahospitalaria de los RNMBP en el sector público de
la Ciudad de Buenos Aires supera en un 4% a
la esperada con gran variabilidad entre los centros (Figura 2). Se identifican hospitales con bajo volumen de pacientes que tienen mortalidad
menor que la esperada y hospitales con alto volumen de pacientes que tienen una mortalidad
mayor que la esperada. Esto coincide con el estudio de la red neonatal Vermont Oxford,9 publicado por Rogowsky en 2006, quien concluye
que los indicadores de calidad indirectos, como
el volumen de pacientes, no son buenos predictores de mortalidad y que los indicadores directos, basados en medidas de resultado, son más
confiables. Enfatiza, además, la importancia
del desarrollo de bases de datos que permitan
recoger información detallada sobre procesos
y resultados e identificar y diseminar los que
muestren ser beneficiosos.
La brecha observada al comparar nuestros resultados con los obtenidos por otras redes, constituye un gran desafío desde el punto de vista de
las políticas públicas en esta área. Parte de los factores condicionantes de los resultados desfavorables en el grupo estudiado son: socioeconómicos
de la población (pobreza, educación, acceso a la
salud), sanitarios (recursos y su distribución) y
dependientes del equipo de salud (número, capacitación y actitud). De ellos son factores trascendentes el déficit de enfermería23-25 y la ausencia de
un marco de regionalización que favorezca la optimización de recursos y la mayor equidad para
este grupo de niños tan vulnerable.26,27
Relacionado con el primer factor, Hamilton, en
el Reino Unido, demostró que la mortalidad neonatal ajustada por riesgo no estuvo relacionada con
el tamaño o el tipo de la unidad, pero sí con la disponibilidad de enfermeras especializadas; cuantas
más enfermeras especializadas para la atención de
recién nacidos prematuros, menor mortalidad neonatal ajustada por riesgo.23 Recientemente, el grupo
colaborativo NEOCOSUR publicó un estudio en el
que demuestra que los resultados neonatales están
relacionados con el volumen de actividad y el nivel de los profesionales, especialmente enfermeras
y auxiliares.26 La falta de este recurso en el país es
tema ampliamente conocido que debe ser prioritario para las políticas públicas de salud. Aumentar
la proporción de enfermeras especializadas en las
unidades de cuidados intensivos neonatales podría
aumentar la sobrevida en niños de muy bajo peso
al nacer o prematuros.
Con respecto al segundo factor, la red impulsó la resolución 1137 del Ministerio de Salud que
estableció, en julio de 2011, la regionalización de
la atención neonatológica de los RNMBP en los
hospitales públicos de la Ciudad de Buenos Aires,
fijó como referentes a los hospitales "Cosme Argerich"," Carlos Durand", "Juan A. Fernández","Donación Santojanni" y "Ramón Sardá" y aprobó el procedimiento de derivación de partos con
gesta menor a 32 semanas,28 lo cual no se concretó todavía, pues aún no se cubrieron los cupos de enfermería que la propia resolución establece. Es de
esperar que la ejecución de esta medida disminuya
la inequidad que implica para un recién nacido de
muy bajo peso el hecho de nacer en hospitales con
mejor o peor resultado.
Los esfuerzos debieran dirigirse, además, a
cambiar actitudes y prácticas según los recursos
proporcionados por las evidencias científicas, entre los cuales se encuentran, además de la mejoría
socioeconómica y la educación de los padres,29 la
regionalización de la atención, no sólo neonatal
sino perinatal, el adecuado control del embarazo,
el adecuado número de recursos humanos calificados, la apropiada atención del parto y el recién
nacido, una adecuada reanimación, el inicio oportuno de su cuidado intensivo y la humanización
de la asistencia.30 Esto constituye un reto a la creatividad y al accionar de todos los integrantes de la
red y de la autoridad sanitaria en la búsqueda de
mejores resultados, a través de la implementación de políticas y modelos de atención que superen
las limitaciones de los que ya mostraron debilidades intrínsecas que no pudieron superarse.
CONCLUSIONES
. La mortalidad neonatal en el período estudiado fue de 29,2%.
. La sepsis constituye la causa de muerte del
20% de fallecidos.
. El porcentaje de RNMBP que recibió una serie
completa de corticoides es bajo, a pesar de lo
cual el SDR fue del 62%.
. La incidencia de sepsis y la proporción de niños con ROP grave son elevadas.
. La mortalidad intrahospitalaria ajustada por
riesgo se halla un 4% arriba de la esperada y
presenta gran variabilidad entre los distintos
centros de la red.
Agradecimientos
Al Departamento Técnico del Hospital Materno Infantil "Ramón Sardá" por el asesoramiento en informática, a la Dra. Marina Brussa por la colaboración en la vigilancia de la retinopatía del prematuro, a la Dra. Celia Lomuto y al Prof. Dr. Miguel Larguía por sus valiosos aportes y comentarios, y por la revisión crítica del manuscrito.
* El puntaje de riesgo de NEOCOSUR asigna, al momento de nacer, una probabilidad de que un RN de muy bajo peso al nacer fallezca durante la internación, sobre la base de los datos de peso de nacimiento, edad gestacional, puntaje de Apgar al minuto, malformación congénita que compromete la vida, administración de corticoides prenatal y sexo femenino. La suma de probabilidades individuales de fallecimiento da la probabilidad de fallecimiento de una población de pacientes. Estos seis factores mencionados surgen con significación estadística, de la aplicación de un modelo de regresión logística múltiple con un procedimiento paso a paso. El puntaje no es para uso individual.
1. Gobierno de la Ciudad Autónoma de Buenos Aires. Dirección General de Estadística y Censos. Banco de datos. Estadísticas vitales. [Acceso: 10 de julio de 2011]. Disponible en: http://www.buenosaires.gob.ar/areas/hacienda/sisestadistico/areastematicas/salud/saludmort.php.
2. Walsh MC, Kliegman RM. Necrotizing enterocolitis: Treatment based on staging criteria. Pediatric Clin North Am 1986;33:179-201.
3. World Health Organization (WHO): International Statistical Classification of Diseases and Related Health Problems (rev. 10, vols. 1-2;ICD-10). Geneva, WHO; 1992.
4. Marshall G, Tapia JL, D´Apremont I, Grandi C, et al, for Grupo Colaborativo NEOCOSUR. A new score for predicting neonatal very low birth-weight mortality risk in the NEOCOSUR South American Network. J Perinatol 2005;25(9):577-82.
5. Council for International Organizations of Medical Sciences (CIOMS). Pautas Internacionales para la Evaluación Ética de los Estudios Epidemiológicos. Ginebra; 1991.
6. Ley nº 25326 de Protección de los Datos Personales. Sanción: 04/10/2000; Promulgación: 30/10/2000; Boletín Oficial 02/11/2000. [Acceso: 28 de mayo de 2012]. Disponible en http://test.e-legis-ar.msal.gov.ar/leisref/public/search.php.
7. D'Apremont I, Tapia JL, Villarroel L y Grupo Colaborativo NEOCOSUR. 10 Años de funcionamiento de una red sudamericana: resultados perinatales. IV Congreso Chileno de Neonatología. [Acceso: 20 de septiembre de 2011]. Disponible en: http://sistemas.med.puc.cl/NEOCOSUR/DESCRIPCION/Abstracts/10%20anos%20NEOCOSUR%20AbstractCongNeo2010.pdf.
8. D´Apremont I, Tapia JL, Quezada M, Gederlini A, et al. NEOCOSUR: Informe Anual 2008. Rev Hosp Mat Inf Ramón Sardá 2008;27(4):176-9.
9. Rogowski JA, Horbar JD, Staiger DO, Kenny M, et al. Indirect vs. direct hospital quality indicators for very lowbirth-weight infants. JAMA 2004;291:202-9.
10. Martines J, Paul VK, Bhutta Z, Koblinsky M, et al, for the Lancet Neonatal Survival Steering Team. Neonatal survival: a call for action. Lancet 2005;365:1189-97.
11. González R, Merialdi M, Lincetto O, Lauer J, et al. Reduction in neonatal mortality in Chile between 1990 and 2000. Pediatrics 2006;117:949-54.
12. Fehlmann E, Tapia JL, Fernández R, Bancalari A, et al, for Grupo Colaborativo NEOCOSUR. Impacto del síndrome de dificultad respiratoria en recién nacidos de muy bajo peso de nacimiento: estudio multicéntrico sudamericano. Arch Argent Pediatr 2010;108(5):393-400.
13. Crowley P. Prophylactic corticosteroids for preterm birth. Cochrane Database of Systematic Reviews. En: The Cochrane Library, Issue 08, Art. No. CD000065. DOI: 10.1002/14651858.CD000065.pub1. [Acceso: 10 de octubre de 2011]. Disponible en: http://cochrane.bvsalud.org /cochrane/main.php?lib=COC%26searchExp=Prophylactic%20and%20corticosteroids%26lang=es.
14. Onland W, de Laat MW, Mol BW, Offringa M. Effects of antenatal corticosteroids given prior to 26 weeks' gestation: a systematic review of randomized controlled trials. Am J Perinatol 2011;28(1):33-44.
15. EuroNeoNet Annual Report for VLGAI 2006. [Acceso: 27 de septiembre de 2011]. Disponible en: http://www.euroneonet.eu/paginas/publicas/euroneo/euroNeoNet/Documents/InformeanualEuroneonet2006.pdf.
16. Fanaroff AA, Stoll BJ, Wright LL, Carlo WA, et al. NICHD. Neonatal Research-Network. Trends in neonatal morbidity and mortality for very low birthweight infants. Am J Obstet Gynecol 2007;196:147.e1-147.
17. Payne NR, Finkelstein MJ, Liu M, Kaempf JW, et al. NICU practices and outcomes associated with 9 years of quality improvement collaboratives. Pediatrics 2010;125(3):437-46.
18. Atwater A, Hartmann E, Brown B, Carteaux P, el al. Evaluation and development of potentially better practices for staffing in neonatal intensive care units. Pediatrics 2006;118(Suppl 2):S134-40.
19. Horbar JD, Plsek PE, Leahy K, Schriefer J. Evidence-based quality improvement in neonatal and perinatal medicine: The NIC/Q 2002 Experience. Pediatrics 2006;118(Suppl 2):S57-20.
20. Lomuto C. Situación de la salud perinatal. República Argentina. 2006. Rev Hosp Mat Inf Ramón Sardá 2008;27(3):128-33.
21. Ministerio de Salud de la Nación. Dirección de Estadísticas e Información en Salud. Estadísticas Vitales. 2006. [Acceso: 20 de septiembre de 2011]. Disponible en: http://www.deis.gov.ar.
22. Medlock S, Ravelli ACJ, Tamminga P, Mol BWM, Abu-Hanna A. 2011. Prediction of mortality in very premature infants: a systematic review of prediction models. PLOSONE6(9):e23441.doi:10.1371/journal.pone.0023441. [Acceso: 10 de octubre de 2011]. Disponible en: http://www.plosone.org/article/info%3Adoi%2F10.1371%2Fjournal.pone.0023441.
23. Hamilton KE, Redshaw ME, Tarnow-Mordi W. Nurse staffing in relation to risk-adjusted mortality in neonatal care. Arch Dis Child Fetal Neonatal Ed 2007;92:F99-F103.
24. A prospective evaluation of risk-adjusted outcomes of neonatal intensive care in relation to volume, staffing and workload in UK neonatal intensive care units - UK Neonatal Staffing Group Study-British Asociation of Perinatal Medicine. Nov 2000. [Acceso: 23 de octubre de 2011]. Disponible en http://www.bapm.org/publications/documents/general/UKNNS4bapm.pdf.
25. Grandi C, González A, Meritano J y Grupo colaborativo NEOCOSUR. Riesgo de morbimortalidad neonatal de recién nacidos menores de 1500 g asociado al volumen de pacientes, personal médico y de enfermería: una investigación multicéntrica latinoamericana. Arch Argent Pediatr 2010;108(6):499-510.
26. De Mucio B, Fescina R, Schwarcz A. Regionalización de la atención perinatal. Buenos Aires: Ministerio de Salud de la Nación-Organización Panamericana de la Salud (OPS/OMS); 2011.
27. Lasswell SM, Barfeld WD, Rochat RW, Blackmon L. Perinatal regionalization for very low-birth-weight and very preterm infants: a meta-analysis. JAMA 2010;304(9):992-1000.
28. Anexos del Boletín Oficial n° 3708. Ministerio de Salud. Resolución Nº 1137/GCABA/MSGC/11. Buenos Aires; 14-julio-2011.
29. Bartels DB, Kreienbrock L, Dammann O, Wenzlaff P, Poets CF. Population-based study on the outcome of small for gestational age newborns. Arch Dis Child Fetal Neonatal Ed 2005;90:F53-F59.
30. Warner B, Musial, MJ, Chenier T, Donovan E. The effect of birth hospital type on the outcome of very low birth weight infants. Pediatrics 2004;113:35-41.