
ESTUDIOS CLÍNICOS
Evaluación clínica y radiológica de la instrumentación y artrodesis corta por vía posterior en fracturas toracolumbares
Tomás I. Nicolino, Matías Petracchi, Carlos Sola, Marcelo Valacco y Marcelo Gruenberg
Instituto de Ortopedia y Traumatología "Carlos E. Ottolenghi", Hospital Italiano de Buenos Aires
Recibido el 4-6-2013.
Aceptado luego de la evaluación el 24-6-2014.
Correspondencia: Dr. TOMÁS I. NICOLINO tomas.nicolino@gmail.com
Resumen
Introducción:
El tratamiento quirúrgico de las fracturas
toracolumbares es controvertido. La vía de abordaje y la
cantidad de niveles de instrumentación son motivo de debate.
El objetivo de este estudio fue analizar los resultados
radiológicos y clínicos de pacientes con fracturas toracolumbares
por estallido y flexión/distracción.
Materiales y Métodos: Estudio retrospectivo de una serie
consecutiva de pacientes tratados quirúrgicamente entre
2004 y 2008, con seguimiento >12 meses. Se incluyeron
pacientes con instrumentación y artrodesis corta de los niveles
adyacentes a la lesión, abordados por vía posterior.
Se tomaron en cuenta fracturas de tipo A3 y B de la clasificación
AO. Se llevaron a cabo evaluaciones clínica, neurológica
y radiológica.
Resultados: Se registraron 25 pacientes, 3 se perdieron
en el seguimiento y 22 fueron analizados. El promedio de
edad fue de 37 años. La causa más frecuente fue caída de
altura, seguida de accidente vehicular. El nivel más afectado
fue L1. El promedio de cifosis preoperatoria fue de
14° y de 4º en el posoperatorio alejado. En la evaluación
clínica, 10 pacientes tuvieron un excelente resultado; 10,
bueno y 2, regular. No hubo compromiso neurológico en
21 pacientes.
Conclusiones: La instrumentación corta proporciona muy
buenos resultados en la mayoría de los pacientes tanto a
nivel radiológico como funcional. La selección de los pacientes
debe ser estricta, se debe excluir a aquellos con
cifosis grave, conminución importante u otro factor que
haga pensar en la necesidad de un abordaje anterior. En el
seguimiento alejado, no se observa una pérdida significativa
de la reducción en la cifosis.
Palabras clave: Fractura por estallido; Instrumentación corta; Artrodesis posterior.
Nivel de Evidencia: IV. Serie de casos
Abstract
Posterior arthrodesis and short instrumentation in thoracolumbar spine fracture: clinical and radiological evaluation
Background: Surgical treatment of thoracolumbar fractures
is controversial. The approach and number of levels
of instrumentation are debated. The aim of this study is
to assess the clinical and radiological outcomes of burst
fractures.
Methods: Retrospective study. Consecutive series of patients
treated with short instrumentation and posterior fusion
between 2004 and 2008, with a minimum follow-up
of 12 months. Type A3 and B fractures of AO classification
were included. Clinical, neurological and radiological
outcomes were analyzed.
Results: Twenty-five patients were included and 22 completed
the follow-up. The average of age was 37 years.
The most common cause was fall from high, followed by
road accident and the most affected region was L1. The
average of kyphosis was 14° before surgery and 4° in the
remote follow-up. Clinical evaluation was excellent in 10
patients, good in 10 and regular in 2. Twenty-one patients
had no neurological compromise.
Conclusions: Short instrumentation and posterior arthrodesis
offer very good clinical and functional result in most
patients. Patient selection must be strict, excluding those
with severe kyphosis, significant comminution or other
factor that would suggest the need for an anterior approach.
Long-term follow-up did not show significant loose of
kyphosis.
Key words: Burst fracture; Short instrumentation; Posterior arthrodesis.
Level of Evidence: IV. Case series.
Introducción
A pesar de los numerosos trabajos publicados, el estudio
de las fracturas toracolumbares aun despierta gran
interés, dada la cantidad de controversias en cuanto a su
tratamiento.
La evaluación inicial con radiografías y completada con
tomografía computarizada (TC) y resonancia magnética
permite tener un conocimiento más exacto de la naturaleza
de las lesiones y facilitar las decisiones terapéuticas.
Se han propuesto y publicado diversas clasificaciones
para estas fracturas, como las de Holdworsth,1 Denis,2 Ferguson
y Allen3 basadas en los mecanismos de producción
y en la determinación de la estabilidad de las lesiones. En
nuestro Servicio, hemos optado por utilizar la clasificación
de Magerl/AO spine.
La indicación del tratamiento ya sea conservador o quirúrgicos
viene dada por la inestabilidad mecánica o neurológica,
o porque el paciente no es capaz de tolerar el
tratamiento conservador.
Cuál es el abordaje o la instrumentación por realizar es
también motivo de debate. La vía anterior permite restaurar
la capacidad de carga de la columna anterior y descomprimir
en forma directa el saco dural.4-9 La vía posterior, en
cambio, se vale de una reducción indirecta para restablecer
la altura vertebral, corregir la deformidad y descomprimir
el canal.10-18
En 1963, Roy-Camille y cols.19 fueron los primeros en
utilizar tornillos pediculares para estabilizar fracturas toracolumbares.
Las ventajas encontradas con estos sistemas
se basan en el control de las columnas anterior, media
y posterior, y su capacidad para reducir la lesión.20,21 Sin
embargo, no están exentos de limitaciones, y la reducción
solo resulta efectiva si se puede mantener hasta la maduración
de la necesaria artrodesis.22 Las fijaciones cortas
por vía posterior resultan tentadoras para el manejo de estas
lesiones; sin embargo, están indicadas en casos seleccionados
sin gran conminución, pérdida de altura y cifosis
preoperatoria. Cuantos más niveles se instrumentan por
vía posterior, mayor es la estabilidad del sistema y menores
son las posibilidades de perder corrección durante el
posoperatorio. No obstante, la desventaja más importante
de las construcciones largas es la mayor pérdida de movilidad
de los niveles distales a la lesión. Por tal motivo,
cuando la lesión es altamente inestable se prefiere suplementar
a la instrumentación posterior corta con un soporte
anterior y, de esta manera, evitar niveles de artrodesis.
Objetivo
El objetivo del siguiente trabajo es analizar los resultados radiológicos y clínicos de una revisión de más de 20 pacientes operados en nuestro Centro con diagnóstico de fractura toracolumbar por estallido y flexión/distracción, a los cuales se les realizó una instrumentación por vía posterior corta; un nivel por encima y uno por debajo de la vértebra fracturada.
Materiales y Métodos
Se llevó a cabo un estudio retrospectivo de una serie consecutiva
de pacientes con fracturas toracolumbares tratados quirúrgicamente
con una instrumentación posterior corta entre 2004 y
2008, con un seguimiento >12 meses.
Todos los pacientes fueron tratados por el mismo equipo de
columna de nuestro Hospital. La indicación se determinó en
consenso con el equipo, y se optó por la instrumentación posterior
corta en pacientes con cifosis <30°, el grado de conminución
que presentaba el cuerpo vertebral y la reducción alcanzada
luego de la cirugía (a mayor reducción de la altura y la cifosis,
mayor posibilidad de pérdida de la corrección alcanzada). Se
indicó corsé TLSO a todos los pacientes por un período de 3 meses.
Los casos fueron analizados por un cirujano independiente
del equipo.
Los criterios de inclusión fueron pacientes con fracturas toracolumbares
(T10-L2) y lumbares (L3-L5), a los cuales se los
sometió a cirugía con instrumentación y artrodesis corta de un
nivel, abordados por vía posterior únicamente. Se tomaron en
cuenta fracturas por mecanismo de compresión y flexión/distracción
de la clasificación AO y, dentro de esta, nos hemos
focalizado en las fracturas de tipo A, subtipo A3: fracturas por
estallido y fracturas de tipo B, subtipos B1 y B2. El seguimiento
fue siempre >12 meses. Se excluyó a pacientes con menos
de 12 meses de seguimiento, a los sometidos a una artrodesis
circunferencial y a aquellos en los que no se utilizaron tornillos
pediculares.
Al ingreso todos fueron evaluados clínica y radiológicamente.
Se les solicitó radiografía de frente y de perfil, resonancia
magnética y TC. En el posoperatorio inmediato, se realizó la
revaluación clínico-neurológica y se obtuvieron imágenes por
radiografía y TC. Los controles posteriores se llevaron a cabo a
los 3, 6 y 12 meses, para luego seguir con evaluaciones clínicoradiológicas
anuales. Las mediciones sobre las radiografías y las
TC estuvieron a cargo de un cirujano que no participó en el tratamiento
de los pacientes.
Las fracturas se evaluaron según la clasificación de la AO. Se
utilizó el par radiográfico preoperatorio para determinar el deseje
frontal y sagital, así como el colapso vertebral. Ambos desejes se
midieron utilizando el método de Cobb tomando los platillos más
alejados de las vértebras adyacentes a la fractura y la cifosis y la
lordosis se expresaron con valores positivos y negativos, respectivamente.
También, se registró la deformidad parcial de Gardner,
la cual toma en cuenta el platillo más alejado de la vértebra superior
a la fracturada y el platillo inferior de la vértebra fracturada.
Estos datos fueron registrados tanto al ingreso, como en los
posoperatorios inmediato y alejado, teniendo en cuenta la última
radiografía de control que superó los 12 meses de seguimiento.
La medición del colapso del cuerpo vertebral y la ocupación
del canal se expresaron en porcentajes de afectación con relación
al valor prelesional para ese nivel calculados de acuerdo
con la fórmula adoptada por Willen.23 Esta fórmula estima el
valor prelesional tomando el promedio de las correspondientes
mediciones realizadas en las dos vértebras adyacentes a la fracturada.
Para evaluar el colapso vertebral, se midió la pérdida de
la altura anterior del cuerpo vertebral. La ocupación del canal
se evaluó mediante TC midiendo el diámetro sagital tomando el
corte axial de mayor afectación.
Para la evaluación neurológica, se utilizaron la escala de ASIA
y la escala de Frankel24 modificada. El resultado funcional se
estimó, según la escala propuesta por Chan,25 como excelente,
bueno, regular y malo. Esta escala considera el grado de dolor
lumbar y el retorno al trabajo o a las actividades previas. El dolor
fue graduado como ausente, leve (molestar ocasional sin necesidad
de analgésicos), moderado (necesidad de antinflamatorios
no esteroides en forma regular) o intenso (necesidad de analgésicos
opioides en forma frecuente) (Tabla 1).
El resultado clínico que se consideró fue el más alejado al momento
de la fractura. Tanto los datos clínico-neurológicos como
los radiológicos fueron tomados antes de la cirugía y después
de ella.
En todos los casos, se registró la edad, el sexo, la causa de
la fractura y el nivel de la lesión. También, se consignaron las
complicaciones.
Se analizó si hubo o no artrodesis mediante radiografías de
frente y de perfil. En caso de duda, se solicitaron radiografías dinámicas,
oblicuas y TC.
Tabla 1. Escala funcional de Chan

Resultados
Veinticinco pacientes cumplieron con los criterios de inclusión, y 22 de ellos fueron analizados. El porcentaje de pérdida de seguimiento fue del 12%, es decir 3 pacientes, 2 de ellos no residen en el país y tenían un seguimiento radiológico <1 año y un tercer paciente que nunca fue posible contactarlo. Doce pacientes eran mujeres y 10, hombres, con un promedio de edad de 37 años (rango de 17 a 75 años). La causa más frecuente fue la caída de altura (12 casos), el resto fue por accidente vehicular (9 casos) y un traumatismo directo. Había 18 fracturas de tipo A3 y 4 de tipo B1, según la clasificación AO. La región toracolumbar estaba afectada en 20 casos y la lumbar en 2 casos. El nivel más afectado fue L1 (12 casos), seguido de T12 (7 casos), L4 (2 casos) y T11 (un caso) (Tabla 2). Seis de los pacientes presentaron lesiones asociadas al ingresar: 2 fracturas de tibia, una luxofractura de muñeca, una fractura expuesta de calcáneo, una fractura de pelvis y una fractura de tobillo.
Tabla 2. Serie de pacientes

Evaluación radiológica
El seguimiento radiográfico promedio fue de 30 meses.
El porcentaje de pérdida de altura del cuerpo anterior de la
vértebra fracturada, según la fórmula adoptada por Willen
al ingreso fue del 31% y, luego de la cirugía, fue del 16%.
La cifosis promedio preoperatoria fue de 14° y la posoperatoria
alejada, de 4°.
En los 18 pacientes con fractura por estallido (A3), la
cifosis promedio al ingreso, según el método de Cobb, fue
de 13° (rango de -21 a 37). Si excluimos a los dos pacientes
con fracturas lumbares (caso 1 y 5), el promedio de la cifosis
en los 16 pacientes restantes aumenta a 17° (de -8 a 37).
Luego de la cirugía, este valor se corrigió a 1,83° (rango de
-24 a 11). En el posoperatorio alejado, el promedio de la cifosis
fue de 3,93° (de -31 a 18). Si tomamos en cuenta la
cifosis según la deformidad parcial de Gardner al ingreso,
estos pacientes presentaron un promedio de 16,1° (de -16
a 35), el cual corrigió luego de la cirugía a un promedio de
6,2° (de -23 a 20).
En los 4 pacientes con fractura por compresión/flexión
(B1), la cifosis promedio al ingreso, según el método de
Cobb, fue de 21° (rango de 16 a 28) y, luego de la cirugía,
se corrigió a -1,25° (rango de -10 a 7), mientras que, según
Gardner, fue de 23° (de 19 a 32) antes de la cirugía y
de 5,25° (de -2 a 20) posintervención. En el posoperatorio
alejado para este grupo no se modificó el promedio de la
cifosis residual según el método de Cobb.
Entre los 22 pacientes analizados, 20 fueron sometidos
a una TC al ingreso y solo a 11 de estos se les realizó
un control tomográfico en el posoperatorio. El promedio
de invasión del canal al ingreso fue del 29% y, en los 11
pacientes a quienes se les efectuó el control posoperatorio
fue del 6% (Tabla 3).
Todos los pacientes analizados presentaron evidencia
de artrodesis en el control radiográfico alejado.
Tabla 3. Evaluación radiológica

Evaluación clínico-neurológica
Excepto por un paciente los restantes 21 presentaron un
valor en la escala motora de ASIA de 50/50 tanto antes de la
cirugía como después de ella, sin déficit motor o sensitivo,
grado E de la escala de Frankel modificada. Al ingresar, el
paciente restante tuvo un valor de 29/50 en la escala motora,
con un grado B de Frankel, y de 45/50 con mejoría a un
grado D de Frankel en el posoperatorio, sin complicaciones.
Respecto a la evaluación clínica, 10 pacientes obtuvieron
un resultado excelente; 10 pacientes, bueno y, en solo
2 casos, fue regular. Ninguno tuvo un mal resultado (Fig.
1). Dieciséis pacientes retomaron sus actividades previas
de manera habitual.
El porcentaje de complicaciones fue del 18%. Dos pacientes
sufrieron infección de la herida y requirieron desbridamiento
quirúrgico. En dos pacientes, la cifosis progresó,
uno de ellos fue reintervenido por una vía anterior
para su corrección. Los restantes 18 pacientes no presentaron
complicaciones.

Figura 1. Resultado de la evaluación clínica.
Discusión
El tratamiento de las fracturas de la columna vertebral,
en especial, del segmento toracolumbar ha sido y sigue
siendo tema de controversia, ya sea a la hora de decidir
el tipo de tratamiento conservador o quirúrgico, la vía de
abordaje, los niveles de instrumentación y artrodesis, la
necesidad de descompresión del canal medular en ausencia
o presencia de déficit neurológico.
El objetivo en estos pacientes con fracturas por estallido
principalmente es la estabilización del segmento, la disminución del dolor al mínimo posible manteniendo una
buena funcionalidad y sin deterioro neurológico.
En la literatura, se han publicado numerosos trabajos
que abordan el tema. Muchos comparan el tratamiento
quirúrgico y el conservador sin encontrar diferencias a
largo plazo.26 Chan,25 en su serie, presenta una revisión
de fracturas de L2 a L5, que fueron tratadas de manera
conservadora, con excelentes resultados a nivel radiológico
y clínico en el 90% de los pacientes. Sin embargo,
como ya mencionaba Denis,27,28 esta región no es comparable
con el segmento toracolumbar; en esta última, se
observaba una cifosis residual sintomática con una desviación
>33° de lo normal en un 17% de los pacientes
operados.
Si no hay déficit neurológico, estudios comparativos entre
tratamiento quirúrgico y conservador permiten comprobar
que los resultados del tratamiento quirúrgico posibilitan
una recuperación fisiológica del perfil sagital y la altura del cuerpo vertebral, con una recuperación funcional e incorporación
laboral superior al segundo grupo.28
La presencia de fragmentos óseos dentro del canal medular
puede asociarse a déficit neurológico o no. Si no hay
déficit neurológico, numerosos autores29-31 comunican su
remodelación sin necesidad de descompresión. En caso de
déficit neurológico, se prefiere la descompresión del canal, 32 que puede llevarse a cabo por vía posterior o anterior.
En cuanto a las fijaciones largas o cortas, en las que principalmente
centramos el objetivo de nuestro trabajo, podemos
hallar, en estos últimos años, varios trabajos que
evidencian buenos resultados en la instrumentación de
solo dos niveles. En 2002, Petracchi y cols.33 mencionan
la buena recuperación funcional, con parámetros anatómicos
adecuados y baja morbilidad en pacientes con fracturas
toracolumbares tratados con instrumentación por vía
posterior con 4 niveles promedio. Sin embargo, el promedio
de seguimiento de la serie fue de 41 meses.
En ese mismo año, en España, Baños Clemente34 publicaba
una serie de 30 pacientes que fueron sometidos a artrodesis
e instrumentación de fracturas toracolumbares con
dos segmentos; los resultados fueron excelentes en un alto
porcentaje de los pacientes. En este trabajo, analizamos retrospectivamente una serie de 22 casos con fracturas por
compresión axial o flexión/distracción tratados quirúrgicamente,
con un abordaje posterior con instrumentación y
artrodesis corta. En 21 casos, fue de dos niveles, mientras
que solo en uno se realizó dos niveles por encima de la
vértebra fracturada y uno por debajo. En 8 pacientes, se
agregó instrumentación a la vértebra fracturada.
La lesión se consideró como inestable por la afectación
del cuerpo vertebral evaluando su colapso, la cifosis y el
porcentaje de canal ocupado o por el compromiso ligamentario
de la columna media y posterior. En pacientes
politraumatizados, aun cuando la lesión es pasible de
tratamiento incruento con inmovilización estricta, preferimos
el tratamiento quirúrgico para un mejor manejo de
las lesiones asociadas y el confort del paciente.
Según nuestros casos y con un seguimiento radiológico
>2 años y clínico-neurológico >3 años, observamos buenos
resultados funcionales sin deterioro neurológico, con
una reducción radiológica dentro de los parámetros anatómicos.
La pérdida de cifosis en el seguimiento alejado, en
promedio, fue de solo 2°; sólo 4 pacientes sufrieron complicaciones
que fueron resueltas de manera satisfactoria.
Como bien exponen Parker y cols.,35 creemos que los
pacientes con instrumentaciones cortas obtienen una mayor
movilidad en la columna, con buen resultado funcional y
una rápida movilización. Implica menor tiempo de cirugía
y menos sangrado, con índices de infección y seudoartrosis
más bajos. Por el lado contrario, las instrumentaciones
largas interfieren con la movilidad normal de la columna
lumbar y, a largo plazo, pueden llevar a alteraciones funcionales.
En nuestra serie, un solo paciente fue operado nuevamente
a los 60 días por progresión de la cifosis (paciente
4), con satisfactoria evolución.
En las Figuras 2-6, se muestran tres casos de la serie y
su evolución.

Figura 2. Caso 1. Mujer de 57 años que ingresa por accidente automovilístico con diagnóstico de fractura de T12, sin déficit
neurológico. Fractura por compresión A3. A y B. Radiografías al ingreso que muestran una pérdida de altura del 24%, con una cifosis
de 10° de Cobb. En las radiografías del posoperatorio inmediato, se observa la instrumentación T11-L1 con inclusión de vértebra
fracturada. C y D. Se corrigió la cifosis a 6°, con una pérdida de altura del 23%.

Figura 3. Caso 1. Radiografías de frente y de perfil a los 32 meses de seguimiento radiológico.
Cifosis de 7º de Cobb. La paciente tuvo un seguimiento clínico de 63 meses, con un resultado
funcional bueno. Sin dolor y menor actividad respecto a las actividades previas.

Figura 4. Caso 2. Mujer de 24 años que ingresa por caída de altura, con fractura de L1, grado E de Frankel. Fractura por estallido
de tipo A3.2. A y B. Radiografías que muestran el ángulo de 30º de cifosis con pérdida de altura del 35%. C y D. Radiografías
del posoperatorio inmediato, se puede observar la instrumentación T12-L2 sin inclusión de vértebra fracturada. Se corrigió la cifosis
a 5°, con una pérdida de altura del 4%.

Figura 5. Caso 2. A y B. Imágenes de tomografía computarizada que revelan la invasión del canal del 73%. C y D. Corrección al 26% en el posoperatorio inmediato. La paciente tuvo un seguimiento a 40 meses, sin complicaciones.
El resultado funcional fue bueno, con menor actividad respecto a sus actividades previas.
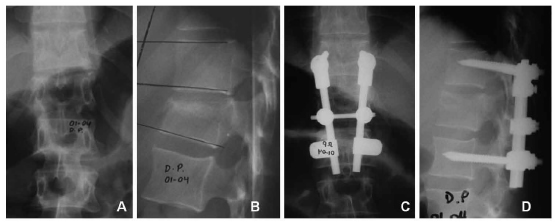
Figura 6. Mujer de 29 años que ingresa por caída del caballo. Frankel E. Fractura por estallido A3.1, según la clasificación AO. A y B. Radiografías que muestran 18º de cifosis de Cobb y 18º de Garden. C y D. Corrección a 4º y 0º en el posoperatorio inmediato,
respectivamente. La paciente evolucionó con un resultado funcional excelente y el mismo nivel de actividades físicas previo,
con un seguimiento promedio de 48 meses.
Conclusiones
La instrumentación y artrodesis posterolateral corta en pacientes bien seleccionados con fracturas toracolumbares proporciona muy buenos resultados tanto a nivel radiológico como funcional. La selección de los pacientes debe ser estricta, excluyendo a los pacientes con cifosis grave, conminución importante u otro factor que sugiere la necesidad de un abordaje anterior. Presenta un bajo índice de complicaciones y es un método seguro. En el seguimiento alejado, no se observa una pérdida significativa de la reducción en la cifosis.
Conflicto de intereses
Los autores no han recibido ayuda económica alguna para la realización de este trabajo. Tampoco firmaron ningún acuerdo por el que vayan a recibir beneficios u honorarios por parte de alguna entidad comercial.
1. Holdsworth F. Fractures, dislocations and fracture dislocations of the spine. J Bone Joint Surg 1970;52:1534-51.
2. Denis F. Spinal instability as defined by three-column spine concept in acute spinal trauma. Clin Orthop 1984;189:65-76.
3. Ferguson RL, Allen BL. A mechanistic classification of thoracolumbar spine fractures. Clin Orthop 1984;189:77- 88.
4. Arregui A, Pedernera H, Berro C. Fracturas vertebrales de la charnela dorsolumbar con lesión neurológica. Rev Asoc Argent Ortop Traumatol 1992; 57:370-4.
5. Dunn HK. Anterior stabilization of thoracolumbar injuries. Clin Orthop 1984;(189):116-24.
6. Kaneda K, Abumi K, Fujiya M. Burst fractures with neurologic deficits of the thoracolumbar-lumbar spine: results of anterior decompression and stabilization with anterior instrumentation. Spine 1984; 9:788-95.
7. Kostuik JP. Anterior spinal cord decompression for lesions of the thoracic and lumbar spine: techniques, new methods of internal fixation results. Spine 1983;8:512-31.
8. Bloise de Napolitano N. Utilización del instrumental de Harrington en el tratamiento de deformidades vertebrales traumáticas. Acta Ortop Latinoam 1976;3:47-56.
9. Yuan HA, Mann KA, Found EM, Helbig TE, Fredrickson BE, Lubicky JP, et al. Early clinical experience with the Syracuse I-plate: an anterior spinal fixation device. Spine 1988;13:278-85.
10. Allende B, Borda Marquez C. Osteosíntesis en fracturas luxaciones inestables de columna lumbar con lesión neurológica. Rev Asoc Argent Ortop Traumatol 1984;49:248-61.
11. Bradford DS, Akbarnia BA, Winter RB, Seljeskog EL. Surgical stabilization of fracture and fracture dislocation of the thoracic spine. Spine 1977; 2:185-95.
12. Carrasco MR. Fracturas por compresión lumbotorácicas: tratamiento con barras de Harrington y alambrado sublaminar. Rev Asoc Argent Ortop Traumatol 1990;55:145-9.
13. Cook SD, Barrack RL, Georgette FS, Whitecloud TS 3rd, Burke SW, Skinner HB, et al. An analysis of failed Harrington rods. Spine 1985;10:313-6.
14. Dick W, Kluger P, Magerl F, Woersdorfer O, Zach G. A new device for internal fixation of thoracolumbar and lumbar spine fractures: the fixateur interne. Paraplegia 1985;23:225-32.
15. Dickson JH, Harrington PR, Erwin WD. Results of reduction and stabilization of the severely fractured thoracic and lumbar spine. J Bone Joint Surg Am 1978;60:799-805.
16. Krag MH, Beynnon BD, Pope MH, Frymoyer JW, Haugh LD, Weaver DL. An internal fixator for posterior application to short segments of the thoracic, lumbar, or lumbosacral spine. Design and testing. Clin Orthop 1986;(203):75-98.
17. Maiman DJ, Sypert GW. Management of trauma of the thoracolumbar junction: I and II. Contemp Neurosurg 1989;11:1-6.
18. Moreno T. Tratamiento de las fracturas inestables del raquis dorso-lumbar. Rev Soc Platense Ortop Traumatol 1988;1:16-23.
19. Roy-Camille R, Saillant G, Berteaux D, Salgado V. Osteosynthesis of thoraco-lumbar spine fractures with metal plates screwed through the vertebral pedicles. Reconstr Surg Traumatol 1976;15:2-16.
20. McAfee PC, Bohlman HH. Complications following Harrington instrumentation for fractures of the thoracolumbar spine. J Bone Joint Surg Am 1985;67:672-86.
21. Sjostrom L, Olerud S, Karlstrom G. Experiences with transpedicular internal fixation and transpedicular grafting of unstable thoracolumbar fractures. Acta Orthop Scand 1988;59(Suppl 227):20-1.
22. Slosar PJ Jr, Patwardham AG, Lorenz M, Havey R, Sartori M. Instability of the lumbar burst fracture and limitations of transpedicular instrumentation. Spine 1995;20:1452-61.
23. Willen J, Lindahl S, Nordwall A. Unstable thoracolumbar fractures: a comparative clinical study of conservative treatment and Harrington instrumentation. Spine 1985;10:111-22.
24. Frankel HL, Hancock PO, Hyslop G, Melzak J, Michaelis LS, Ungar GH, et al. The value of postural reduction in the initial management of closed injuries of the spine with paraplegia and tetraplegia. Part I. Paraplegia 1969;7:179-92.
25. Chan DP, Seng NK, Kaan KT. Nonoperative treatment in burst fractures of the lumbar spine (L2-L5) without neurologic deficits. Spine 1993;18:320-5.
26. Davies WE, Morris JH, Hill V. An analysis of conservative (non surgical) management of thoracolumbar fractures and fracture dislocations. J Bone Joint Surg Am 1980;62:1324-7.
27. Denis F. The three column spine and its significance in the classification of acute thoracolumbar spine injuries. Spine 1983;8:817- 31.
28. Denis F, Armstrong GWD, Searls K, Matta L. Acute thoracolumbar burst fractures in the absence of neurologic deficit. Clin Orthop 1984;189:142-9.
29. Gertzbein SD, Crowe PJ, Fazl M, Schwartz M, Rowed D. Canal clearance in burst fractures using the AO internal fixator. Spine 1992;17:558-60.
30. Iborra González M, Roca Burniol J, Ubierna Garces MT, Ruíz Calavia JA, Aliaga Orduña F. Remodelación del canal medular en fracturas toracolumbares. Rev Ortop Traumatol 1997;41:210-2.
31. Day LY. Remodeling of the spinal canal after thoracolumbar burst fractures. Clin Orthop 2001;382:119-23.
32. Vornanen MJ, Bostman OM, Myllynen PJ. Reduction of bone retropulsed into the spinal canal in thoracolumbar vertebral body compression burst fractures. Spine 1995;20:1699-703.
33. Petracchi M, Gruenberg M, Solá C, Ortolán E. Fracturas por estallido en columna dorsolumbar instrumentadas con tornillos pediculares. Rev Asoc Arg Ortop Traumatol 2003; 68(4): 273-83.
34. Baños Clemente A, Ramirez Villaescusa J, Martinez Castroverde J, Martinez Arnaiz E, Andreés Gonzalez JM. Tratamiento quirúrgico de fracturas toracolumbares por vía posterior con instrumentación y fusión bisegmentaria. Rev Esp Traumatol 2002; 37(210):84-88.
35. Parker JW. Successful short-segment instrumentation and fusion of thoracolumbar spine fracture. Spine 2000;25(9):1157-69.