La colecistectomía laparoscópica se ha conver tido en la actualidad en el tratamiento de elección para la litiasis vesicular. A pesar del refinamiento de la técni ca, la mejora tecnológica, los estudios de imágenes y la evaluación preoperatoria, la incidencia de lesiones qui rúrgicas de la vía biliar (LQVB) ha aumentado con este abordaje. De Santibañes y cols. describieron como LQVB complejas a aquellas lesiones que comprometen la con fluencia, con intentos de reparación fallidos, asociadas a lesión vascular e hipertensión portal o cirrosis biliar primaria1. Estas constituyen un reto al momento de rea lizar una reparación definitiva. Presentamos un caso de LQVB compleja destacando la importancia de la deriva ción temprana y el manejo en centros experimentados.
Paciente femenina de 27 años que ingresa en otro centro por cuadro de pancreatitis aguda. Una vez remitido el cuadro inicial se programa colecistectomía. El procedimiento comenzó por vía laparoscópica. No fue posible contactar al equipo quirúrgico actuante, por lo tanto la información obtenida es la detallada en el protocolo operatorio. En él se describe la presencia de una fístula colecistoduodenal, refiriendo que al intentar desmontarla ocurre un sangrado masivo. Se convierte y se realiza maniobra de Pringle y puntos hemostáticos para controlar el sangrado. Luego de la hemostasia se evidenciaron dos orificios pequeños con salida de bilis en los cuales se colocaron dos drenajes de fino calibre, y un drenaje accesorio en el hiato de Winslow (Fig.1A). La paciente es derivada a nuestro centro al quinto día posoperatorio hemodinámicamente estable y afebril, con un débito aproximado por los drenajes biliares de 100 mL cada uno, y 300 mL por el ofrecido al hiato de Winslow. Laboratorio al ingreso: hematocrito 32%, leu cocitos 16 300/mm3, TGO 969 UI/L, TGP 1900 UI/L, fosfatasa alcalina (FAL) 436 UI/L, bilirrubina total 08 mg/dL y TP 74%. Realizamos una colangiorresonancia que demuestra la sección completa de la vía biliar derecha proximal a nivel del hilio correspondiente a la lesión tipo IV según la clasificación de Stewart-Way, y la presencia de un lito en colédoco distal (Fig. 1B). La tomografía computarizada trifásica evidenció una marcada hipo perfusión hepática correspondiente al territorio de la vena porta y arteria hepática derechas, las cuales no se visualizan en su porción intrahepática. No hay coleccio nes ni líquido libre abdominal (Fig. 2A). En este caso en particular, no realizamos fistulografía para el estudio de la vía biliar a fin de evitar la contaminación del parén quima hepático comprometido. Debido a que se trata ba de una fístula dirigida, sin focos sépticos asociados, con función hepática conservada y buena condición clínica, se decidió adoptar una conducta expectante. Al séptimo día posoperatorio, la paciente presentó re gistros febriles debidos a infección de herida quirúrgica, la cual se cultivó y trató adecuadamente. Se le otorgó el alta hospitalaria al decimocuarto día posoperatorio. La derivación en forma temprana permitió realizar un balance hidroelectrolítico estricto y un aporte calórico adecuado desde el inicio, sin necesidad de alimenta ción suplementaria, preservando el estado nutricional de la paciente. Continuamos un seguimiento ambula torio. El drenaje ubicado en el hiato de Winslow pre sentaba un débito de bilis de 300 mL/día. Los drenajes biliares, que disminuyeron el débito progresivamente, fueron retirados. Se realizó imagen de control que evi denció atrofia del lóbulo derecho y la hipertrofia del izquierdo, sin colecciones abdominales (Fig. 2B). La pa ciente continuó con una buena evolución, persistiendo asintomática. Tuvo una reinternación por fiebre a los tres meses debido a una infección urinaria que fue tra tada en forma satisfactoria. El débito por el drenaje del hiato de Winslow disminuyó progresivamente hasta agotarse, y finalmente fue retirado sin complicaciones. A los cuatro meses del posoperatorio se realizó colangiopancreatografía retrógrada endocópica (CPRE) en forma programada extrayendo el lito coledociano con éxito. Inicialmente realizamos un seguimiento mensual con laboratorio y estudios de imágenes contrastados, tomografía computarizada y resonancia magnética en forma intercalada, trimestrales durante el primer año. Luego mantuvimos controles semestrales con laborato rio y ecografía Doppler. La paciente mantiene un segui miento de 3 años hasta el día de la fecha, sin presentar nuevas intercurrencias.
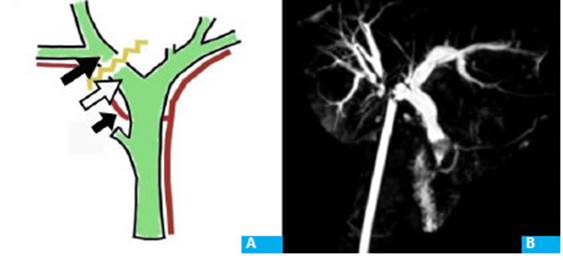
Figura 1 Sitio de la lesión ubicado a nivel proximal del conducto hepático derecho. A. Ubica ción de los drenajes en la vía biliar dere cha proximal (flecha negra), distal (flecha blanca) y en el hiato de Winslow (flecha negra corta). B. Colangiorresonancia que permite identificar la litiasis en colédoco distal y el nivel de la lesión.

Figura 2 Tomografía computarizada al quinto día posoperatorio (A) y a los seis meses (B). Se evidencia la hipertrofia de los segmentos del hígado izquierdo, con marcada hipoperfusión y atrofia progresiva de aquellos correspondientes al derecho. La flecha blanca señala la vena porta izquierda y la flecha negra la arteria hepática izquierda. No es posible identificar la vena porta ni la arteria hepática derechas.
La lesión vascular mayor durante la colecistec tomía suele presentarse en lesiones de tipo Strasberg E4-E5 o Stewart Way IV2. Comprenden un bajo porcen taje, estimado en un 8% en la mayoría de las series. La estructura vascular que se lesiona con más frecuencia es la arteria hepática derecha (90%), seguida por la ar teria hepática común (8%), y la lesión asociada de vena porta (4%). La lesión portal frecuentemente ocurre en el transcurso de una colecistectomía con hemorragia in traoperatoria catastrófica, que lleva a la realización de maniobras intempestivas3. Las complicaciones tempra nas relacionadas con el compromiso vascular incluyen necrosis parenquimatosa con presencia de infección o sin ella. En forma tardía pueden desarrollarse este nosis biliar, litiasis intrahepática, colangitis reiteradas y atrofia hepática. Y a largo plazo puede evolucionar a fibrosis e incluso cirrosis biliar secundaria con hiperten sión portal1,4. La atrofia lobar puede ser generada por oclusión vascular, generalmente de la vena porta, por la prologada obstrucción biliar, o la combinación de am bas2. Las indicaciones de resección son atrofia hepática y estenosis de la vía biliar intrahepática que pueden generar colangitis o abscesos3-5. Definir el momento ideal para realizar la cirugía es crucial; actualmente se acepta el tratamiento inicial de los focos infectológicos y postergar el procedimiento definitivo para evaluar la progresión de la isquemia. Se ha demostrado que la re paración temprana no presenta buenos resultados6.
El manejo conservador de la LQVB compleja, como se realizó en este caso, no es lo más habitual y exige una serie de condiciones: ausencia de necrosis e infección en el lóbulo hepático comprometido, ausen cia de otras complicaciones sépticas como colangitis y abscesos, presencia de fístulas biliares bien dirigidas e indemnidad del resto de la vía biliar. Por esta razón, en nuestro caso, decidimos postergar la realización de la CPRE hasta lograr la atrofia segmentaria, y así evitar la contaminación biliar por vía ascendente y la posibilidad de generar abscesos. El contacto y la derivación tem prana a un centro especializado y de alto volumen es la decisión más acertada, logrando los mejores resultados en la resolución, disminuyendo la morbilidad y aumen tado la sobrevida.











 text in
text in 


