Introducción
En 1951, Rice y Strickler describieron por primera vez la mastectomía con preservación de piel y del complejo aréola-pezón en el tratamiento de una patología benigna1. Luego Freeman, en 1962, impuso el término mastectomía subcutánea, usado hasta el año 2003 aproximadamente, cuando comenzó a denominarse mastectomía con conservación de piel o con conservación del complejo aréola-pezón (CAP)2. La colocación de implantes prepectorales en un tiempo se está convirtiendo en un procedimiento estándar en la reconstrucción mamaria luego de mastectomías con preservación del complejo aréolapezón3,4. El uso habitual de diferentes tipos de mallas se ha relacionado con la técnica prepectoral en varias publicaciones5,6,7.
La adecuada selección de pacientes con más de 2 cm de cobertura cutánea permite obtener buenos resultados sin añadir estos materiales al proceso reconstructivo8,9,10.
La reconstrucción mamaria prepectoral, con implantes, preserva los músculos pectorales y es la incorporación más reciente al arsenal de reconstrucción mamaria7.
Mediante esta técnica, el implante se coloca sobre el músculo pectoral mayor, en el plano subcutáneo, preserva la integridad anatómica muscular, elimina la deformidad por animación5,6 y disminuye el dolor8,9,10. Además, da un aspecto más natural a la reconstrucción11.
El objetivo del presente trabajo fue describir los resultados quirúrgicos en una serie consecutiva de pacientes con reconstrucción mamaria inmediata prepectoral con implantes de silicona.
Material y métodos.
Entre marzo de 2018 y diciembre de 2021 se realizó una revisión retrospectiva de 52 reconstrucciones prepectorales inmediatas en un tiempo, en 40 pacientes que se sometieron a mastectomía, con conservación del complejo aréola-pezón. Todas las enfermas firmaron el consentimiento informado aprobado por el Comité de Ética de la institución.
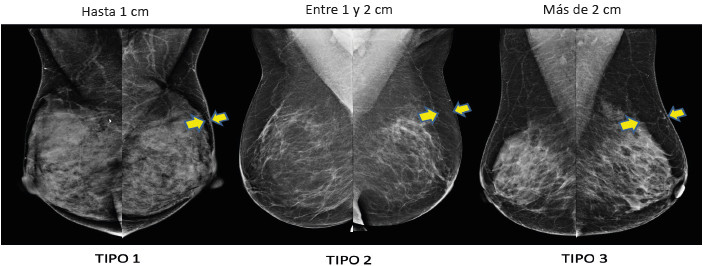
Se evaluó la elegibilidad de las pacientes de acuerdo con los resultados de una mamografía digital preoperatoria. Fueron seleccionadas aquellas con un espesor de cobertura grasa mamaria de más de 2 cm de espesor en el colgajo superior de la mama. Un solo operador evaluó todas las mamografías y las mediciones se obtuvieron con el software OSIRIX® (disponible en www.osirix-viewer.com). Las medidas de cobertura del tejido mamario se informaron en centímetros y milímetros a partir de imágenes digitales. Las pacientes fueron clasificados como cobertura de tejido de tipo 1 a tipo 3 de acuerdo con el grosor del tejido subcutáneo de la mama. Tipo 1: entre 0 y 1cm de cobertura, Tipo 2: entre 1 y 2 cm de cobertura y Tipo 3: más de 2 cm de cobertura (Fig. 1). Los criterios de inclusión quirúrgica fueron: pacientes Tipo 3 según la clasificación de cobertura del tejido mamario (espesor del tejido subcutáneo de 2 cm o más), mamas de tamaño pequeño a moderado (tamaño de copa A-B, 200-500 g), carcinoma invasor en estadio tumoral I-II, carcinoma in situ (estadio 0) y sarcoma, con ptosis grados 1 y 2.
Los criterios de exclusión fueron: carcinoma inflamatorio, compromiso de la piel, secreción patológica por pezón, radioterapia previa, mamas hipertróficas y ptósicas, cirugía periareolar o subareolar reciente (últimos 12 meses), y fumadoras (más de 10 cigarrillos por día). Se realizó un cuestionario de satisfacción estética de todas las pacientes con clasificación de mala, regular, buena y muy buena.
Resultados
Con los criterios enunciados se encontraron 40 pacientes con la técnica descripta. La edad media fue de 52 años (rango 30-76).
En 28 pacientes, la mastectomía fue terapéutica y unilateral (carcinoma invasor en 23, ductal in situ en 4 y por sarcoma en 1) y en 12 oportunidades se realizó mastectomía bilateral por reducción de riesgo por presentar las pacientes BRCA positivo. Se realizó la biopsia de ganglio centinela por incisión separada en las 40 pacientes de mastectomía terapéutica; 6 pacientes recibieron linfadenectomía niveles I y II por ganglio centinela positivo.
Después de realizada la mastectomía por una incisión submamaria de 10 cm, se colocó el implante en el espacio prepectoral. (Fig. 2 a-b-c).
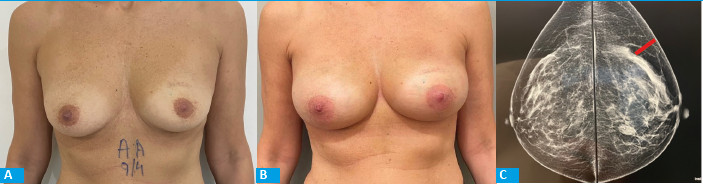
FIGURA 2 Resultado de reconstrucción prepectoral con implantes anatómicos. A: frente preoperatorio. B: frente posoperatorio. C: mamografía preoperatoria mostrando el espesor del tejido celular subcutáneo
En todos los casos se utilizaron implantes anatómicos microtexturizados con volumen entre 225 y 495 cm3. Ningún implante fue cubierto con mallas.
Se dejó drenaje aspirativo en todas las intervenciones en las mamas operadas y en las axilas después de la linfadenectomía. No se realizó en ninguna oportunidad la simetrización contralateral inmediata. La hospitalización fue de un día en 23 casos y de dos días en 17.
No se presentaron complicaciones mayores. Se necesitó revisión quirúrgica posoperatoria inmediata por hematoma en 4 mamas (7,7%). Con un seguimiento medio de 40 meses, no se observó animación, desplazamiento o rotación del implante, ni persistencia ni recidivas tumorales. Se encontró contractura capsular grado III o IV de Baker después del año de seguimiento en 3 pacientes que habían realizado radioterapia posoperatoria en la mama reconstruida.
Los resultados estéticos fueron categorizados por las pacientes como excelentes y buenos en 40 mamas (80,0%), regulares en 8 mamas (12,0%) e insuficientes en 4 mamas (8,0%).
Discusión
La reconstrucción mamaria con implantes es una técnica fiable y de resultados duraderos. Aunque la reconstrucción submuscular se ha realizado de forma rutinaria12,13,14, recientemente se ha informado que la colocación prepectoral del implante es la opción que permite evitar lesiones musculares y su morbilidad relacionada15.
La colocación del implante en el plano prepectoral no solo simplifica la reconstrucción, sino también disminuye el dolor16,17,18, la deformidad por animación y el deterioro funcional del músculo19,20. La viabilidad y eficacia de la reconstrucción prepectoral ya ha sido bien documentada por diferentes autores21,22,23.
Gabriel y cols. no encontraron vinculación entre las complicaciones posoperatorias de esta técnica relacionadas con el índice de masa corporal, pero sí en relación con el tabaquismo y la diabetes21.
Sigalove y cols., en 52 reconstrucciones prepectorales, compararon los resultados entre 34 que recibieron radioterapia posoperatoria y 18 que no lo hicieron, y encontraron buena tolerancia en todo el grupo, sin hallar diferencias en los efectos adversos a corto plazo ni contractura capsular en ningún caso22.
En la Argentina, Serrano y cols., mostraron, en una serie de 98 mastectomías, que esta misma técnica reconstructiva permitió obtener buenos resultados cosméticos, baja morbilidad y alta satisfacción de las pacientes operadas23.
El éxito con esta técnica depende de una cuidadosa selección de pacientes con un espesor cutáneo de más de 2 cm. y de una técnica quirúrgica meticulosa24,25.
En conclusión, el presente estudio mostró que la colocación de implantes prepectorales directos en un solo tiempo luego de mastectomía con preservación del complejo aréola-pezón en pacientes con suficiente cobertura de tejido graso (> 2 cm) resultó una técnica segura y sencilla para la reconstrucción mamaria inmediata, que evitó las desventajas de la colocación de implantes subpectorales, como deformación por animación, con alta satisfacción estética, sin recidiva ni persistencia tumoral.











 text in
text in