Introducción
El aislamiento social preventivo obligatorio debido a la pandemia por COVID-19 generó importantes cambios en la atención y tratamiento de los pacientes quirúrgicos1-3. Las instituciones de salud y su personal debieron adaptarse a esta realidad que condicionó situaciones de estrés y agotamiento extremo y profundas alteraciones en el ámbito familiar, social y económico4-6.
Pasado un año de pandemia varios de estos aspectos siguen sin resolverse, los datos disponibles (complicaciones y mortalidad) son limitados y de baja evidencia, los daños colaterales no están cuantificados, las directrices obedecen a la opinión de expertos y hay incertidumbre ante nuevos rebrotes7-15.
Por estas razones, los objetivos del presente estudio fueron: 1) cuantificar los volúmenes de consultas, internaciones, cirugías, endoscopias y ocupación de camas, durante el año de atención en pandemia y compararlos con igual período sin pandemia; 2) proyectar su impacto asistencial e institucional y 3) realizar un estudio comparativo (univariado y multivariado) entre pacientes COVID+ vs. COVID- para determinar complicaciones posoperatorias y mortalidad, y los factores de riesgo asociados.
Material y métodos
Se llevó a cabo un estudio de cohorte observacional, descriptivo y retrospectivo, que comparó datos obtenidos durante un período en pandemia (19/3/20 y 18/3/21) con otro igual sin pandemia (19/3/19 al 18/3/20). Para evaluar el volumen de atención computamos las consultas, internaciones, cirugías, endoscopias digestivas y días de ocupación de camas.
Para analizar complicaciones posoperatorias y mortalidad entre los pacientes COVID positivos y negativos realizamos un análisis estadístico de cohorte emparejada (proporción 1:2), evaluando las siguientes variables: edad ≤ versus ≥ 75 años, sexo, admisión programada o urgencia, patologías benignas o malignas, operados versus no operados, comorbilidades, complicaciones posoperatorias, internación en Unidad de Cuidados Intensivos (UCI) y necesidad de asistencia respiratoria mecánica (ARM). En los operados agregamos: tipo de anestesia (general o bloqueo), vía de abordaje (laparotomía o laparoscopia) y el puntajre (score) ASA (≤ II vs. ≥ III).
Se analizaron por separado los pacientes COVID positivo. Se incluyeron mayores de 18 años, con diagnóstico confirmado por PCR cuantitativa o tomografía de tórax y/o clínica sospechosa, evaluado por especialista, con internaciones quirúrgicas por patología digestiva o de pared abdominal. Fueron excluidos aquellos con sospecha que no fue confirmada en los exámenes posteriores. Para su análisis estadístico, los datos fueron volcados en una base Microsoft Excel 97® y las variables dicotomizadas y analizadas empleando el programa estadístico STATA versión 14.0®.
Para las diferencias entre grupos que no cumplieron los supuestos se utilizaron la prueba Chi2 y la prueba exacta de Fisher. Se consideró un análisis de regresión logística con el resultado “factores de riesgo de mortalidad” en pacientes COVID+ vs. COVID-. Se consideraron significativas aquellas pruebas con un p < 0,05 y el intervalo de confianza fue del 95%.
Resultados
Durante el lapso de pandemia se registró una disminución de todas las variables prestacionales analizadas (Tabla 1).
El análisis estadístico de las internaciones quirúrgicas, cirugías y endoscopias, según fueran realizadas en condición de urgencia o electiva, mostró que las variables internación y cirugías programadas y las endoscopias no urgentes expresaron una caída estadísticamente significativa (p = 0,0001). Las mismas prestaciones efectuadas en condición de urgencia también disminuyeron, sin alcanzar valores significativos (véase Tabla 1 y 2).
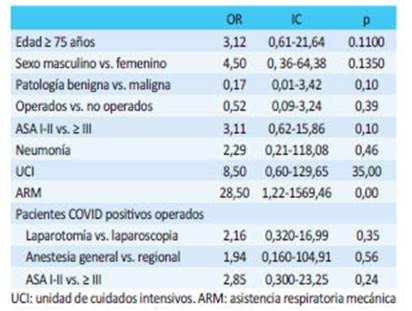
De los 979 ingresos, 41 casos fueron COVID positivos (4,1%). La mortalidad observada fue del 29,2% en COVID+ (12/41) y del 7,3% en COVID- (6/82), estadísticamente significativa (p = 0,021). El análisis comparativo univariado entre pacientes COVID+ (41 pacientes) versus COVID- (82 pacientes) determinó que fueron factores de riesgo de mortalidad significativos: ser COVID+, edad ≥75 años, sexo masculino, ingreso de urgencia, presencia de neumonía, requerimiento de UCI y ARM. Las cirugías se asociaron a mayor número de complicaciones respiratorias (neumonías) (p = 0,0091) y mortalidad (no significativo) (Tablas 3 y 4).

Tabla 3 Análisis univariado de los factores de riesgo de mortalidad en pacientes COVID positivos vs. negativos.

Tabla 4 Análisis univariado de factores de riesgo de complicaciones y mortalidad en pacientes operados COVID positivo vs. Negativos
Con las variables determinantes sin colinealidad se efectuó el análisis multivariado que demostró: COVID+ y la necesidad de ARM, como factores significativos (Tabla 5). Del estudio multivariado realizado solo a los COVID+, resultó que la ARM fue explicativa en la mortalidad (Tabla 6).
Discusión
Varias fueron las controversias relacionadas con distintos aspectos de la atención médica durante esta pandemia. Es nuestra intención analizar y discutir aquellas vinculadas con la esencia y los objetivos de nuestra presentación. Para ello nos basaremos en datos de la bibliografía argentina y extranjera, y en nuestra experiencia y resultados. Hasta el momento pocas comunicaciones se ocupan de analizar el impacto que las políticas sanitarias tuvieron sobre las prestaciones asistenciales. Pirracchio y cols. publican la experiencia, luego que se implementara la suspensión masiva de la cirugía en los Estados Unidos. Observaron una franca caída a partir de febrero, un cierre máximo en marzo y una restitución gradual a partir de mayo del año 2020. Refieren una marcada heterogeneidad en los resultados según la institución involucrada y la condición infectológica local. Recomiendan que futuras medidas de suspensión prestacional se ajusten al contexto epidemiológico local de los hospitales1.
Algunos centros privados del área metropolitana de Buenos Aires publicaron sus resultados luego de comparar las consultas, internaciones y procedimientos intervencionistas, realizados entre el 1 y el 30 de abril de 2019 y el mismo período del año 2020. Refieren una disminución global de las consultas del 75%, en endoscopias del 80%, en internaciones del 48% y en las quimioterapias del 16%2.
Huespe y cols. comunicaron una baja significativa en las consultas y procedimientos realizados en una Unidad de Cirugía Percutánea, al comparar el período 20/3/20 al 10/5/20 con igual espacio de 2019. Fundamentalmente disminuyeron las intervenciones programadas pero el impacto fue menor en casos oncológicos3.
En conclusión, la mayoría de los informes revelan una disminución en las prestaciones del 40 al 80%1-3. Nuestros resultados globales son coincidentes con los informes referidos y están descriptos en los resultados del estudio. Los daños colaterales sobre la población y las instituciones no están aún bien determinados. Varios estudios provenientes de India e Italia demuestran el aumento de la mortalidad por causas relacionadas con la interrupción de actividades y el aislamiento domiciliario4.
Wang y cols. concluyen que el riesgo principal para los pacientes con neoplasias fue la limitación de las prestaciones médicas, especialmente en áreas castigadas por el coronavirus4.
En Italia, Nueva York y California, aumentaron las muertes extrahospitalarias en pacientes COVID negativos comparadas con otros períodos5.
En Alemania disminuyeron las consultas quirúrgicas un 33,3%5. En Escocia aumentaron los decesos por cáncer, demencia y enfermedades circulatorias4. Pirracchio y cols. concluyen que, si en los Estados Unidos se flexibilizaran las medidas de aislamiento y atención médica, se lograría evitar la cancelación de casos quirúrgicos que afecten el pronóstico de los pacientes1. Para Bozovich y cols., la falta o retraso en las consultas y tratamientos de enfermedades preexistentes, susceptibles a desarrollarlas o urgencias, traerá consecuencias no deseadas en el futuro, especialmente en patologías cardiovasculares, neurológicas y neoplasias. Consideran imprescindible ofrecer continuidad en la atención médica para evitar los daños colaterales del COVID-192.
Con referencia a patologías quirúrgicas, Dreifuss y cols. evaluaron las consecuencias del retraso en la consulta en apendicitis aguda, observando aumento significativo de los casos complicados y peritonitis graves. Concluyen que el aislamiento y el miedo de la población al entorno hospitalario podrían contribuir a la progresión de la enfermedad6. Gondolesi y cols. afirman que el número de las cirugías hepatobiliares, pancreáticas, resección de hepatocarcinoma y trasplante hepático se redujeron un 47%, 49%, 31% y 36%, respectivamente. Consideran que esta reducción afectó mayormente a centros de alta ocupación por COVID-19 y el impacto final a largo plazo deberá evaluarse7. En lo institucional, Pirracchio y cols. destacan que tomar medidas extremas de no atención y/o suspensión de cirugías pone en peligro la seguridad financiera de los hospitales1. Otras instituciones y asociaciones también ofrecieron resultados y recomendaciones8-14. La Asociación Argentina de Cirugía no estuvo ausente de esta problemática y, en un editorial, Enrique Ortiz se refiere a la concientización de los efectos que esta pandemia produce en los cirujanos, su familia, los riesgos en su salud y la situación económica15. En nuestra experiencia, el relevamiento de datos y su impacto institucional fueron los siguientes: pérdida de consultas del 59,3% que, trasladado a la actividad de consultorios externos, significa 5,9 meses sin atención. La disminución del 49% de las cirugías equivale a 5,4 meses de quirófano cerrado. Un 79% menos de endoscopias representa 6,3 meses de inactividad. Finalmente tuvimos un 40% menos de ocupación de camas. Del análisis global de estas presentaciones y de nuestra experiencia podemos inferir que la limitación o falta de atención médica incrementó la gravedad, las complicaciones y la morbimortalidad, en patologías quirúrgicas de urgencia y oncológicas. La necesidad de cuantificar las complicaciones posoperatorias, la mortalidad y los factores de riesgo asociados en poblaciones COVID+ vs. COVID- fue otro aspecto en debate. Antes de la pandemia diversos estudios observacionales establecieron tasas de complicaciones pulmonares posoperatorias de hasta un 10%, con una mortalidad del 4%. Estos valores cambiaron drásticamente durante la enfermedad COVID-19. El grupo COVID Surg Collaborative informa que el 51% de los operados presentaron complicaciones respiratorias (neumonías graves)16.
Knisely y cols. refieren 56% complicaciones perioperatorias en casos COVID+. La neumonía se presentó en el 50% de los pacientes COVID+ vs. el 2,8% en COVID- (P = 0,0001)17. Para Doglietto y cols., la neumonía fue la complicación más frecuente y significativa18. Leis y cols. analizaron 34 pacientes COVID+ operados. Todos desarrollaron neumonía, quince requirieron UCI y siete fallecieron19.
En nuestra serie, la neumonía fue la complicación más frecuente: 85% en COVID+ versus 11% COVID- (p = 0,0001). La infección perioperatoria por COVID-19, la edad avanzada y la cirugía fueron los factores de riesgo determinantes de esta complicación. La internación en UCI y la necesidad de ARM fueron factores asociados en pacientes COVID+ con neumonía (p = 0,0089 y 0,0091). Las complicaciones posoperatorias habituales (infecciones, abscesos, fístulas) se mantuvieron en los valores habituales, sin diferencia entre los grupos. La mortalidad relatada en pacientes COVID+ operados oscila entre el 4,4 y el 27,8%. Doglietto y cols. refieren 19,5% en COVID+ versus 2,4% en COVID- (p = 0,001)18. Moreira y cols. comunican una mortalidad global del 23,8% y del 25,6% en urgencias20. Knisely y cols., 16,7% (COVID+) vs. 1,4% en negativos (significativo)17. Lei y cols., 44 casos operados con una mortalidad del 20,5%19. Fernández Ruiz y cols. refieren, en trasplantados COVID+, el 27,8%21. El grupo COVID Surg Collaborative informa 23,8% de mortandad16. La mortalidad más baja publicada pertenece a Pinares Castillo y cols.: 4,4% (mayoría de apendicectomías en pacientes jóvenes)22. En nuestra casuística, la mortalidad fue del 29,2% en COVID+ (12/41) estadísticamente significativa con respecto al 7,3% en COVID- (6/82). En cuanto a los factores de riesgo predictores de mortalidad, Knisely y cols. refieren que la cirugía, la neumonía, la necesidad de UCI y la ARM fueron factores con significación17. El grupo COVID Surg Collaborative agrega la edad, el sexo masculino, ASA ≥ III, neoplasias y cirugía de emergencia, como factores determinantes16.
El puntaje ASA ≥ III fue el único predictor independiente de mortalidad en esta experiencia16. Pinares Carrillo y cols. y otros autores suman la intubación traqueal durante la anestesia general, el tiempo operatorio y las comorbilidades, como factores para considerar22.
En nuestra serie, el sexo masculino y la edad ≥ 75 años fueron determinantes en la mortalidad general (especialmente en casos graves y pacientes operados). La presencia de comorbilidades (enfermedades cardiovasculares, respiratorias y diabetes) aumentó la mortalidad, aunque con valores no significativos. Las internaciones urgentes y la necesidad de operar significaron mayor mortalidad en el grupo COVID+ que en los controles (significativo solo para urgencias). En nuestros operados, la mortalidad fue mayor en laparotomías con anestesia general y puntaje ASA ≥ III, sin alcanzar significación estadística. Cuando efectuamos la regresión logística con las variables comentadas, solo la infección por COVID- 19 y la ARM mantuvieron la significación estadística. En los COVID+, la neumonía fue la complicación con mayor implicancia en la mortalidad (p = 0,0001); le siguieron la estadía en UCI y la ARM. En el análisis multivariado, el requerimiento de ARM fue el factor independiente significativo para mortalidad. Varios autores se preguntaron si la mortalidad variaba en pacientes COVID+ con neumonía y sin ella, y si esta era clínicamente leve o grave. Los resultados publicados en cuanto a morbimortalidad son diferentes según se trate de pacientes con neumonía y sin ella, y si esta es clínicamente leve o grave23-27.
Melendi y cols. analizaron prospectivamente una cohorte de pacientes clínicos COVID+ con neumonías y sin ellas28. En el grupo sin neumonías, ningún paciente desarrolló enfermedad crítica ni falleció. Los pacientes con neumonía desarrollaron enfermedad grave (33,3%), crítica en 9,5% y el 9,1% fueron trasladados a la UCI. La mortalidad fue del 6,6%28. El grupo COVID Surg Collaborative informó que el 51% de los pacientes operados presentaron infecciones respiratorias. Los pacientes con neumonía grave tuvieron una mortalidad del 38%16.
Moreira y cols. relatan que más de la mitad de las muertes fueron causadas por neumonías graves20. Nuestro grupo dividió los pacientes con neumonía en cuadros leves (21) y graves (14). De los catorce graves, doce (87%) pasaron a UCI versus solo uno de los leves (5,7%) (p = 0,0012). De los internados en UCI, nueve recibieron ARM. Diez pacientes del grupo grave fallecieron frente a uno de los casos leves (p = 0,00001).
Como reflexión final podemos decir que transitamos un año de pandemia con gran incertidumbre y pocas certezas, aprendimos de errores propios y de otros al enfrentarnos a una enfermedad desconocida, pero el paso del tiempo también nos aportó experiencia, permitió analizar resultados y, a partir de allí, cambiar algunas de las estrategias iniciales. Hoy recorremos un nuevo período recomponiendo nuestra actividad asistencial casi a etapas de normalidad, pero asechados por otras amenazas (posibilidad de rebrotes y/o nuevas cepas virales) que nos obligan a seguir alerta.
Conclusiones
Las siguientes conclusiones son el resultado de la experiencia tras un año de análisis, en una institución de alta complejidad, ubicada en una zona de alto impacto de esta pandemia (Región Sanitaria VI).
1. Existió una disminución global de las prestaciones, pero solo alcanzó significación estadística para las internaciones programadas, las cirugías electivas y las endoscopias no urgentes.
2. Los pacientes COVID+ tuvieron mayores complicaciones y mortalidad posoperatoria que el grupo control (p = 0,021).
3. La complicación posoperatoria más frecuente en pacientes COVID+ fue la neumonía, especialmente en aquellos de edad avanzada y operados de urgencia. Los casos graves se asociaron a mayor internación en UCI, la necesidad de ARM y mortalidad.
4. El análisis multivariado de los factores de riesgo de mortalidad en pacientes COVID positivo versus negativo estableció que ser COVID positivo y la ARM fueron los factores determinantes independientes significativos.
5. El análisis de mortalidad solo en pacientes COVID+ indica que la neumonía grave fue la complicación con mayor implicancia (p = 0,0001) y el requerimiento de ARM, el factor independiente significativo.











 texto en
texto en