Introducción
Nunca antes, los jóvenes profesionales de la salud habíamos visto la propagación de una enfermedad tan devastadora y contagiosa como el COVID-191,2. Inicialmente informado en Wuhan, China, en diciembre de 2019, SARS-CoV-2 se extendió rápidamente por todo el mundo. La mayoría de los países impusieron cuarentenas obligatorias que se levantaron rápidamente; sin embargo, la Argentina tiene el récord de una de las cuarentenas más largas del mundo, con medidas de aislamiento social como órdenes de quedarse en casa a menos que se consideren trabajadores esenciales, cierre de escuelas y prohibición de reuniones de más de 10 personas, implementado el 20 de marzo y levantado parcialmente hacia septiembre de 2020.
En cirugía, las medidas avanzadas como planes de contingencia para atender la pandemia siempre incluyeron la reprogramación de consultas y procedimientos no urgentes3,4. Como en cualquier otra catástrofe, algunos pacientes con condiciones quirúrgicas habituales aún exigen atención. Con ese fin, muchas sociedades especializadas han publicado sus recomendaciones sobre el aplazamiento de la atención electiva. Sin embargo, las condiciones de emergencia requieren una resolución rápida5,6.
La evidencia de otros países7 sugiere una reducción en las cirugías electivas, pero también en las visitas a los Servicios de Emergencias, debido al hecho de que los establecimientos de salud se consideran lugares de alto riesgo de transmisión. Sin embargo, junto con la disminución en el número de consultas programadas, percibimos un aumento en los casos de emergencia y también que los pacientes aparentaban consultar en una etapa más avanzada de la enfermedad, requiriendo procedimientos más invasivos que en la era anterior al COVID-19.
Por lo tanto, el objetivo principal de este estudio fue comparar las variaciones en los ingresos, el tipo y la gravedad de la enfermedad y los resultados quirúrgicos en los ingresos de urgencia sin COVID-19, de nuestro Servicio de Cirugía entre los pacientes ingresados durante la fase de restricción severa de la era pandémica versus la fase prepandémica. Como objetivos secundarios realizamos un subanálisis de patologías quirúrgicas habituales, como apendicitis, enfermedad de las vías biliares, diverticulitis y tumores complicados.
Material y métodos
Se realizó un estudio observacional, ambispectivo, que incluyó a todos los pacientes mayores de 18 años que consultaron al Servicio de Emergencias de Cirugía del Hospital Italiano de Buenos Aires y requirieron hospitalización (con PCR COVID-19 negativo al ingreso), en el período comprendido entre el 20 de marzo y el 31 de julio de 2020 (Grupo Pandemia-GP), y comparado con el mismo período de 2019 (Grupo Control-GC). Se realizó un seguimiento de 30 días para evaluar los resultados a corto plazo. Se revisaron las historias clínicas electrónicas incluyendo la recolección de datos demográficos: edad, sexo, índice de masa corporal (IMC), comorbilidades, diagnóstico después del ingreso, demora desde el inicio de los síntomas hasta la consulta en horas, necesidad de cirugía de emergencia, demora desde el diagnóstico hasta la cirugía en horas, duración de la cirugía en minutos, complicaciones posoperatorias según la clasificación de DC8 (DC) y duración de la estancia hospitalaria.
La gravedad de la enfermedad en el momento de la presentación se clasificó en 3 estadios clínicos inspirados en la puntuación NEWS 29: grave cuando había insuficiencia de algún órgano/sistema, moderada cuando se presentaba con fiebre > 38 °C, recuento de glóbulos blancos > 12 000 o < 4000, taquicardia o taquipnea, y leve para pacientes estables que no cumplían los criterios de moderada o grave.
Las variables cuantitativas se presentan como media y desviación estándar o mediana y rango intercuartil según la distribución observada y se compararon mediante la prueba de Chi-cuadrado. Las variables categóricas se presentaron como frecuencia absoluta y relativa en porcentaje y se compararon con la prueba de Mann- Whitney o T, según la distribución observada. Un valor de p < 0,05 se consideró estadísticamente significativo. Se realizó un modelo de regresión logística paso a paso múltiple, que incluye posibles factores de confusión, para evaluar el grupo de cirugía (GP o GC) como factor independiente de morbilidad. El análisis estadístico se realizó con el software STATA® versión 13.0.
Este estudio fue aprobado prospectivamente por el Comité de Ética, número 5684. El trabajo ha sido informado de acuerdo con los criterios STROCSS10.
Resultados
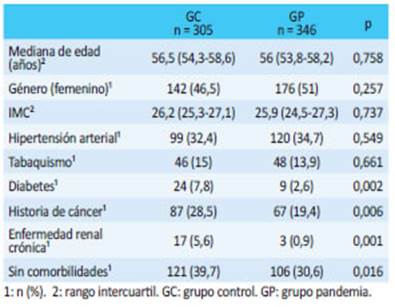
Un total de 651 pacientes ingresaron del área de emergencias al Servicio de Cirugía General en los períodos estudiados. El número de pacientes ingresados desde urgencias y el porcentaje operado fue de 346 y 80% para el GP y 305 y 76% para el GC (p = 0,157). Las características demográficas y clínicas se resumen en la tabla 1. No hubo diferencias estadísticamente significativas en edad, sexo e IMC. Sin embargo, en el GP se observó una reducción significativa de pacientes con comorbilidades en comparación con el GC: antecedentes de cáncer, diabetes y enfermedad renal crónica.
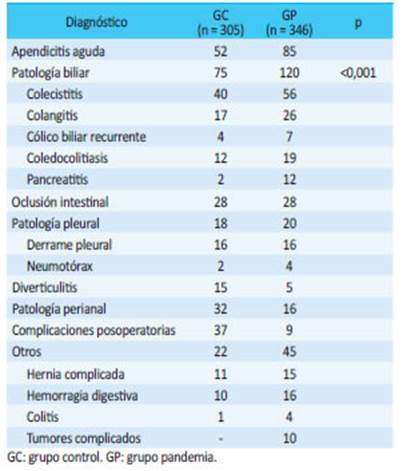
Hubo una reducción pronunciada de quejas comunes como absceso perianal y diverticulitis leve (n = 16 versus n = 32, p < 0,001) y un aumento notable de ingresos de pacientes con patologías biliares al comparar ambos grupos (n = 120 versus n = 75, p < 0,001) para el GP vs. GC. Es interesante notar que en el GP ingresamos a 10 pacientes con el diagnóstico de un tumor complicado (tumor sangrante y oclusión del tracto gastrointestinal), algo que no se había visto durante el GC. El resto de la distribución de pacientes en ambas cohortes se muestra en la tabla 2.
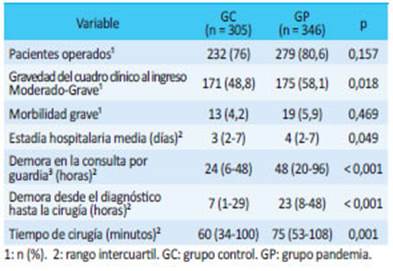
Se encontró que los pacientes estaban significativamente más enfermos cuando acudieron a urgencias. Además, tuvieron una estadía hospitalaria media más prolongada. Durante la pandemia se encontró un retraso significativo a nivel global tanto en el tiempo desde el inicio de la presentación de los síntomas hasta la consulta como en el tiempo desde el diagnóstico hasta la cirugía. Además, hubo un aumento en el tiempo operatorio medio (Tabla 3).
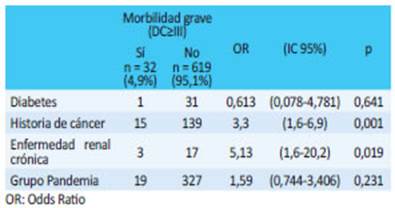
No hubo diferencia significativa en la morbilidad mayor (DC≥III), 5,49% para el GP y 4,2% para el GC (p = 0,469). En el análisis multivariado, solo la enfermedad renal crónica y los antecedentes de cáncer fueron factores independientes de morbilidad (Tabla 4). Ninguno de los pacientes de este estudio murió durante el seguimiento.
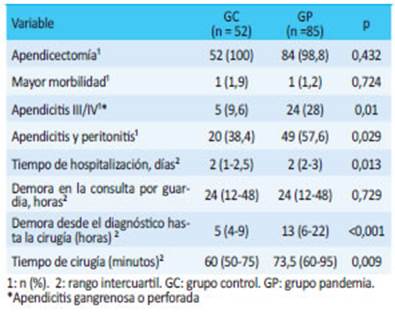
En el GP, los pacientes con apendicitis experimentaron un retraso significativo desde el diagnóstico hasta la cirugía, estaban más enfermos al momento de la presentación, tenían peritonitis asociada y se sometieron a procedimientos más prolongados. Sin embargo, esto no afectó la morbilidad mayor posoperatoria (DC≥III) (Tabla 5).
Se constató un patrón similar al analizar pacientes con diverticulitis, observando en el GP un retraso desde el diagnóstico hasta la cirugía (39,5 horas, IQR 14-77 versus 0 horas, IQR 0-3,5; p = 0,003) y una mayor estadía hospitalaria (7 días, IQR 6-25 versus 4 días, IQR 2-8, p = 0,028,). No hubo diferencia en la escala de Hinchey 3 o 4 (60% vs. 20%, p = 0,091, GP versus GC) o morbilidad mayor posoperatoria (DC≥III) (n = 1, 20% versus n = 0; 0%, p = 0.07, GP versus GC).
Discusión
Desde el brote ha habido innumerables publicaciones sobre SARS-CoV-2 y COVID-19. Pero otras enfermedades prevalentes continúan desarrollándose y surgen muchos artículos que muestran que los pacientes están demorando o evitando la atención médica por temor a contraer COVID-1911. El efecto cuarentena en pacientes sin COVID-19 en el Departamento de Cirugía de Emergencia es un problema real, aún por determinar en toda su extensión. Nuestros hallazgos demuestran que, a diferencia de la tendencia común en la mayoría de los países del mundo, como Italia, Escocia, Nueva Zelanda y Sudáfrica12,13, no experimentamos una disminución en las admisiones al Departamento de Emergencias sino sucedió todo lo contrario. Esto podría deberse a la duración de la cuarentena obligatoria que encontramos en nuestra comunidad.
Es de destacar que, contrariamente a lo que muestran otros estudios14, los pacientes ingresados durante el período del GC se encontraron significativamente más frágiles que los ingresados en el GP (Tabla 1) y tenían más comorbilidades (incluidos diabetes, cáncer o antecedentes de enfermedad renal crónica).
Admitimos a más pacientes con enfermedades benignas complicadas, como afecciones biliares inflamatorias, es decir, colangitis y pancreatitis, probablemente debido a la cancelación de todas las cirugías programadas no urgentes como la colecistectomía laparoscópica, lo que derivó en una mayor incidencia en pacientes con complicaciones de cálculos biliares en concordancia con lo informado por Cano-Valderrama y cols.9.
Además, ingresamos pacientes con neoplasias complicadas, posiblemente en relación con la reducción de consultas ambulatorias y endoscopias de cribado o consulta diferida por temor al contagio. Apoyando nuestros hallazgos, un estudio observacional prospectivo- retrospectivo15 concluyó que el miedo a contraer COVID-19 puede generar una clara reducción de la asistencia hospitalaria y, por el momento, un impacto desconocido en los diagnósticos que se han perdido o se han hecho de manera tardía. Esto puede verse reflejado en la drástica disminución de la detección de cáncer gastrointestinal a nivel mundial, que aumentó concomitantemente el número de pacientes con enfermedad en estadio avanzado11.
En coincidencia con otros estudios16,18, el análisis global mostró una marcada diferencia en los pacientes quirúrgicos con malestar agudo, el retraso desde la presentación de los síntomas hasta la consulta y desde el momento del diagnóstico hasta la cirugía, y la duración de la cirugía. Sin embargo, no experimentamos un aumento en las complicaciones de Dindo-Clavien ≥ 3, a diferencia de otras publicaciones como la de Angeramo y cols.19-21, quienes informaron una serie de pacientes con apendicitis que presentaron mayor morbilidad durante su seguimiento de 30 días, incluyendo más abscesos intraabdominales y necesidad de reintervenciones. Es de destacar que el retraso desde el ingreso a la cirugía se debió a la espera de los resultados de los hisopados SARS-CoV-2 antes de la cirugía, a menos que el consultor a cargo considerara la necesidad de la cirugía como una emergencia, para lo cual los cirujanos utilizaron equipo de protección personal de nivel 322-24.
Creemos que los resultados de nuestro estudio reflejan que logramos una buena gestión y resultados de los pacientes manteniendo nuestro alto nivel de atención al tiempo que protegemos a nuestro personal, mediante la implementación de todos los protocolos de seguridad recomendados por las asociaciones internacionales1,2,4. Las limitaciones de nuestro estudio son inherentes a su diseño retrospectivo. Debido a que no involucró aleatorización, surgió la pregunta de si algún factor de confusión podría conducir a un sesgo en los resultados. Sin embargo, el equipo quirúrgico, las técnicas de procedimiento, los materiales utilizados y el manejo perioperatorio se mantuvieron sin cambios durante el período cubierto en el estudio.
Conclusión
Durante la pandemia observamos un aumento de los procedimientos quirúrgicos urgentes, particularmente en aquellas enfermedades cuyas cirugías programadas se pospusieron. En el caso particular de nuestra institución experimentamos un aumento en el número de ingresos por patología biliar y tumores gastrointestinales complicados. Los pacientes experimentaron estadios más avanzados de la enfermedad en el momento de la presentación, pero esto no tuvo impacto en la morbilidad o mortalidad posoperatoria, demostrando que fue posible mantener los resultados quirúrgicos a pesar del retraso en la consulta.











 texto en
texto en