PUNTOS CLAVE
Conocimiento actual
• Si bien existe evidencia de que el tratamiento del Síndrome de Paget-Schroetter debe combinar terapia anticoagulante y/o trombolíticos seguida de descompresión quirúrgica del opérculo torácico, al ser una entidad poco frecuente no existen estándares de tratamiento establecidos.
Contribución del articulo al conocimiento actual
• No hemos encontrado ninguna publicación argentina en donde se realice la resección de la primera costilla por videotoracoscopia. A diferencia de las series publicadas en la literatura, todos nuestros casos corresponden a un mismo subtipo de síndrome del opérculo torácico operados a través de dos puertos.
Los desórdenes, o síndrome, del opérculo torácico se refieren a una serie de signos y síntomas que se pro ducen por la compresión del paquete vásculo-nervioso en la unión costo-clavicular. De acuerdo a la estructura afectada se describen tres tipos: neurogénico (tronco primario inferior del plexo braquial), venoso (vena sub clavia) y arterial (arteria subclavia). El más frecuente es el neurogénico, representando el 95% de los desordenes del opérculo torácico1,2.
El síndrome de Paget-Schroetter (SPS) se define como la trombosis primaria, espontánea o de esfuerzo de la vena subclavia a nivel de la unión costo-clavicular. Se cree que la fisiopatología es debido a movimientos re petitivos (trabajo o ejercicio) que producen micro traumas en el endotelio vascular, con la consiguiente activación de la cascada de coagulación. Se presenta en individuos jóvenes de manera repentina con dolor y edema severo de miembros superiores. Habitualmente ocurre luego de una actividad física intensa que involucra las extremidades superiores.
Las vías de abordaje utilizadas tradicionalmente para la resección de primera costilla son: las claviculares (supra e infra) y trans axilar3-7. El acceso toracoscópico fue descripto y publicado por primera vez en 1999 por Ohtsuka y col. A diferencia de los métodos abiertos, en donde la principal limitación es la exposición subóptima de todos los elementos del opérculo torácico, el abordaje toracoscópico permite la resección bajo visión directa de los mismos.
Describimos nuestra experiencia en un abordaje míni mamente invasivo para la resección de la primera costilla en pacientes con síndrome del opérculo torácico venoso.
Materiales y métodos
Se trata de un estudio descriptivo observacional utilizando una base de datos prospectiva con análisis retrospectivo desde enero de 2017 a marzo de 2020. Se incluyeron 9 pacientes con diagnóstico de SPS. En todos se indicó, luego de recibir un tratamiento anticoagulante, la resección de la primera costilla por videotoracoscopia (VATS) (Tabla 1). En uno el procedimiento fue bilateral por presentar trombosis espontánea en ambas venas subclavias. Todos presen taron dolor y edema de miembro superior luego de una actividad física intensa. El primer examen complementario realizado para confirmar el diagnóstico fue una ecografía Doppler venosa, seguida de una radiografía y tomografía axial computarizada de tórax con contraste endovenoso con cambios de posición del miembro superior y con re construcción multiplanar. El empleo de una venografía fue reservado para pacientes en los que el diagnóstico no fue concluyente por los métodos mencionados anteriormente o cuando se planeó una trombolisis dirigida por catéter (fibrinolítico). Una vez hecho el diagnóstico, todos reci bieron tratamiento médico seguido de la descompresión del opérculo torácico mediante la resección de la primera costilla por VATS. El tratamiento médico preoperatorio realizado consistió en anticoagulación oral o fibrinolíticos administrados localmente a través de un catéter. Estos últimos se indicaron si el diagnóstico se realizó dentro de los 14 días desde el inicio de los síntomas. Su aplicación estuvo sujeta a la autorización por parte de la cobertura médica del paciente. El tipo de anticoagulante oral (ACO) fue indicado por el Servicio de Hematología. Se utilizaron tres tipos: acenocumarol, inhibidores selectivos de la trom bina (dabigatrán) e inhibidores selectivos del factor Xa (apixabán-rivaroxabán). Ocho presentaron síndrome del opérculo torácico (SOT) unilateral y uno bilateral, dando lugar a un total de 10 procedimientos quirúrgicos. Una vez retirado el drenaje pleural en el postoperatorio retomaron la terapia anticoagulante. El seguimiento postoperatorio consistió en una ecografía Doppler a los tres meses. En ausencia de signos de trombosis se evaluó en conjunto con el servicio de Hematología, la necesidad de continuar con anticoagulación oral.
La resección de la primera costilla por VATS se realiza bajo anestesia general con intubación selectiva, que permite la ventilación uni-pulmonar. Con el paciente en decúbito lat eral se utilizan dos puertos de acceso al tórax: uno en el 3er espacio intercostal, sobre la línea axilar media a nivel de la línea de implantación del vello axilar, de 30mm (instrumental) y otro en el 8° espacio intercostal, sobre la línea axilar media, de 10.5 mm (óptica) (Fig. 1). Luego de identificar la primera costilla se realiza la apertura de la pleura parietal sobre el borde inferior de la costilla, disecándola hasta alcanzar el borde superior de la misma, exponiendo y despleurizando los elementos del opérculo torácico (Fig. 2 A, B). Posteriormente se secciona el musculo intercostal y, utilizando un drill de alta velocidad con fresas comedoras de hueso, se secciona el extremo anterior de la primera costilla (Fig. 2 C, D). Se des inserta el músculo subclavio y el ligamento costo-clavicular. Seguidamente, se libera la cara externa de la primera costilla, de anterior a posterior, de la arteria subclavia, músculo esca leno anterior, arteria subclavia, músculo escaleno medio y del tronco primario inferior del plexo braquial, utilizando energía ultrasónica y cauterio monopolar (Fig. 2 E, F).
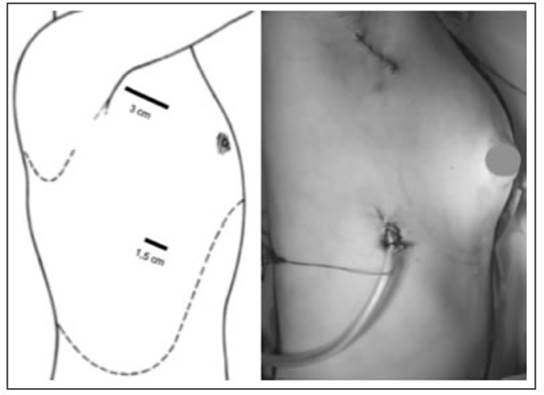
Fig. 1 Localización de los puertos: 3er espacio intercostal, sobre la línea axilar me dia a nivel de la línea de implantación del vello axilar, de 30 mm (instrumental) y otro en el 8vo espacio intercostal, sobre la línea axilar media, de 10.5 mm (óptica)
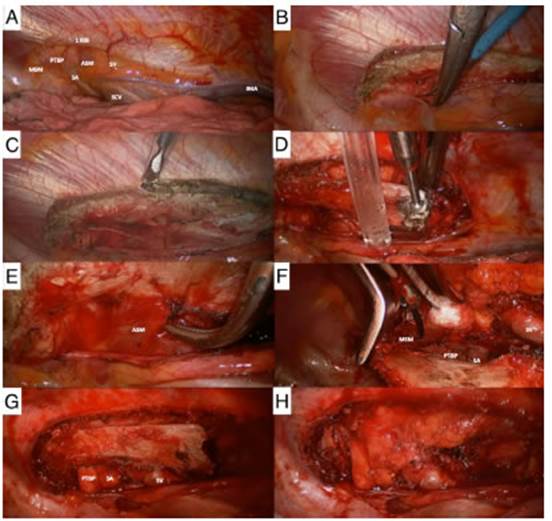
Fig. 2 A. Visión toracoscópica de los elementos del opérculo torácico derecho. De derecha a izquierda: vasos mamarios internos (IMA), vena cava superior (SCV), vena subclavia (SV), músculo escaleno anterior (ASM), arteria subclavia (SA), tronco primario inferior del plexo braquial (PTBP) y músculo escaleno medio (MSM). B. Apertura de la pleura parietal en el borde inferior de la 1ra. costilla. C. Sección del músculo intercostal. D. Sección del extremo anterior de la 1ra. costilla con drill de alta velocidad. E, F, G. Separación de la 1ra. costilla de los elementos vasculares y tronco primario inferior del plexo braquial mediante la sección del músculo escaleno anterior y medio utilizando cauterio mono polar y energía ultrasónica. H. Remoción de la 1ra. costilla
Finalmente se secciona el extremo posterior de la costilla, por detrás de la inserción costal del músculo escaleno medio, con cizalla doble articulada o drill de alta velocidad, quedando expuestas las estructuras vásculo-nerviosas del opérculo torácico (Fig. 2 G, H). Se coloca un drenaje pleural a través del puerto de la óptica (Fig. 1).
El análisis de los datos se realizó utilizando Graphpad Prism 8.4.3. Todos los datos se presentan como media ± desviación estándar o recuentos con porcentajes.
Resultados
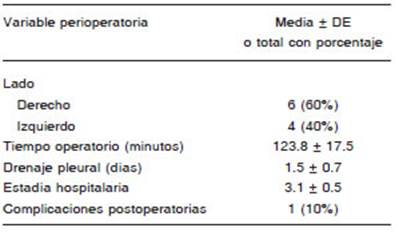
De los 9 pacientes, 6 eran mujeres y 3 hombres, con una edad media de 30.7 ± 10.7 años (Tabla 2). Los datos peri operatorios se muestran en la Tabla 3. Ocho presentaron SOT unilateral y uno bilateral, dando un total de 10 pro cedimientos quirúrgicos. Ocho recibieron ACO desde el diagnóstico hasta la cirugía y a uno solo se le realizó una trombolisis local dirigida por catéter. Los ACO utilizados fueron: acenocumarol (5), inhibidores selectivos de la trombina (2) e inhibidor selectivo del factor Xa (1). La trombolisis local se realizó con alteplasa 1 mg/hora (dosis total: 15 mg) a través de un catéter multiperforado que com bina pulsos de infusión con ondas ultrasónicas (Ekosonic Endovascular System, BTG Interventional Medicine). El tiempo medio entre el diagnóstico/cirugía, y la evaluación por el Servicio de Cirugía Torácica/cirugía fue de 554.7 ± 619.3 días y 35.6 ± 17.4 días, respectivamente. El tiempo medio de estadía hospitalaria fue de 3.1 ± 0.5 días. El tiempo medio de drenaje pleural fue de 1.5 ± 0.7 días. El tiempo medio de operación fue 123.8 ± 17.5 minutos. No hubo conversiones a cirugía abierta. Se registró un caso de morbilidad mayor Grado IIIB (hemotórax) de acuerdo a la clasificación de Clavien-Dindo que fue re-operado. A los 12 meses de seguimiento, todos los pacientes presentaban resolución completa de sus síntomas y estaban satisfechos con el procedimiento realizado.
Discusión
El SOT fue descripto por primera vez por Sir Ashley Coo per en 18218. Este síndrome produce una serie de signos y síntomas que surgen de la compresión los elementos neurovasculares en la unión costo clavicular. Los sínto mas dependen de la estructura afectada. Los síntomas más frecuentes en el SOT venoso son el dolor y edema del miembro superior. El SPS se define como la trombosis primara, espontánea o de esfuerzo de la vena subclavia a nivel de la unión costo-clavicular. Tanto Paget en 1875 como Schroetter en 1884, describieron una condición en la que el brazo de un individuo sano se edematizaba y decoloraba difusamente9,10.
En la actualidad no existe un consenso/estándar de tratamiento en pacientes que padecen este síndrome. El uso de anticoagulantes orales como única herramienta presenta una alta tasa de recurrencia, por lo que se re comienda una abordaje combinado (tratamiento médico seguido de descompresión quirúrgica)11. Urschel y col. postulan que en el SPS existe una inserción anormal del ligamento costoclavicular que produce una oclusión venosa que favorecería la activación de la cascada de coagulación, por lo que los ACO como único tratamiento no serían efectivos si no se realiza la resección de la primera costilla12. En una revisión realizada por Illig y col. se sugiere un algoritmo terapéutico basado en las observaciones de los distintos trabajos publicados al respecto. Describen que en los pacientes que recibieron anticoagulación preoperatoria, especialmente trombolíti cos dirigidos por catéter dentro de los 14 días del inicio de los síntomas, seguida de la resección de la primera costilla y anticoagulación postoperatoria por 3-6 meses, tienen un mejor pronostico y menores tasas de recurrencia13. En nuestro trabajo solo un paciente recibió fibrinolíticos dirigidos por catéter dentro de los 14 días del inicio de los síntomas, seguido de la resección de la primera costilla con anticoagulación oral en postoperatorio por 3 meses. El resto recibió anticoagulación oral, tanto en el preoperatorio como en el postoperatorio, con similares resultados. En la ecografía Doppler control al 3er mes ninguno presentó recurrencia de la trombosis. Si bien en una serie de ca sos, publicada por Ramirez y col. en nuestra institución, no se constató recurrencia de la trombosis en pacientes con SPS que recibieron como único tratamiento ACO, no contamos con un seguimiento a largo plazo de los mismos y creemos que no se pueden sacar conclusiones con un número tan bajo de pacientes como para recomendar la utilización de los ACO como única terapéutica14.
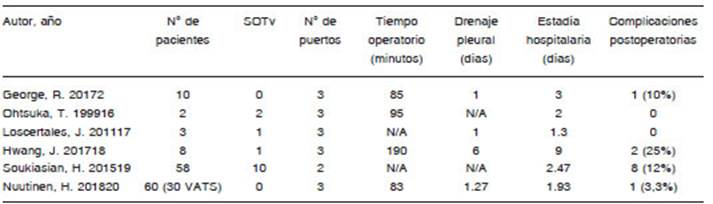
La descompresión quirúrgica del opérculo torácico consiste en la resección de la primera costilla. Los abordajes empleados con mayor frecuencia son los claviculares (supra e infra) y el trans axilar3-7. A pesar de ser los mas utilizados, está descripto que existe una limitación en cuanto a la visión de los elementos durante la resección15. Esto podría causar el daño de los elementos involucrados, especialmente el tronco primario inferior del plexo braquial. Por el contrario, con el abordaje toracoscópico, la resección de la costilla es realizada bajo visión directa de todos los elementos del opérculo torácico durante todo el procedimiento, disminuyendo el riesgo de complicaciones intra y post-operatorias. Sin embargo, los procedimientos por vías mini invasivas requieren un entrenamiento avanzado en este tipo de técnica. La primera resección por VATS fue publicada por Ohtsuka en 199916. Desde entonces, se han publicado múltiples series de casos demostrando la factibilidad y reproducibilidad a través de abordajes mini invasivos con similares resultados que los obtenidos por los abordajes abiertos (Tabla 3)2,16-20.
Las complicaciones del procedimiento descriptas, tanto por vía abierta como toracoscópica, son: lesiones vascu lares, nerviosas (plexo braquial, cadena simpática, nervio frénico), hemotórax, neumotórax, dolor crónico, etc. La serie con mayor número de pacientes publicada informa una tasa de complicaciones del 12% (3 infecciones de herida, 2 neumotórax, 1 debilidad transitoria del brazo, 1 sangrado, 1 tromboembolismo de pulmón) con un tiempo medio de estadía hospitalaria de 2.5 días19. Un estudio retrospectivo publicado recientemente, en donde se com paró el abordaje toracoscópico vs. el trans axilar, en pa cientes con síndrome del opérculo torácico neurogénico, no informó diferencias estadísticamente significativas a favor de uno u otro abordaje. Analizaron y compararon las complicaciones postoperatorias (VATS 3.3%, vs. trans axilar 10%) y el tiempo de estadía hospitalaria (VATS 1.93 ± 0.64 días vs. trans axilar 2.33 ± 0.99 días; p = 0.085)20. En nuestra serie, un paciente debió ser reoperado al se gundo día postoperatorio por sangrado (hemotórax) rep resentando una tasa de complicación del 10%. El tiempo medio de estadía hospitalaria, drenaje pleural y operatorio fueron similares a las series mencionadas anteriormente (Tabla 3). A pesar de que las complicaciones vasculares intraoperatorias son infrecuentes, de producirse una con requerimiento de reconstrucción vascular, el control de la misma sería extremadamente complejo de resolver por vía toracoscópica.
En conclusión, la resección de la primera costilla por VATS es un procedimiento seguro y factible. La principal ventaja sobre los abordajes tradicionales es que puede ser resecada bajo visión directa de todos lo elementos del opérculo torácico. Esta técnica requiere un manejo avanzado en cirugía toracoscópica.
Al no existir diferencias estadísticamente significativas tanto en resultados (recurrencia) como en complicaciones entre ambos abordajes (abiertos vs. VATS) creemos que cada cirujano debe elegir el abordaje con el cual esté más habituado hasta que se demuestre que exista una ventaja significativa de uno sobre el otro. Se necesitan más estudios prospectivos aleatorizados que comparen las distintas vías de abordaje para promover recomen daciones concretas.