PUNTOS CLAVE
• La profilaxis antifúngica primaria ha demostrado ser eficaz para reducir la incidencia de infecciones fungicas invasoras en pacientes oncohematológicos y con tras plante de células progenitoras hematopoyéticas, como así también la mortalidad relacionada y global. La efica cia difiere según el antifúngico utilizado y el escenario clínico.
• En este artículo describimos la incidencia y poblaciones de riesgo de infección fúngica invasora, y analizamos la evidencia de eficacia clínica de los diferentes anti fúngicos utilizados como profilaxis primaria, provenien te principalmente de estudios clínicos aleatorizados. Se describen las potenciales desventajas, tales como efectos adversos e interacciones y los cambios epide miológicos.
La profilaxis antifúngica primaria (PAF) se utiliza en enfermos con neoplasias hematológicas y con trasplan te de células progenitoras hematopoyéticas (TCPH). El propósito de esta revisión, es actualizar aspectos epide miológicos y de factores de riesgo de infecciones fúngicas invasoras (IFI) con su estratificación, potenciales desven tajas del uso de PAF, momento y forma de administración, evidencia de la eficacia y fundamentos farmacocinéticos y microbiológicos que la justifican.
Metodología empleada para la búsqueda Se realizóuna búsqueda sistemática en Medline, Pub Med y Cochrane Library. Se utilizaron palabras claves, términos MeSH, en idioma español-inglés en el período de búsqueda 1990-2020 en poblaciones de adultos. Los tipos de estudios fueron ensayos clínicos aleatorizados, metaanálisis, revisiones sistemáticas, guías, estudios observacionales, estudios de cohorte, estudios de farma coeconomía, farmacocinética y estudios experimentales. Para el análisis de la evidencia clínica se focalizó principal mente en los estudios aleatorizados y en los metaanálisis.
Las IFI en pacientes oncohematológicos y con TCPH constituyen un desafío diagnóstico y terapéutico por su alta incidencia, elevada morbimortalidad y altos costos para el sistema de salud. Por estos motivos, en las últimas décadas numerosos ensayos clínicos han evaluado la PAF como estrategia de prevención.
Si bien se ha demostrado la utilidad clínica de esta estrategia, la eficacia difiere según el antifúngico utilizado, al igual que los efectos adversos y las interacciones que estos pueden presentar con los diferentes fármacos que reciben estos pacientes. Asimismo, resulta muy importan te estratificar el riesgo de IFI en general, y en particular ya sea para Aspergillus spp. y/o Candida spp., según la enfermedad de base y los diferentes factores de riesgo que tenga cada paciente. Esto permitirá elegir la mejor estrategia de PAF.
A continuación describiremos los aspectos más tras cendentes de los siguientes ítems:
1) La epidemiología y los factores de riesgo de IFI.
2) La evidencia sobre la eficacia de los diferentes antifúngicos que pueden emplearse para PAF, con sus potenciales desventajas.
3) Momento de inicio, duración, forma de administra ción y dosis.
Fundamentos para el uso de profilaxis antifúngica
La epidemiología de las IFI en pacientes oncohematoló gicos ha cambiado en las últimas décadas en diferentes regiones del mundo, observandose mayor incidencia de infecciones causadas por hongos filamentosos, particu larmente Aspergillus spp. Tres estudios realizados en pa cientes con leucemia mieloblástica aguda (LMA) reflejan esta problemática. En el primer estudio, en una cohorte de 298 pacientes de Taiwan que no recibieron PAF, la incidencia de IFI probadas y probables fue de 10.7% (79% hongos filamentosos) y posibles de 23.8%1. En el segundo, en una cohorte multicéntrica de 881 pacientes de Italia, donde se utilizó alguna estrategia de PAF, la incidencia de IFI probadas y probables fue de 8.7% (70% hongos filamentosos) y posibles de 15%2. Finalmente, en una cohorte multicéntrica de 200 pacientes de la India, en la que todos recibieron PAF, mayormente con posaco nazol, documentaron 8.5% de IFI probadas y probables (92% con galactomanano positivo) y 18% de IFI posibles3.
En pacientes receptores de TCPH ocurre algo similar. Tres estudios multicéntricos han documentado la inciden cia acumulativa de IFI y su etiología durante el primer año postrasplante. El grupo italiano GITMO en 2014, documentó en 1858 pacientes con TCPH alogénico una incidencia acumulativa de IFI de 8.8%, correspondiendo a aspergilosis el 81% de los casos4. Habían recibido PAF el 94.5% y 20.7% de los pacientes, en los períodos pre y postengraftment respectivamente, y en su mayoría el antifúngico fue fluconazol. Por su parte el grupo de EE.UU. TRANSNET en 2010, que incluyó 15 820 pacientes, y un grupo multicéntrico de China en 2015, de 1401 pacientes, evaluaron la incidencia acumulativa de IFI según el tipo de trasplante. La incidencia en TCPH autólogo, TCPH relacionado idéntico, TCPH no relacionado y TCPH haploidéntico fue de: 1.2% y 3.5%, 5.8% y 4.3%, 7.7% y 12.8%, 8.1% y 13.2% respectivamente5,6. Nuevamente, aspergilosis invasora fue la micosis más frecuente en un 43% y 70% de los casos respectivamente en ambos estudios. Cabe destacar que en pacientes con TCPH alogénico, la mayor proporción de los eventos de IFI ocurre en el período postengraftment, reflejando la rela ción con la inmunosupresión posTCPH, particularmente la presencia de EICH aguda y crónica y el uso de altas dosis de corticoides.
La mortalidad en pacientes con IFI sigue siendo elevada tanto en aquellos con LMA como con TCPH alo génico. No obstante, respecto de aspergilosis invasora, la mortalidad ha descendido en estos dos grupos desde 50% y 85% respectivamente en revisiones publicadas en 2001, hasta 20% en algunos estudios publicados en la ultima década7-10. Este descenso está relacionado por un lado a la introducción del tratamiento con voriconazol, que ha demostrado un impacto importante en la sobrevida comparada con anfotericina B, y por otro, a la implemen tación de metodologías de diagnóstico precoz de IFI, mediante tomografía computarizada de tórax y detección de antígenos de galactomanano. A diferencia de lo que ocurre con las aspergilosis invasoras, la mortalidad por candidiasis invasora, no ha descendido significativamente a lo largo de los años en pacientes con cáncer y TCPH. Un estudio de la EORTC, sobre 297 eventos de fungemia en pacientes con cáncer, en donde 90% fueron candidemias, documentó una mortalidad de 36% a las 4 semanas, sin mostrar diferencias significativas según la especie involucrada11. Desde otro punto de vista, la presencia de IFI tiene un impacto negativo sobre la evolución de la enfermedad de base, ya que disminuye significativamente la sobrevida libre de recaída de enfermedad, tanto en pacientes con LMA como con TCPH alogénico1,12.
Finalmente, las IFI incrementan significativamente los costos de atención y la estadía hospitalaria, como lo muestran algunos estudios. Los costos en $US y la pro longación de los días de internación para pacientes con IFI se calculan en $US 55 400 y 19.2 días respectivamente13.
Factores de riesgo y población que se beneficiaría con profilaxis antifúngica
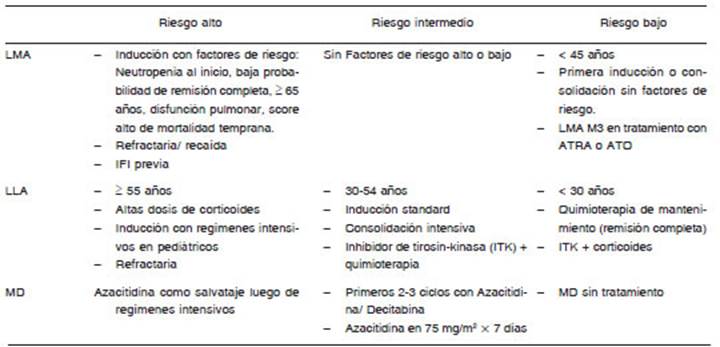
El riesgo de IFI depende de varios factores: el estado de inmunosupresión, la presencia de daño orgánico, la expo sición epidemiológica, eventos previos de IFI, la presencia de comorbilidades, infecciones virales y polimorfismos genéticos (Tabla 1). Si bien como se menciona existen múltiples factores de riesgo, la mayoría de las indicaciones de PAF primaria están determinadas por la presencia de neutropenia profunda y prolongada (pacientes con LMA en inducción y recaída tratadas con esquemas de quimioterapia con altas dosis de AraC + antraciclinas o esquema FLAG-IDA, TCPH alogénicos en preengraftment especialmente de donantes alternativos, TCPH autólogos en preengraftment con neutropenia prolongada y muco sitis gastrointestinal, mielodisplasias y síndromes de fallo medular) o por la presencia de inmunodeficiencia celular profunda (TCPH alogénicos con EICH en tratamiento con corticoides).
En los últimos años, han surgido nuevas estrategias de tratamiento para LMA como venetoclax combinado con agentes hipometilantes, que parecerían tener menor riesgo de IFI. No obstante, en el contexto de enfermedad en recaída o refractaria, y en pacientes no respondedores, el riesgo de IFI podría ser tan alto como el que presentan los esquemas convencionales, siendo también candidatos a recibir PAF14. Las leucemias linfoblásticas agudas (LLA) que reciben tratamiento de inducción también constituyen un grupo de alto riesgo de IFI, como lo demuestran dos estudios recientes realizados en Alemania e Italia. En el primero, realizado en 58 pacientes, se documentó una incidencia de IFI probadas y probables de 12.4% y posi bles de de 17.2%15. En el segundo, en una cohorte de 39 pacientes, se documentó una incidencia de aspergilosis invasora de 15.4%16. Los pacientes con LLA en tratamien to de inducción también son candidatos a recibir PAF; no obstante, la mejor estrategia no se encuentra claramente definida, debido a que dentro de los regímenes de trata miento reciben usualmente vincristina, y por este motivo como será comentado luego, no pueden recibir azólicos.
Finalmente, han surgido moléculas inhibidoras de la tirosin-kinasa como el ibrutinib, que incrementan el riesgo de IFI, particularmente de aspergilosis. Los mecanismos involucrados responden a disfunción de los monocitos, polimorfonucleares neutrófilos, macrófagos y a la alteración de los perfiles de citoquinas que participan en la inmunidad antifúngica, y no contemplan la neutropenia ni el déficit inmune celular cuantitativo17. Sin embargo, si alguno de estos factores está presente, el riesgo de IFI es aún ma yor18. En algunas series pequeñas de pacientes tratados con ibrutinib por Linfoma primario del sistema nervioso central refractario, la inicidencia de IFI fue mayor al 10%. A diferencia de esto, en series más grandes de pacientes tratados con ibrutinib por Leucemia linfocítica crónica y Lin foma No Hodgkin, muestran una incidencia variable de IFI, siendo menor al 5%19. Estos pacientes reciben usualmente ibrutinib por largos períodos de tiempo, inclusive años; por estas razones, la PAF en este escenario es motivo de debate, y aún no se encuentra recomendada.
Tomando parámetros clínicos, epidemiológicos y de laboratorio de diferentes series, algunos expertos propo nen una clasificación de riesgo, especialmente para IFI por hongos filamentosos, para definir la población que se beneficiará con una estrategia de PAF20,21(Tabla 2). La PAF primaria se recomienda para pacientes de grupos de riesgo alto o intermedio, y en algunos pacientes de riesgo bajo, y está dirigida fundamentalmente a Aspergillus spp. y/o Candida spp. Con una incidencia de IFI menor o igual al 5% la implementación de PAF primaria ofrece mínimo beneficio y por lo tanto no está recomendada. Por el con trario, comienza a tener un beneficio clínico significativo con una incidencia de al menos un 6% al 8%, o un número necesario a tratar para prevenir una infección de 20 o me nor22,23. Varios estudios farmacoeconómicos realizados en diferentes países, demostraron que es una estrategia altamente costo-efectiva y costo-beneficiosa con una incidencia de IFI mayor del 10%, aún con la utilización de azólicos de segunda generación como posaconazol y voriconazol24,25.
Eficacia de la profilaxis antifúngica primaria y de las diferentes clases de antifúngicos
La eficacia de la PAF y de las diferentes clases de anti fúngicos ha sido evaluada en múltiples ensayos aleatori zados y controlados en pacientes con TCPH alogénicos y autólogos, y en neutropénicos no trasplantados, funda mentalmente con LMA y mielodisplasias (MD). Asimismo, se publicaron varios meta-análisis, de los cuales uno de los más extensos incluyó 31 estudios aleatorizados que compararon PAF contra placebo, no tratamiento y anti fúngicos no sistémicos en pacientes oncohematológicos posquimioterapia y con TCPH. Se documentó que la PAF redujo la mortalidad global al final del tratamiento en un 16% (intervalo de confianza 95% [IC95%], 5% a 26%), y a los 30 días del tratamiento en un 21% (IC 95%, 8% a 32%). Asimismo, redujo las IFI documentadas en un 50% y la mortalidad relacionada a IFI en un 45%26.
Si bien está claro que hay prueba suficiente de la efica cia de la PAF, la misma varía según las diferentes clases de antifúngicos. A continuación, se describirán los resultados más trascendentes de los estudios más importantes.
Polienos
Varias formulaciones de anfotericina B fueron evaluadas en estudios clínicos aleatorizados y controlados, con el objetivo de prevenir IFI y aspergilosis invasora.
Anfotericina B inhalatoria
Anfotericina B deoxicolato (AmB-d) inhalatoria, en dosis de 10 mg cada 12 horas, fue evaluada en un estudio aleatorizado abierto contra no tratamiento, en 382 pa cientes oncohematológicos y con TCPH autólogo con neutropenia prolongada. No se observaron diferencias en la incidencia de aspergilosis invasora, ni en la mortalidad global en pacientes tratados con AmB-d comparados con controles: 4% contra 7%, p = 0.37 y 13% contra 10%, p = 0.37 respectivamente. Si bien no se documentaron eventos adversos serios, alrededor de dos tercios de los pacientes informaron alguna sensación no placentera con la administración de AmB-d, como tos, mal gusto, mareos y sensación de opresión torácica. Asimismo, 31% discontinuaron el tratamiento, y de estos, el 55% fue debido a eventos adversos con la inhalación de AmB-d27. Anfotericina B liposomal (AmB-L) inhalatoria alcanza concentraciones en pulmón 3.7 veces mayor que AmB-d y demostró ser superior para reducir la carga fúngica en modelos animales. Un estudio aleatorizado comparó AmB-L inhalatoria en dosis de 12 mg 2 veces por semana contra placebo en 271 pacientes con TCPH y neutropenia posquimioterapia, en donde todos los pacientes recibieron además profilaxis con fluconazol para prevenir infecciones por Candida spp. AmB-L redujo significativamente la incidencia de aspergilosis invasora tanto en la población de análisis de intención de tratar, como en tratamiento: 5% contra 14%, odds ratio [OR]: 0.26; IC 95%, 0.09-0.72, p = 0.005, y 2.2% contra 14%, OR: 0.14, IC 95%, 0.02-0.66, p = 0.007, respectivamente. No obstante, no se observó impacto en la mortalidad y hubo mayor discontinuación de tratamiento por al menos 7 días en la rama de AmB-L: 45% contra 30%, p = 0.0128.
Anfotericina B intravenosa
AmB-d intravenosa (iv) en dosis bajas (0.1 a 0.25 mg/kg/ día) redujo las IFI solo en algunos estudios sin mostrar impacto en la mortalidad29. AmB-L iv en dosis de 2 mg / kg tres veces por semana, no mostró mayor eficacia en reducción de IFI ni la necesidad de tratamiento antifúngico en un estudio aleatorizado contra placebo en pacientes con TCPH y con neutropenia postquimioterapia30. No obs tante, redujo la incidencia de IFI en un estudio aleatorizado abierto de dosis bajas (50 mg cada 48 horas) contra no tratamiento, en 137 pacientes con TCPH y con neutro penia posquimioterapia mayor a 10 días (6.7% contra 35%, p = 0.001)31. Finalmente, un estudio multicéntrico internacional que evaluó AmB-L iv en dosis de 5 mg/ kg 2 veces por semana contra placebo en 350 pacientes con LLA, no mostró reducción de las IFI probadas y probables (7.9% contra 11.9%, p = 0.24)32.
Debido a la evidencia controversial y escasa de la eficacia de AmB-L iv, y a la falta de beneficio en la sobre vida de AmB-L inhalatoria, esta droga no constituye una estrategia de elección para PAF. Por estos motivos, solo se la indica en circunstancias excepcionales, cuando no pueden utilizarse las drogas de elección.
Azólicos
Los azólicos son las drogas más estudiadas, y existe abundante y alta calidad de evidencia sobre la eficacia, tanto para los azólicos de primera generación: fluconazol e itraconazol, como para los de segunda generación: voriconazol y posaconazol.
Fluconazol
Cuatro estudios aleatorizados que involucraron 1187 pacientes, evaluaron fluconazol en dosis de 400 mg/ día oral o iv contra placebo, tanto en pacientes con TCPH como con neutropenias posquimioterapia. Los datos mostraron que redujo significativamente la colo nización e infección superficial por Candida spp. (6% contra 15%, p = 0.01), el uso de AmB-d empírica (38% contra 55%, p = 0.0006), la incidencia de IFI (2.8% contra 15.8%, p = < 0.001), la mortalidad relacionada a IFI (6.6% contra 40%, p = 0.04) y la mortalidad global (20.4% contra 35.1%, p = 0.004)33-36. En pacientes con TCPH alogénico, fluconazol redujo además la incidencia de candidiasis hepática y mejoró la sobrevida más allá del día + 100, en un estudio contra placebo que prolongó el uso de fluconazol hasta el día + 75 posTCPH37,38.
Si bien fluconazol fue el primer antifúngico en de mostrar un claro beneficio clínico en pacientes oncohe matológicos de alto riesgo, el mismo estuvo relacionado a su actividad microbiológica contra hongos del género Candida. Como fuera mencionado anteriormente, desde hace varios años, los principales agentes etiológicos de IFI son hongos del género Aspergillus; por este motivo, fluconazol se reserva como estrategia de PAF para pre venir infecciones por Candida spp. en pacientes de riesgo bajo de aspergilosis.
Itraconazol
Itraconazol demostró ser eficaz en la reducción de IFI por Candida spp. en un ensayo aleatorizado contra placebo en 401 pacientes, y en reducción de aspergilosis invasora en un ensayo aleatorizado comparado con fluconazol en 581 pacientes (0.5% contra 4%, p = 0.01 y 0 contra 2.04%, p = 0.038 respectivamente)39,40. Un meta-análisis incluyó 13 estudios aleatorizados con 3597 pacientes, en donde una de las ramas recibió alguna de las formulaciones de itraconazol. Se demostró una reducción significativa de las IFI (reducción media del riesgo relativo: 40% ± 13%, p = 0.002), reducción de aspergilosis invasora (media: 48% ± 21%, p = 0.02) y reducción de la mortalidad relacionada en IFI documentadas (media: 35% ± 17%, p = 0.04). Esto se correlacionó con una dosis de 400 mg/ día de solución oral o de 200 mg/ iv/ día41. A pesar de estos beneficios, no se pudo documentar diferencias en la mortalidad global: 11.4% contra 11.5%, p = 0.88. En un estudio de tratamiento prolongado comparado con fluconazol, realizado en 304 pacientes con TCPH alogénico, administrado hasta el día + 180 posTCPH o hasta 4 semanas luego de discontinuar el tratamiento de la EICH, fue más efectivo en la reducción de IFI y de infecciones fúngicas por hongos filamentosos en los que finalizaron el tratamiento: 7% contra 15%, p = 0.03 y 5% contra 12%, p = 0.03, respectivamente42. No obstante, no se observaron diferencias en la sobrevida global al día + 250 posTCPH: 61% contra 69%, p = 0.11. Hubo mayor incidencia de efectos adversos y discontinuación en la rama de itraconazol (36% contra 16%, p = < 0.001), sobre todo por efectos adversos gastrointestinales como nau seas, vómitos y diarrea (23.8% contra 4.7%, p = < 0.001).
La formulación de itraconazol en solución oral ha de mostrado eficacia en prevención de Candida spp. y en menor medida de Aspergillus spp. Sin embargo, la mala tolerancia y la alta incidencia de efectos adversos, ha de terminado que este sea un fármaco alternativo para PAF.
Voriconazol
Voriconazol inicialmente se evaluó en estudios no contro lados para prevención de aspergilosis. En dosis de 200 mg oral cada 12 hs mostró ser efectivo para la reducción de aspergilosis invasora comparado con controles históricos tratados con otros antifúngicos en pacientes con TCPH, y con no tratamiento en pacientes con leucemias agudas (0 contra 12%, p = < 0.0005 y 4.5% contra 12%, p = 0.04 respectivamente)43,44. Luego, dos estudios aleatorizados evaluaron voriconazol como estrategia de PAF prolonga da en pacientes con TCPH alogénicos hasta el día + 100 o + 180 posTCPH. En el primero, se lo comparó con flu conazol y se incluyeron 600 pacientes. No se encontraron diferencias en la inicidencia de IFI (7.3% contra 11.2%, p = 0.12), aspergilosis (9 contra 17 pacientes, p = 0.09) y sobrevida libre de IFI a 180 días (75% contra 78%, p = 0.49)45. No obstante, posteriormente, se realizó un análisis exploratorio de los pacientes que habían recibido el TCPH por LMA. En este subgrupo, se documentó menor incidencia de IFI en los pacientes que habían recibido voriconazol (9% contra 21%, p = 0.04) y mayor sobrevida libre de IFI a 6 meses (78% contra 61%, p = 0.04)46,47. En el segundo, se lo comparó con itraconazol y se incluyeron 489 pacientes. No se observaron diferencias en la inici dencia de IFI ni de sobrevida al día + 180 posTCPH: 1.3% contra 2.1% y 81.9% contra 80.9% respectivamente. No obstante, el objetivo primario del estudio fue éxito de la PAF al día 180, definido como un compuesto de sobrevida libre de IFI y sin discontinuar la PAF por > 14 días en los primeros 100 días de tratamiento. Voriconazol cumplió con los criterios de superioridad: 48.7% contra 33.2%, p= < 0.01, y además una mayor proporción de pacientes toleraron voriconazol: 53.6% contra 39%, p = < 0.0148. Finalmente, en un estudio retrospectivo reciente, anali zaron las IFI en 285 pacientes con LMA que recibieron profilaxis antifúngica y se documentó menor incidencia en pacientes que recibieron voriconazol comparados con los que recibieron itraconazol y fluconazol: 6% contra 11% y 15%, p = 0.007, respectivamente49.
Los datos de los diferentes estudios muestran que voriconazol es una estrategia de PAF útil en pacientes oncohematológicos de alto riesgo, presentando igual o mayor eficacia que los azólicos de primera generación, según las poblaciones de riesgo, y con mejor tolerancia que itraconazol.
Posaconazol
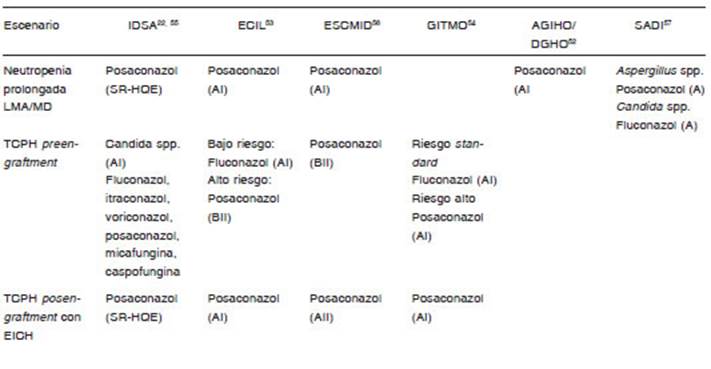
Posaconazol en dosis de 200 mg de jarabe cada 8 hs se evaluó en dos estudios aleatorizados. En el primero, se lo compraró con fluconazol administrados hasta 112 días posTCPH y se incluyeron 600 pacientes con TCPH alogénico con EICH aguda grados II-IV, EICH crónica ex tensa y tratamiento inmunosupresor. La rama que recibió posaconazol presentó menor incidencia de aspergilosis invasora probada y probable (2.3% contra 7%, p = 0.006), menor incidencia de IFI de brecha (2.4% contra 7.6%, p = 0.004) y menor mortalidad relacionada a la IFI (1% contra 4%, p = 0.046). No se observaron diferencias en la mortalidad global. La incidencia de eventos adversos y eventos adversos serios fueron semejantes en ambos grupos: 36% contra 38% y 13% contra 10% respectiva mente50. En el segundo, se lo comparó con fluconazol e itraconazol en 602 pacientes con LMA y MD con neutro penia posquimioterapia. Posaconazol fue más eficaz en la reducción de IFI (2% contra 8%, p = < 0.001) y asper gilosis invasora (1% contra 7%, p = < 0.001), con menor mortalidad relacionada a IFI (2% contra 5%, p = 0.001) y menor mortalidad global a 100 días (14% contra 21%, p = 0.04), pero con mayor tasa de efectos adversos serios (6% contra 2%, p = 0.01)51. Estos resultados determinaron la inclusión de este azólico como estrategia de elección para PAF primaria en LMA, MD y TCPH alogénico con EICH en todas las guías internacionales y nacionales (Ta bla 3)52-57. Varios estudios retrospectivos y prospectivos no aleatorizados de la vida real que lo compararon con no tratamiento, polienos orales, fluconazol e itraconazol, han corroborado la eficacia de posaconazol en profilaxis primaria, tanto para la reducción de IFI como de morta lidad58-67. La eficacia de este azólico se sustenta sobre bases farmacocinéticas y microbiológicas. Es una droga altamente lipofílica que se acumula en altos niveles en membranas celulares (células del epitelio alveolar). Per siste en las membranas celulares luego del descenso de la droga libre y se transfiere rápidamente (minutos) desde la membrana de la célula huésped a la membrana fúngica (conidias). Se acumula en altos niveles en la membrana fúngica, y se concentra dentro del hongo en el sitio de acción: retículo endoplásmico (CYP51a), y permanece en las células fúngicas germinativas (hifas) por al menos 48 horas. Estas características son propias de este azólico y podrían explicar la eficacia clínica que posee en PAF primaria68,69.
Se ha planteado también, que este azólico podría tener un efecto protector a largo plazo luego de discontinuada la PAF. Para explorar este escenario, se realizó un estudio retrospectivo en 229 pacientes con LMA que recibieron un TCPH alogénico, en el que todos los pacientes reci bieron PAF con fluconazol en el posTCPH. Se comparó el grupo de pacientes que habían recibido PAF durante la quimioterapia de inducción de la LMA con posaconazol, con aquellos que habían recibido fluconazol e itraconazol. Se documentó que los que habían recibido posaconazol, tuvieron menor incidencia de IFI probada y probable al año posTCPH (4% contra 14%, p = 0.012). En el análisis mul tivariado, haber recibido fluconazol o itraconazol durante la quimioterapia de inducción fue un factor de riesgo inde pendiente de IFI (OR 3.72, IC95% 1.15-12.01, p = 0.028)70. Estos hallazgos si bien son muy interesantes, deberían ser comprobados en estudios prospectivos de mayor calidad.
No hay estudios aleatorizados que evalúen la eficacia de la PAF con la formulación de posaconazol en compri midos de liberación modificada, que tienen una mucho mejor biodisponibilidad. No obstante, estudios farma cocinéticos de fase 3, realizados en 210 pacientes con LMA, MD y TCPH, documentaron una incidencia de IFI menor del 1%71. Por este motivo, actualmente se prefiere la utilización de comprimidos de liberación modificada.
Posaconazol y voriconazol no han sido comparados entre si en estudios aleatorizados; no obstante, en tres estudios retrospectivos que incluyeron mayormente pa cientes con LMA y MD demostraron ser comparables en la prevención de IFI. Sin embargo, los pacientes que re cibieron posaconazol tuvieron una menor tasa de efectos adversos sintomáticos72-74.
Finalmente, tres meta-análisis de estudios aleatori zados y controlados, compararon la eficacia de la PAF entre diferentes antifúngicos y azólicos en particular para prevenir IFI, aspergilosis invasora y candidiasis invasora. En el primero, que incluyó 4 estudios con 2267 pacientes, se documentó mayor reducción de IFI probadas y proba bles, y de aspergilosis invasora con azólicos de segunda generación comparados con azólicos de primera genera ción: OR 0.47, IC 95% 0.32-0.69, p = 0.0001 y OR 0.28, IC95%, 0.17-0.48, p = < 0.00001, respectivamente75. En el segundo, que incluyó 5 estudios con 2147 pacientes, se observó mayor reducción de aspergilosis probada y probable con posaconazol (OR 0.31, Rango intercuartilos [RIC] 0.17-0.58, y voriconazol (OR 0.33, RIC 0.17-0.58), comparados con itraconazol (OR 0.68, RIC 0.42-1.12)76. En el tercero, que incluyó 69 estudios y 14 789 pacientes, se observó que posaconazol redujo significativamente la incidencia de IFI (RR 0.57; IC95%, 0.42-0.79) y de aspergilosis invasora (RR 0.36; IC95%, 0.15-0.85), y voriconazol redujo significativamente la incidencia de candidiasis invasora (RR 0.15; IC95%, 0.09-0.26)77.
Isavuconazol
Isavuconazol es el último azólico aprobado para el trata miento de aspergilosis invasora y el único aprobado para el tratamiento de mucormicosis. No obstante, no hay hasta el momento estudios aleatorizados que hayan evaluado su eficacia como estrategia de PAF. Recientemente, un estudio retrospectivo evaluó la frecuencia de IFI de brecha en pacientes con LMA en quimioterapia de inducción o recaída en PAF con isavuconazol, y la comparó con con troles históricos que habían recibido PAF con posaconazol y voriconazol. Se observó una tendencia a mayor IFI de brecha y aspergilosis invasora en pacientes que reci bieron isavuconazol, comparada con los que recibieron posaconazol y voriconazol: 10.2%, 4.1% y 1.1% y 6.8%, 1.3% y 0 respectivamente78. En otro estudio realizado en 99 pacientes con TCPH alogénicos, que recibieron PAF primaria con isavuconazol oral o iv por una mediana de 90 días, observaron solo 3.1% de candidemias de brecha, y ninguna IFI por hongos filamentosos79.
Si bien todavía no hay datos suficientes que avalen el uso de isavuconazol como PAF primaria, dado que posee menos interacciones y menor tasa de efectos adversos que otros azólicos, podría considerarse en situaciones puntua les en donde no puedan utilizarse las drogas de elección.
Dado que los azólicos son las drogas con mayor evidencia de eficacia y tienen formulaciones orales e iv, constituyen las drogas de elección para la implementa ción de PAF.
Equinocandinas
Dentro de las equinocandinas, solo micafungina y cas pofungina han sido evaluadas en ensayos aleatorizados contra otros antifúngicos en pacientes oncohematológicos y con TCPH.
Micafungina
Micafungina en dosis de 50 mg/ día iv fue evaluada en dos estudios. En el primero, realizado en 882 pacientes con TCPH alogénico y autólogo en el período preengraftment, se la comparó con fluconazol. El éxito clínico se definió como ausencia de IFI sospechada, probable o probada al final del tratamiento y luego de 4 semanas de finalizado el mismo. Micafungina demostró ser más eficaz que fluco nazol (80% contra 73.5%, p = 0.03). Asimismo, hubo una tendencia en la reducción de aspergilosis invasora (1 contra 7 casos, p = 0.071), la mortalidad fue semejante en ambas ramas (4.2% contra 5.7%, p = 0.32)80. En el segundo, rea lizado en 283 pacientes evaluables con TCPH alogénico y autólogo, se la comparó con itraconazol durante el período preengraftment y hasta el día + 42 posTCPH. El éxito clínico se definió como ausencia de IFI sospechada, probable o probada al final del tratamiento y luego de 4 semanas de finalizado el mismo. Micafungina tuvo un éxito clínico similar a itraconazol (92.6% contra 94.6%, p = 0.48) y la incidencia de IFI durante la profilaxis fue semejante (7.4% contra 5.4%). No obstante, en la rama de micafungina, hubo menor incidencia de eventos adversos relacionados a la droga (8% contra 26.5%, p = 0.0001), y menor porcentaje de discontinuación de la medicación relacionada a toxicidad (0.7% contra 19.7%, p = 0.001)81.
Caspofungina
Caspofungina en dosis de 50 mg/ día se comparó con itraco nazol iv en un estudio que incluyó 192 pacientes evaluables con LMA y MD. El éxito clínico se definió como el cumpli miento del período de PAF sin IFI probadas ni probables. Caspofungina demostró ser semejante a itraconazol en éxito clínico (52% contra 51%, p = 0.92), mortalidad relacionada a IFI (4 contra 2 pacientes, p = 0.57) y discontinuación de tratamiento por efectos adversos (4% contra 9%, p = 0.12)82. Recientemente, fue publicado un estudio aleatorizado en 517 niños y adultos jóvenes con LMA que comparó caspo fungina con fluconazol. La rama de caspofungina presentó menor incidencia acumulativa a 5 meses de IFI probadas y probables (3.1% [IC95% 1.3%-7.0%] contra 7.2% [IC95% 4.4%-11.8%], p = 0.03 por prueba de log-rank) y de as pergilosis invasora (0.5% [IC95% 0.1%-3.0%] contra 3.1% [IC95% 1.4%-6.9%], p = 0.046 por prueba de log-rank). Sin embargo, no se observó diferencia en la sobrevida global a 2 años entre ambos grupos (68.8% contra 70.8%, p = 0.66 por prueba de log-rank)83.
Anidulafungina
Respecto de anidulafungina, no hay estudios aleatori zados que hayan evaluado su eficacia como PAF; sin embargo, ya que todas las equinocandinas son drogas comparables en actividad microbiológica, podría even tualmente considerarse su empleo en caso de no tener disponibilidad de caspofungina y micafungina.
Dado que las equinocandinas solo están disponibles en formulación iv, y no demostraron impacto en reducción de la mortalidad, comparada con los azólicos, se utilizan generalmente como drogas alternativas para PAF.
Potenciales desventajas de la profilaxis antifúngica
La PAF puede tener desventajas e inconvenientes relacionados a la modificación de la epidemiología de las IFI, los efectos adversos e interacciones, la vía de administración de algunos antifúngicos y los costos de la misma. A continuación se describirán los aspectos más trascendentes de estos puntos.
Cambios epidemiológicos
Los cambios epidemiológicos son algunas de las po tenciales desventajas de la implementación de la PAF: selección de Candida spp. resistentes y emergencia de especies fúngicas no habituales. Algunas series, han mos trado aumento de colonización e infecciones por Candida krusei y Candida glabrata, especialmente con el uso de fluconazol y de Candida parapsilosis con el uso de equino candinas84,85. Asimismo, otros estudios han documentado IFI de brecha por hongos filamentosos poco frecuentes en pacientes que reciben PAF con voriconazol y posaco nazol tales como mucormicosis, fusariosis y aspergilosis causadas por especies diferentes a A.fumigatus86.
Costos
Otro potencial inconveniente son los altos costos que tie nen los azólicos de amplio espectro; no obstante, estudios farmacoeconómicos han demostrado que son estrategias costoefectivas y costobeneficiosas incluyendo el uso de azolicos de segunda generacion, cuando la incicidencia de IFI es alta, como se comentó previamente.
Forma de administración
Algunas drogas solo tienen formulación intravenosa (equinocandinas y AmB-L), y esto representa un problema para la administración en pacientes ambulatorios. Por otro lado, la intolerancia oral es un problema relativamente frecuente con la administración de itraconazol solución, que a menudo obliga al cambio de la droga.
Efectos adversos e interacciones
Otro punto importante son los efectos adversos y las inte racciones de los antifúngicos. En el caso de los azólicos, la toxicidad, sobre todo hepática (en orden decreciente: voriconazol, itraconazol, fluconazol y posaconazol e isavu conazol) y las interacciones que presentan son problemas que deben ser tenidos en cuenta87,88. Las siguientes son algunas de las interacciones a considerar: a) los bloquen tes H2 e inhibidores de la bomba de protones disminuyen la absorción de posaconazol jarabe e itraconazol. Por este motivo, la asociación de estos fármacos debe ser evitada siempre que sea posible, sobre todo con uso de posaconazol. En cambio, la administración conjunta de estos fármacos no modifica la absorción de posaconazol en comprimidos de liberación modificada ni de fluconazol; b) está contraindicada la coadministración de azólicos con alcaloides de la vinca, dado que se potencia la toxicidad de estos últimos, particularmente la gastrointestinal y neurológica89. No obstante, existen estudios realizados en población pediátrica en los que la utilización concomitante de fluconazol y vincristina no se asoció a incremento de la toxicidad. Debido a la prolongada vida media que poseen los alcaloides de la vinca, no deberían administrarse azó licos hasta al menos 4 a 5 días luego de la última dosis de alcaloides de la vinca; c) los azólicos incrementan significativamente las concentraciones plasmáticas de agentes quimioterápicos y de inmunosupresores como ciclosporina, tacrolimus y sirolimus, en especial de este último. Por este motivo, se encuentra contraindicada la coadministración de itraconazol y voriconazol con siro limus, y se deben reducir significativamente la dosis de ciclosporina, tacrolimus y sirolimus cuando se coadmi nistran azólicos. Dado que isavuconazol es un inhibidor moderado del CYP3A4, induce un menor incremento de los niveles plasmáticos de los inmunosupresores, a diferencia de posaconazol y voriconazol. Por este motivo, puede coadministrase con cualquiera de los tres, aunque deben monitorearse periódicamente los niveles plasmáti cos de los inmunosupresores90. Algo similar pasa con la midostaurina, droga que es utilizada para el tratamiento de pacientes con LMA con presencia de mutación FLT3. Los azólicos que son potentes inhibidores del CYP3A4 (posaconazol y voriconazol), producen un incremento muy elevado de los niveles plasmáticos de midostauri na, con riesgo de toxicidad severa; en cambio, el efecto de isavuconazol es mucho menor. Esto determina que la coadministración de ambos fármacos sea posible y segura91-93. Venetoclax también tiene interacción con los triazólicos, y solo se recomienda el uso concomitante con posaconazol e isavuconazol, debiendo reducir un 75% y un 50% la dosis de venetoclax respectivamente94; d) el trióxido de arsénico utilizado para el tratamiento de LMA M3 incrementa el intervalo QTc, motivo por el cual no pueden coadministrarse drogas que potencien este efecto, como voriconazol y posaconazol. A diferencia de estos últimos, isavuconazol acorta el intervalo QTc y podría coadministrase con esta droga95.
Momento de inicio, duración, forma de administración y dosis
En todos los casos, el inicio de la PAF será preferente mente antes del comienzo de la neutropenia: al inicio de la quimioterapia de inducción o del acondicionamiento del TCPH. En caso de no poder anticiparse, la terapia se iniciará al diagnóstico de la neutropenia. La PAF se conti nuará en pacientes oncohematológicos no trasplantados o con TCPH autólogos hasta la salida de la neutropenia. En el caso de TCPH alogénicos, la PAF se prolongará al menos hasta el día + 75, y se continuará si presentara EICH y tratamiento con corticoides.
Los diferentes azólicos alcanzan niveles plasmáticos apropiados luego de varios días de la administración: itraconazol y posaconazol en jarabe en 5 a 7 días, posa conazol comprimidos de liberación modificada a las 24/48 hs, voriconazol entre 5 y 7 días pero con dosis de carga en 24 hs, y fluconazol entre 4 y 5 días pero con dosis de carga a las 48 horas96-98. Las dosis recomendadas de los diferentes azólicos son las siguientes: a) posaconazol comprimidos de liberación modificada: 1er día 300 mg cada 12 h y luego 300 mg por día con las comidas. Si no se dispone de esta formulación: posaconazol jarabe 200 mg cada 8 h con comidas ricas en grasas; b) voriconazol: 400 mg cada 12 h el primer día y luego 200 mg oral cada 12 h lejos de las comidas; c) itraconazol solución oral: 200 mg cada 12 h lejos de las comidas y d) fluconazol: 400 mg cada 24 horas.
La absorción de los azólicos se encuentra estre chamente relacionada con la ingesta (disminuye con itraconazol solución y voriconazol, y se incrementa con posaconazol, en especial comidas con contenido graso)96.
La concentración plasmática en valle se correlaciona con la eficacia (itraconazol: > 500 ng/ ml, voriconazol: > 1000 ng/ml y posaconazol: > 700 ng/ml). Asimismo, concentraciones plasmáticas de voriconazol > 5.5 mg/l se correlacionan con mayor incidencia de efectos adversos neurológicos y hepáticos56,99.
Existe variación interindividual de los niveles plasmá ticos alcanzados de cada droga y también en una misma persona a lo largo del tiempo. En el caso de itraconazol y posaconazol depende en gran medida de factores que afectan la biodisponibilidad de las drogas y en el caso de voriconazol, de variabilidades farmacocinéticas dependientes de polimorfismos del gen CYP2C19, que determina la mayor o menor velocidad de metaboliza ción de la droga100,101. Por este motivo, se recomienda el monitoreo de la concentración plasmática a partir del 5to día de iniciado el tratamiento con itraconazol, voriconazol y posaconazol jarabe56. Luego de la primera determinación, deberían realizarse nuevos dosajes, en lo posible periódicamente, y siempre ante efectos adversos y presunción de fallo por IFI sospechada o documentada. En el caso de posaconazol en comprimidos de liberación modificada dado su alta biodisponibilidad, no está clara la necesidad de monitoreo. Lo mismo aplica para el caso de isavuconazol.
Conclusiones
La profilaxis antifúngica es una estrategia útil, eficaz y costo-efectiva para la prevención de IFI en pacientes con enfermedad oncohematológica con neutropenia prolon gada y TCPH alogénico, con impacto en la mortalidad relacionada y global. El riesgo de IFI, tanto de candidiasis invasora, como de aspergilosis invasora en las diferentes poblaciones es variable, y depende fundamentalmente del tipo de enfermedad de base y su estado, la presencia de neutropenia prolongada, inmunodeficiencia celular significativa, daño mucoso intestinal y la exposición epidemiológica. Diferentes tipos de antifúngicos pueden utilizarse según la micosis que se quiera prevenir; no obstante, los azólicos constituyen las drogas de elección por su mayor eficacia comparada con otros antifúngicos, y la disponibilidad de formulaciones oral e iv. En este sentido, la evidencia sustenta el uso de posaconazol como droga de elección y voriconazol como droga alternativa para la prevención de Aspergillus spp y Candida spp. En tanto que fluconazol, itraconazol, voriconazol, posacona zol, caspofungina y micafungina pueden utilizarse para prevenir infecciones por Candida spp. Sin embargo, los antifúngicos presentan problemas potenciales que pue den limitar su uso, tales como en el caso de los azólicos, múltiples interacciones con drogas que habitualmente se utilizan en estos pacientes y necesidad de monitoreo de niveles plasmáticos, que no se encuentran fácilmente disponibles; en tanto que, las equinocandinas solo pue den administrase en forma iv. En resumen, al momento de indicar una PAF, resulta fundamental estratificar a los pacientes según variables de riesgo de IFI, y adaptarlas a la epidemiología del centro, disponibilidad de drogas antifúngicas y capacidad de monitoreo de los niveles plasmáticos, teniendo en cuenta también las interacciones potenciales, a efectos de elegir la estrategia de PAF más apropiada para cada paciente.