La histoplasmosis es una micosis endémica que presenta varias formas clínicas, siendo una de ellas la diseminada. Esta manifestación se asocia generalmente a personas con inmunocompromiso, principalmente a la infección por virus de la inmunodeficiencia humana (HIV), aunque también ha sido descripta en pacientes en trata miento con inmunosupresores. Presentamos el caso de una mujer joven con antecedentes de artritis seronegativa en tratamiento con metotrexato que desarrolló un cuadro respiratorio acompañado de síntomas generales, cuyo diagnóstico final fue histoplasmosis diseminada.
Caso clínico
Una mujer de 36 años, oriunda de Corrientes y residente en zona urbana, con antecedentes de artritis seronegativa en tratamiento con metotrexato 20 mg semanales, fue hospita lizada un mes previo por fiebre, astenia, dolores articulares y tos seca. La tomografía computarizada (TC) mostró una consolidación en lóbulo superior izquierdo, infiltrados noduli llares bilaterales y múltiples imágenes nodulillares en hígado y bazo. Se aisló Candida albicans en el cultivo de un esputo post lavado broncoalveolar, interpretándose el cuadro inicial mente como candidiasis diseminada por lo cual fue tratada con anfotericina liposomal durante 14 días, continuando con fluconazol por vía oral. Una semana después de su egreso hospitalario reiteró fiebre siendo reinternada y derivada a nuestro hospital para continuar estudios.
Al ingreso se encontraba febril (38.2 °C), en buen estado general, solo refería cefalea holocraneana sin signos menín geos y al examen físico se constató hepatomegalia dolorosa y esplenomegalia leve. Los exámenes de laboratorio infor maron anemia (hemoglobina 9.3 g/dl) sin otras citopenias, elevación de fosfatasa alcalina (297 UI/dl), gamma-glutamil-transpeptidasa (520 UI/l), proteína C reactiva (8.65 g/dl) y eritrosedimentación (71 mm/h). El proteinograma evidenció una hipogammaglobulinemia importante (0.5 g/dl).
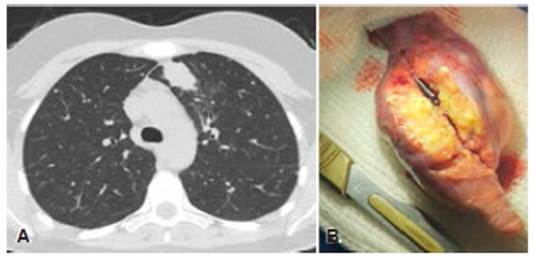
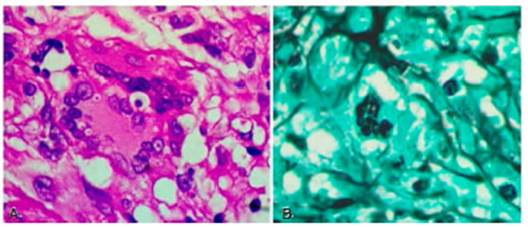
Las serologías de HIV, hepatitis B y C resultaron ne gativas. Los anticuerpos anti ANA, anti DNA y anti CCP fueron negativos como así también el factor reumatoideo. Los valores de complemento fueron normales. Una nueva TC no mostró cambios significativos con respecto a estu dios previos (Fig.1A) y una resonancia magnética nuclear de cerebro realizada fue normal. Se tomaron muestras de sangre, líquido cefalorraquídeo (LCR) y médula ósea para estudios bacteriológicos y micológicos, que resultaron negativos. Se realizaron una punción aspiración con aguja fina del hígado y un lavado broncoalveolar con biopsia transbronquial, sin obtenerse aislamiento de gérmenes en cultivos. Además, se hicieron las siguientes determina ciones: reacción en cadena de la polimerasa (PCR) para histoplasma y aspergillus, dosaje de galactomananos, inmunofluorescencia indirecta para coccidioides y paracoccidioides y GeneXpertMTb/RIF para Mycobacterium tuberculosis que fueron negativos. Solo la contrainmu noelectroforesis para histoplasma en suero fue positiva. Todas las muestras tomadas fueron enviadas a patología sin obtenerse un diagnóstico. La paciente continuó en buen estado general, pero con registros térmicos aislados de hasta 38.3 °C. Se decidió llevar a cabo segmentectomía del lóbulo superior izquierdo observándose en la anatomía pa tológica un proceso granulomatoso y necrotizante extenso, y la presencia de levaduras compatibles con Histoplasma capsulatum, con cultivo ulterior negativo (Figs 1B y 2). Se inició itraconazol por vía oral 200 mg cada 12 horas y tuvo una evolución clínica favorable con resolución de las lesiones tomográficas.
Discusión
La histoplasmosis es una micosis sistémica producida por el hongo Histoplasma capsulatum. Es endémica en las Américas, en áreas templadas y de alta humedad. En nuestro país las zonas más afectadas son las cuencas de los ríos Paraná y de La Plata. Su incidencia es descono cida por tratarse de una enfermedad cuya notificación no es obligatoria1. La infección ocurre luego de inhalar las microconidias que se hallan en suelos contaminados con guano de pájaros y murciélagos2-4. En el alvéolo pulmo nar son fagocitadas por los macrófagos, se transforman en levaduras y comienzan a reproducirse por brotación. Luego de 2 o 3 semanas los linfocitos T CD4+ producen citoquinas proinflamatorias que activan los macrófagos que finalmente lisan las levaduras generando granulomas que controlan la infección5,6.
Las personas con compromiso de la inmunidad celular, como las HIV (+) y aquellas en tratamiento con corticoides u otros inmunosupresores dirigidos contra las células T, son población de riesgo de padecer esta enfermedad, especialmente las formas diseminadas5,7,8. Esta condición era la que presentaba nuestra paciente, inmunosuprimida con metotrexato, además de residir en área endémica.
Existen comunicaciones de casos de pacientes en tratamiento con metotrexato que desarrollaron histo plasmosis diseminada9-12. Una revisión retrospectiva de la Mayo Clinic que abarcó un período de 11 años reveló que 25 de 26 de pacientes con artritis reumatoidea (AR) e histoplasmosis estaban en tratamiento con drogas mo dificadoras de la enfermedad (DMARD) asociadas o no a corticoides. Ningún paciente tenía HIV, hepatitis B o C. La DMARD más comúnmente asociada fue el metotrexato (81%). El sitio de infección más frecuente fue el pulmón11.
Negri y col. informaron 7 casos de histoplasmosis de los cuales 4 tenían AR y estaban en tratamiento con metotrexato asociado a otra DMARD y/o corticoides, 2 tenían lupus eritematoso sistémico en tratamiento con corticoides y uno tenía dermatomiositis tratada con cloro quina y corticoides. La forma de presentación clínica fue con úlcera en lengua en 3 casos, 2 con perforación del tabique nasal, uno con tenosinovitis, otro con paniculitis y el tercero con eritema nodoso12.
La manifestación clínica de la histoplasmosis depende del tamaño del inóculo, la virulencia del germen y el estado inmunológico del huésped3,7. Se observa un amplio es pectro de presentaciones que incluyen formas pulmonares asintomáticas, agudas o crónicas, y formas diseminadas. En cerca del 90% es subclínica y autolimitada. Los casos sintomáticos presentan fiebre, escalofríos, disnea y tos. Puede haber dolor subesternal, artralgias, artritis y eritema nodoso. Las imágenes pulmonares generalmente mues tran opacidades bilaterales difusas y adenopatías hiliares y mediastínicas2,13. Habitualmente el cuadro resuelve en 1 o 2 semanas, pero puede progresar a la forma diseminada o a un distress respiratorio agudo2,8.
La histoplasmosis diseminada agrega a los síntomas constitucionales y respiratorios compromiso de órganos, principalmente hígado, bazo, tracto gastrointestinal y médula ósea. Menos comúnmente pueden afectarse la piel, glándulas adrenales, sistema nervioso central y endocardio2,8. Suelen evidenciarse citopenias y elevación de transaminasas, bilirrubina, lactato deshidrogenasa (LDH) y ferritina1. Las imágenes pulmonares muestran infiltrados reticulonodulillares, intersticiales o miliares2,8,13. Este fue el caso de nuestra paciente, que desarrolló una histoplasmosis diseminada con afectación pulmonar y compromiso hepático-esplénico.
La forma crónica, que compromete personas con enfermedad estructural pulmonar previa, edad avanza da e inmunosuprimidos2,8 es progresiva y usualmente se confunde con tuberculosis por sus síntomas y por la formación de lesiones cavitadas y destrucción tisular pulmonar2,13. Menos frecuentemente se manifiesta con nódulos pulmonares y compromiso mediastinal (adenitis, granulomas o fibrosis), que son complicaciones tardías de la enfermedad. También puede presentar una forma subaguda con curso leve, meses de duración, autolimi tada, presencia de adenopatías hiliares y mediastinales e infiltrados focales o parcheados difusos2,8,13.
Con respecto al diagnóstico, el patrón de oro es el culti vo del microorganismo. Los pacientes con histoplasmosis diseminada tienen una tasa más alta de cultivos positivos (74%) que aquellos con histoplasmosis pulmonar aguda (42%)14. Los cultivos de médula ósea o sangre son los de mayor rendimiento siendo positivos en más del 75% de los casos2. En nuestro caso, a pesar de tratarse de una forma diseminada de la enfermedad, no pudimos obtener rédito diagnóstico en los numerosos cultivos realizados.
La determinación de antígenos provee un método de diagnóstico rápido y no invasivo 8. En las formas pulmonar aguda y diseminada se pueden detectar galactomananos en los fluidos en 80 a 95% de los casos14. La antigenu ria ha demostrado ser ligeramente más sensible que la antigenemia en todas las manifestaciones de histoplas mosis, aunque puede haber reacciones cruzadas con otras micosis2,14.
Las pruebas serológicas en busca de anticuerpos, son de utilidad en el diagnóstico en los enfermos que mantie nen la respuesta inmune humoral intacta con formas de evolución crónica. Las técnicas serológicas estandariza das son la inmunodifusión y la fijación de complemento, pudiendo utilizarse también la contrainmunoelectroforesis y ELISA8,14. Los métodos moleculares han comenzado a usarse en algunos centros para detectar ADN fúngico en distintas muestras a través de pruebas de PCR, pero aún no están estandarizadas14.
El diagnóstico definitivo de las micosis invasivas se es tablece cuando, en el contexto de síntomas compatibles, se aísla el hongo en cultivos o se logra su observación por microscopía directa14. En nuestro caso, el estudio directo de la pieza quirúrgica permitió visualizar microorganismos compatibles con histoplasma, aunque el cultivo posterior resultó negativo.Se decidió esta conducta diagnóstica invasiva considerando las siguientes razones: la incidencia observada de coinfección con patógenos oportunistas en inmunosuprimidos, la posibilidad de haber cursado la primoinfección en forma asintomática, ya que entre el 30 al 40% de los habitantes de zonas endémicas presentan anticuerpos, y la probable reacción cruzada de los mismos con otras infecciones fúngicas endémicas.
El tratamiento depende de la forma clínica de la enfer medad. La histoplasmosis pulmonar aguda con síntomas moderados a graves requiere anfotericina liposomal por 1 a 2 semanas para continuar con itraconazol por 12 semanas. Si los síntomas son leves y se autolimitan en menos de 4 semanas, no se requiere tratamiento, si persisten está indicado itraconazol por 6 a 12 semanas. En la forma diseminada moderada a grave se inicia an fotericina por 1 a 2 semanas continuándose itraconazol por 12 meses. Para síntomas leves se puede comenzar directamente itraconazol. En la forma crónica el tratamien to es itraconazol por un año15. Nuestra paciente recibió itraconazol debido a que había sido anteriormente tratada con anfotericina.
Como conclusión, presentamos el caso de una pa ciente inmunosuprimida, residente en zona endémica de histoplasmosis que desarrolló una forma diseminada y constituyó un desafío diagnóstico, siendo necesario recurrir a procedimientos invasivos para arribar a un diagnóstico certero y fundamentar el tratamiento ins tituido.