El decúbito prono se ha constituido en un tratamiento esencial para los pacientes con COVID-19, tanto para los que requieren asistencia respiratoria mecánica (ARM) como para aquellos con soporte ventilatorio no invasivo, realizándose, en algunos casos, por períodos superiores a los informados (14-16h/día)1,2. No obstante, se han ob servado complicaciones asociadas tales como afecciones neurológicas3,4, entre ellas en el miembro superior.
Desde comienzos del 2020 los casos de neuropatías periféricas se incrementaron, con distintas frecuencias5,6, tanto para pacientes en estado crítico y con necesidad de ARM, como para aquellos con afección leve o moderada. El efecto miopático directo del SARS-CoV-2 en estos casos ya se ha descrito7, aunque no está claro si los mecanismos de sensibilización neuronal en el COVID-19 grave son los mismos que en los casos leves. También se han descrito síndromes de Guillain-Barré y Miller-Fisher y miopatía del paciente crítico, entre otras8.
El primer caso de neuropatía braquial asociada a COVID-19 fue descrito en un paciente en ARM sin pro nación, que fue interpretado como plexopatía trombótica microvascular secundaria a infartos en la vasa nervorum por hipercoagulabilidad inducida por COVID-199. Este caso sostiene que la injuria nerviosa presenta distintos mecanismos fisiopatológicos.
Buscando ampliar los conocimientos sobre las com plicaciones asociadas al SARS-CoV-2, presentamos 4 casos de pacientes con neuropatía braquial secundaria a posición prona durante períodos reiterados y extensos. El trabajo fue aprobado por el Comité de Docencia e Investigación y el Comité de Bioética institucional y se obtuvo consentimiento informado.
Caso clínico 1
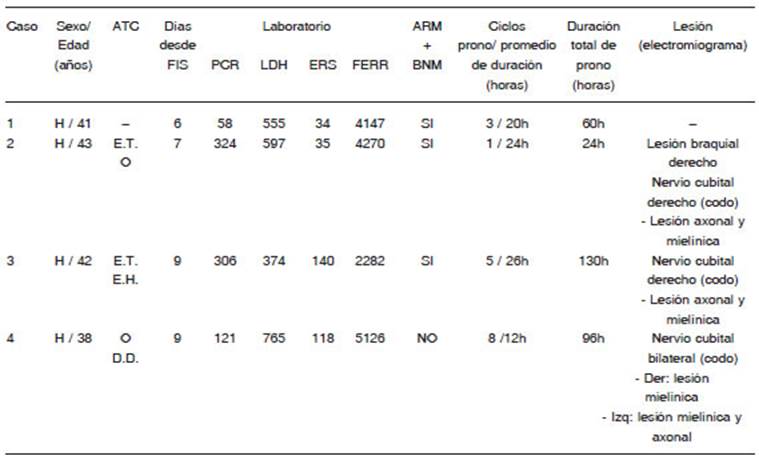
Hombre de 41 años, sin antecedentes clínicos, con infección leve por COVID-19, consultó por fiebre persistente, tos, disnea progresiva y desaturación, alteración de la mecánica ventila toria y relación presión parcial de oxígeno/fracción inspirada de oxígeno (PAFI) < 200. En la unidad de cuidados intensivos (UCI) se inició oxigenoterapia con cánula nasal de alto flujo y prono vigil alternando con decúbito lateral, con posterior into lerancia y deterioro ventilatorio (PAFI < 100). Requirió ARM, sedoanalgesia, bloqueantes neuromusculares y prono (24 h) con evolución favorable. Intercurrió con shock séptico de foco pulmonar. Se iniciaron vasopresores, antibioticoterapia y un segundo ciclo de prono (24 h) por hipoxemia refractaria. La extubación fue fallida, y requirió otro ciclo de prono (12 h). Al noveno día se logró extubación y se constató polineuropatía.
Durante las sesiones de kinesiología motora se evidenció disminución de movilidad en miembro superior derecho y parestesias en territorio cubital ipsilateral.
Caso clínico 2
Hombre de 43 años, ex tabaquista, obeso, consultó por fiebre, tos y odinofagia de 7 días de evolución y posterior mente disnea progresiva a clase funcional 3 (CF-III), des aturación y alteración de la mecánica ventilatoria. Ingresó a UCI por insuficiencia respiratoria aguda hipoxémica por COVID-19 e inició tratamiento con cánula nasal de alto flu jo, sin mejoría en parámetros gasométricos (PAFI < 100). Requirió ARM, sedoanalgesia, bloqueantes neuromuscula res, y prono (24h), con evolución favorable y aumento de PAFI > 200. Intercurrió con shock séptico por neumonía asociada a la ventilación y falla renal oligúrica, con necesidad de vasopresores, antibioticoterapia y diuréticos. Por destete prolongado se realizó traqueostomía percutánea intercurriendo con neumomediastino sin neumotórax. Se logró decanulación y se intensificó la asistencia kinésica motora por polineuropatía. Ante la persistencia de debilidad en miembros superiores se realizó electromiograma (EMG) que informó lesión grave del nervio cubital derecho a nivel del codo, daño axonal y mielínico, con signos de denervación actual, y probable lesión braquial derecha de grado leve a moderado.
Caso clínico 3
Hombre de 42 años, ex tabaquista, esteatosis hepática, litiasis renal, en aislamiento domiciliario por infección leve por COVID-19, consultó por fiebre persistente, disnea CF-III, desaturación y dolor torácico opresivo. Al ingreso se des cartó injuria miocárdica y se diagnosticó neumonía bilateral. Requirió internación con oxigenoterapia durante 7 días, evolucionando favorablemente. Luego de 12 h de externación y 17 días desde el inicio de los síntomas, tuvo fiebre, deterioro de la mecánica ventilatoria, disnea y desaturación, consta tándose hipoxemia (PAFI < 200), hipocapnia y aumento de reactantes de inflamación con dímero D negativo. Ingresó a UCI por insuficiencia respiratoria aguda e inició oxigenoterapia con cánula nasal de alto flujo y prono vigil. Evolucionó con necesidad de ARM, sedoanalgesia y bloqueantes neuromus culares. Realizó primer ciclo de prono < 12 h suspendido por neumotórax espontáneo. Por hipoxemia refractaria realizó 4 ciclos de prono (13, 40, 33 y 32 h, respectivamente) asociado a dosis máximas de bloqueantes neuromusculares y vasopre sores. Intercurrió con neumonía asociada a la ventilación. El destete fue dificultoso. Se intensificó asistencia kinésica por polineuropatía y se le dio el alta a domicilio con rehabilitación. En consulta ambulatoria refirió parestesias en miembro supe rior y región cervical. Se realizó IRM de columna: protrusión discal moderada C4-C5, C5-C6, y EMG: lesión tipo axonal y mielínica en nervio cubital derecho a nivel del codo.
Caso clínico 4
Hombre de 38 años, obeso, internado en sala general tras 9 días de fiebre y tos, con tomografía de tórax compatible con neumonía bilateral. Tuvo alteración de la mecánica ventilatoria con desaturación y PAFI<150. Requirió oxigenoterapia con cánula nasal de alto flujo por 8 días. Durante ese periodo realizó prono vigil 12h/día, con rotación activa de cabeza y alternancia de extremidades. Se diagnosticó diabetes melli tus durante la internación. El día 11 manifestó parestesias bilaterales sobre territorio del nervio cubital. Se realizó EMG que constató compromiso leve del nervio cubital bilateral a nivel del codo, con daño mielínico derecho, y daño axonal y mielínico izquierdo.
Discusión
La injuria nerviosa asociada a posición prono, previa a la pandemia por COVID-19, era cercana al 0.14%; corres pondiendo 38% de ellas al plexo braquial10, con síntomas como entumecimiento, parestesias y pérdida de fuerza. Es posible que estas complicaciones fueran consecuencia de la reducción del tono muscular y la falta de estabilidad articular secundarios a la anestesia general y una posición incorrecta. Diferentes modelos mostraron que la lesión se produce por un mecanismo de compresión/tracción10. Además, el alcoholismo, la diabetes mellitus, la hipoten sión e hipovolemia pueden predisponer a la lesión11.
La posición prono se utiliza desde hace décadas en el tratamiento del síndrome de dificultad respiratoria aguda y actualmente es una herramienta indispensable en el tratamiento del COVID-19 grave. No obstante, se asocia a complicaciones poco frecuentes como las lesiones cutáneas necróticas por compresión, desplazamiento de catéteres y, en menor frecuencia, la injuria nerviosa trau mática12. Los síntomas de compromiso cubital representan hasta un 28% de los casos asociados con la práctica del prono6 mostrando que este nervio es más sensible a la isquemia en comparación con los nervios radial o media no13. En nuestra serie la afectación cubital se observó en todos los casos (3 de ellos constatados por EMG).
El miembro superior es el territorio más descrito como sitio de injuria nerviosa. Las lesiones ocurren por atrapa miento, compresión o estiramiento en un entorno hipóxico prolongado, siendo la posición más vulnerable la abduc ción con rotación externa y el desplazamiento posterior del hombro: la tracción del plexo braquial y la compresión entre clavícula y primera costilla parecen ser responsables del déficit neurológico6. La pérdida del tono muscular, la incapacidad de expresar disconfort, trastornos metabó licos preexistentes, malnutrición, alcoholismo, diabetes mellitus o el uso de relajantes musculares también pueden intervenir negativamente. Nuestra serie presenta pocas comorbilidades (Tabla 1) por lo que hipotetizamos que las lesiones estuvieron asociadas al uso de bloqueantes neuromusculares, la corticoterapia y los ciclos de prono prolongados y repetidos que pudieron haber actuado si nérgicamente sobre una estructura previamente afectada por la neurovirulencia.
Se ha observado mayor número de estas intercurren cias en pacientes con COVID-19 comparado con el resto de la población hospitalaria en las UCIs5. Considerando que el virus presenta distintos grados de neurotropismo, creemos que no se puede ignorar dentro de la fisiopa tología de la injuria nerviosa, el efecto de la respuesta inmunomediada y/o la afección viral directa, como también el compromiso sistémico con hiperinflamación, hipercoagulabilidad e inmunomodulación. La hipótesis de la presencia de un mecanismo fisiopatológico inmunomediado ya fue propuesta a partir del estudio de una polineuropatía axonal unilateral luego de 22 días de ARM sin uso de bloqueantes neuromusculares ni posición prona14.
Si bien el efecto de la “tormenta de citoquinas” debe considerarse como posible impulsor de la neuropatía; en concordancia con los informes que muestran afectación del miembro superior6 y, predominantemente, del nervio cubital5, en lo que respecta al compromiso de nervios periféricos, nuestros casos no mostraron una relación directa entre el grado de alteración de los marcadores inflamatorios o gravedad de la enfermedad y el nivel de injuria detectada en función de síntomas o EMG (Tabla 2). Esta particularidad destaca la poligénesis en el origen de la plexopatía en COVID-19.
La posición prona está asociada a escasas compli caciones, pero las neuropatías aparecen con mayor fre cuencia en el miembro superior en los pacientes afectados con SARS-CoV-2, posiblemente como consecuencia de procesos mecánicos asociados a la afección del sistema nervioso periférico secundaria al COVID-19. El posicio namiento adecuado, la cantidad de ciclos realizados y el tiempo empleado en cada uno de ellos, juntamente con los antecedentes patológicos, parecieran actuar de modo sinérgico en la génesis de la lesión.