Desde los primeros informes de la enfermedad cau sada por coronavirus tipo 2 (SARS-CoV-2) en diciembre de 2019, se ha demostrado que el virus afecta principal mente el parénquima pulmonar1. Sin embargo, a medida que se conoció más esta enfermedad, se observó que el COVID-19 compromete gravemente diversos sistemas, entre ellos el cardiovascular2,3. En este caso, se pueden encontrar manifestaciones como infarto de miocardio, injuria miocárdica, insuficiencia cardíaca, vasoespasmo coronario, cardiopatía no isquémica, pericarditis, miocar ditis y derrame pericárdico2,3. El derrame pericárdico es una entidad clínica frecuente, que puede generarse por múltiples causas4, y ser desde asintomático hasta presen tarse como taponamiento cardíaco y comprometer la vida del paciente, dependiendo de la cantidad de líquido peri cárdico, la velocidad de acumulación y las características del mismo4. Si bien las infecciones virales son causa común de pericarditis, el derrame pericárdico con taponamiento cardíaco suele ser menos frecuente5,6. Describimos un caso de derrame pericárdico con signos de taponamiento cardíaco y depresión miocárdica grave en una mujer con diagnóstico de COVID-19 sin compromiso pulmonar.
Caso clínico
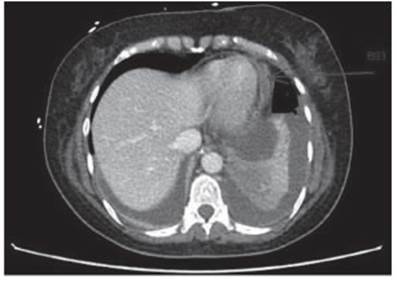
Una mujer de 51 años, sin antecedentes de enfermedad pre via, al 5to día de confinamiento domiciliario por infección leve por COVID-19 presentó tres episodios de síncope asociados a disminución de la saturación arterial (<90%) y dolor retroes ternal de características punzantes. Por esto, la paciente fue derivada al centro de emergencias. Al ingreso al servicio de emergencia, la paciente se encontraba normotensa, afebril y con requerimiento de O2 suplementario por cánula nasal a 5 l/m, con SpO2 95%. El electrocardiograma mostró ritmo sinusal, ST de concavidad superior difuso de 2 mv. Los resultados de laboratorio fueron los siguientes: troponina T ultrasensible de 30 pg/ml (valor de referencia hasta 14 pg/ml), ferritina 1666 ng/ml (valor de referencia 30-400 ng/ml), proteína C reactiva 6.8 mg/dl (valor de referencia 0-5 mg/dl), dímero D 230 ng/ml (valor de referencia < 500 ng/ml), ácido láctico de 7 mmol/l y una radiografía de tórax con sutil velamiento del seno costofrénico derecho. Una tomografía de tórax mostró derrame pericárdico, sin hallazgos patológicos pulmonares (Fig. 1). Por la caída de la saturación arterial y debido a la afectación cardíaca por infección por COVID-19, se inició tra tamiento con dexametasona, colchicina e ibuprofeno. Durante la permanencia en el servicio de emergencias, la paciente evolucionó con inestabilidad hemodinámica, disnea clase funcional IV, encefalopatía y deterioro sensorial. Por ello, fue ingresada a terapia intensiva donde recibió soporte vasopresor con noradrenalina y asistencia ventilatoria mecánica (AVM). Después de ser conectada a AVM, se realizó un ecocar diograma transtorácico al pie de cama que mostró derrame pericárdico con signos de taponamiento por compromiso del llenado diastólico del ventrículo derecho y un deterioro de la función ventricular izquierda con fracción de eyección (Fey) estimada del 35%. Por la condición hemodinámica, se realizó un drenaje pericárdico de 300 ml de líquido citrino y se inició tratamiento con dobutamina. Se observó un descenso del requerimiento de vasoactivos después del drenaje pericárdico y del inicio de inotrópicos. Para control de la función cardio vascular, se realizó ecocardiograma transesofágico por mala ventana ultrasónica y se vio un deterioro moderado de la fun ción sistólica biventricular con TAPSE de 1.38 cm y CFA VD (cambio fraccional del área del ventrículo derecho) de 22%; gasto cardíaco de 3 l/min, strain longitudinal global (SLG) mediante software aCMQ de Philips CX50, de -14.2% y Fe y estimada de 43%. SLG de pared libre del VD -12.1% (Fig. 2).

Fig. 2 Ecocardiograma transesofágico: strain longitudinal global -14.2%, Fey estimada: 43%; deformación global circunferencial: -10.1%
A los 7 días del ingreso, debido a la dificultad en el destete de la AVM y al deterioro del intercambio gaseoso, se realizó una nueva TC de tórax que mostró infiltrados bilaterales y en grosamiento pericárdico con realce post-contraste y derrame pericárdico leve. Al día 12 del diagnóstico de COVID-19, se suspendió el soporte inotrópico con dobutamina por función biventricular normal. La paciente logró desvincularse de la AVM y se discontinuaron los vasoactivos.
Discusión
En la literatura existen varios informes sobre casos de miopericarditis y derrame pericárdico por COVID-19, al gunos sin antecedentes de enfermedad cardiovascular7,8, como sucedió en nuestro caso, pero no hemos encontrado ninguna comunicación que haya mostrado al síncope como como síntoma de presentación. Así, el síncope en pacientes con infección aguda por SARS-CoV-2 debería alentar el estudio de la función cardiovascular. Asimismo, se ha informado que el tamaño del derrame pericárdico es de entre 1.1 cm y 3 cm, en este caso fue de 2.1 cm y también requirió drenaje9. En nuestro caso, además, la troponina T estuvo levemente elevada, aunque, según los criterios de Lake Louise, en las miopericarditis no suele ser excluyente para el diagnóstico10.
Si bien las infecciones virales como la influenza y el parvovirus 19 han sido descriptas como causa de miocar ditis y pericarditis, en COVID-19 su incidencia real aún no se conoce12. La patogénesis del compromiso miocárdico por SARS-CoV-2 puede reflejar un proceso de replica ción y diseminación del virus a través de la sangre o del sistema linfático desde el tracto respiratorio. Además, la respuesta inflamatoria desencadenada por el SARS-Cov-2 podría también generar injuria miocárdica9,10.
El caso aquí descripto presenta ciertas características: en primer lugar, existió una presentación clínica como síncope; más allá del derrame pericárdico con signos de taponamiento, se observó depresión miocárdica grave y aguda que afectaba la condición hemodinámica. El caso también muestra la importancia de la valoración ecocardiográfica, método de imagen de primera línea para el diagnóstico de disfunción cardíaca, realizado por intensivistas al lado de la cama de pacientes críticos11. Al analizar imágenes por tomografía en pacientes con COVID-19, se observó una prevalencia de casi 5% del derrame pericárdico12. La identificación por medio de tomografía es importante; sin embargo, esta técnica valora la situación de un modo estático mientras que la ecocardiografía al lado de la cama del paciente aportó información para objetivar el derrame pericárdico, valorar la función cardíaca, evidenciar el impacto del derrame en la función miocárdica y, por ende, contribuyó a una toma de decisión sobre una conducta activa. La ventana ultrasónica se ve frecuentemente afectada en condiciones de AVM, el ecocardiograma transesofágico puede solu cionar este problema y permitir una adecuada valoración hemodinámica. Asimismo, el uso del strain permitió valo rar la contractilidad miocárdica en área crítica cuando la fracción de eyección no logra expresar la magnitud del trastorno contráctil13.
En pacientes ventilados, para mayor seguridad diag nóstica y mejor conducta terapéutica en una enfermedad que ha demostrado tener una alta morbimortalidad, es importante reconocer la miopericarditis, el derrame pericárdico con signos de taponamiento cardíaco en un escenario de inestabilidad hemodinámica por infección aguda por COVID-19. Esto puede hacerse mediante la vigilancia del sistema cardiovascular por valores de laboratorio, condición clínica y evaluación por ecografía transtorácica o transesofágica.