La hiperplasia difusa idiopática de células neuroen docrinas (DIPNECH) es una entidad extremadamente infrecuente. En 1992 Aguayo y col. describieron una serie de seis pacientes, sin antecedentes de tabaquismo, con similares características clínicas, radiológicas y funciona les, y el hallazgo histológico de hiperplasia generalizada de células neuroendócrinas de la vía aérea. Denominaron a esta entidad DIPNECH1 y su comunicación, junto a las descripciones posteriores de Sheerin, Armas, Miller y col., contribuyeron a su inclusión en la clasificación de tumores de la OMS en 19991. Esta proliferación celular no tiene proceso primario que lo justifique, se localiza en el epitelio bronquial, superficial a la membrana basal, y es considerada una precursora del tumor carcinoide2. El término tumorlets, de origen anglosajón, designa al agre gado de células neuroendócinas (NE), con una morfología similar al tumor carcinoide y un diámetro ≤ a 5mm1,2, a diferencia de la entidad anterior, en su crecimiento atra viesa la membrana basal y puede ser localizada o difusa3.
Es más frecuente en mujeres, no tabaquistas, y la edad promedio de diagnóstico es 60 años (rango de 22-79)3. Suele ser sintomática en la mayoría de los casos, debido a su asociación con fibrosis bronquiolar3, aunque también están descriptas formas asintomáticas. Radiológicamente se caracteriza por la presencia de nódulos pulmonares múltiples.
Caso clínico 1
Mujer, 51 años de edad, no tabaquista, con antecedentes de asma tratada en nuestro hospital con esteroides inhalados. En el año 2008, consultó a varias instituciones por disnea, se realizó una tomografía de tórax, en la cual se observaron múltiples nodulillos pulmonares, decidiéndose practicar una biopsia pulmonar diagnóstica cuyo informe anatomopatológico definitivo fue hiperlasia neuroendocrina difusa, tumorlets, signos de bronquilitis linfocitaria. Inmunohistoquímica (IHQ): cromogranina A, sinaptofisina, citoqueratina AE1/AE3 positi vas, CD45 negativo, y Ki 67 1-2%. Se realizó centellograma con Indio 111, el cual resultó negativo, sin embargo, ini ció entre diciembre del 2010 y mayo 2011 tratamiento con octeotride (6 ampollas) sin mejoría sintomática. Concurrió nuevamente a nuestro hospital, refiriendo disnea de repo so. Inició tratamiento con broncodilatadores inhalados y se repitieron estudios funcionales: volumen espiratorio forzado (VEF1) 0.8 L (33%), capacidad vital forzada (FVC )1.34 L (41%), difusión de monóxido de carbono (DLCO) 23.09 mm/ min/mmHg (105%), capacidad pulmonar total (TLC) 4.34 L (88%), volumen residual (RV) 2.48 L (126%), relación entre el volumen residual y capacidad pulmonar total (RV/TLC) 57 (142%); test de caminata de 6 minutos con Fi O2 21% : recorrió 350 metros (85.8% del teórico ), Borg inicio 4-Borg final 7, sin desaturación ( Sat inicio 95%- Sat final 93%). La per cepción de disnea en reposo fue marcada pese a tener una frecuencia respiratoria de 16. El atrapamiento aéreo y la grave obstrucción al flujo espiratorio fue interpretada como secun daria al DIPNECH/Tumorlets y no al asma. Inició tratamiento médico máximo con formoterol/budesonide (4.5mcg/160mcg), broncodilatadores a demanda, azitromicina semanal y bromuro de tiotropio (18 mcg), logrando algún control de los síntomas y fue derivada a rehabilitación respiratoria. En el seguimiento oncológico estricto con tomografía se observó aumento del número de nodulillos pero no del tamaño que hasta la fecha son subcentimétricos, no requiriendo ningún tratamiento onco lógico ulterior. El último examen espirométrico -a cuatro años del diagnóstico- mostró mejoría post broncodilatadores: VEF1 1.24 L (53%) y FVC 1.80 L (59%), la cual se correlaciona con el alivio sintomático de la paciente.
Caso clínico 2
Mujer, 71 años de edad, antecedentes de asma en la infancia, tabaquista de 2 cigarrillos/ día durante 10 años. Consultó por disnea en febrero del 2013. En ese momento recibía como tratamiento salmeterol + fluticasona. El estudio espirométrico de esa fecha demuestró: VEF1 0.69 L (40%) y FVC 1.62 L (70%). Se agregó salbutamol a su medicación habitual y se solicitó tomografía de tórax, donde se visualizaron múltiples imágenes micronodulares bilaterales, algunas sub-pleurales, la mayor de 10mm en lóbulo inferior derecho. Presentó me joría espirométrica luego del ajuste del tratamiento bronco dilatador, pero persistía con disnea. Se realizó una nueva tomografía (Fig. 1A) y, debido al aumento de tamaño de la lesión basal derecha, se decidió videotoracosocopía diagnós tica. El informe anátomo-patológico reveló: carcinoide típico de lóbulo inferior de pulmón derecho. Hiperplasia de células neuroendócrinas difusa idiopática, enfisema centroacinar y áreas en organización. IHQ: cromogranina positivo focal, AE1/AE3, sinaptofisina, CD56: positivos (Fig. 1B). Durante su internación en sala evolucionó con mala mecánica ventilatoria y broncoespasmo grave, por lo que se decidió su pase a UTI y ventilación mecánica. Presentó múltiples infecciones inter currentes, shock séptico, y episodios de fibrilación auricular con alta respuesta ventricular, interpretadas en el contexto del cuadro general como secundarias a síndrome carcinoide. Se inició en forma empírica tratamiento con octeotride intramus cular. Luego de dos dosis presentó mejoría sintomática, sin necesidad de apoyo ventilatorio ni oxígeno suplementario y fue extubada. Se encuentra a la fecha recibiendo octeotride, asociada a broncodilatadores a demanda, con buen control de los síntomas y estabilidad radiológica de los nodulillos pulmonares.
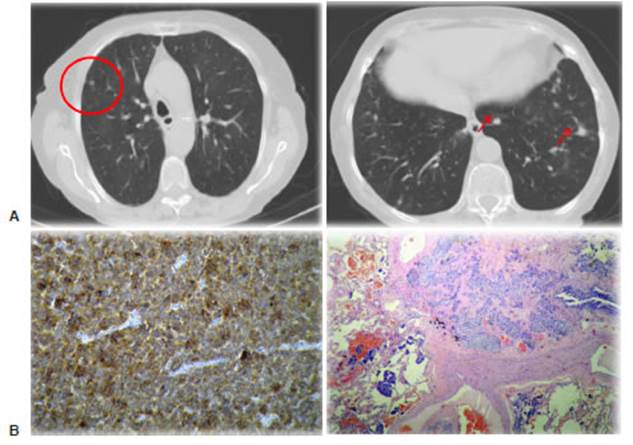
Fig. 1 A: Imágenes nodulares bilaterales. B izquierda: Imagen correspondiente a tumor carcinoide típico, con inmunomarcación CD56, que refuerza la membrana citoplasmátic (40X) Derecha: Proliferación florida de células neuroendócrinas alrededor del bronquiolo terminal, infiltrando el parénquima pulmonar adyacente, formando tumorlets, asociado a fibrosis e inflamación (10X, H & E)
Caso clínico 3
Hombre, 66 años de edad, no tabaquista y sin antecedentes respiratorios. Consultó a otro centro por dolor abdominal. Lo estudiaron con fibroendoscopía digestiva alta (FEDA), videocolonoscopía (VCC), marcadores tumorales (CEA, CA 19-9, PSA normales) y finalmente tomografía con emisión de positrones (PET-TC) corporal total (07/05/2015) donde se observaron múltiples imágenes nodulillares, la mayor de 17 mm en el segmento de la língula, no presentando ninguna de ellas avidez por el radiotrazador fluorodesoxiglucosa (FDG) (Fig. 2A). Fue derivado para diagnóstico. El estudio espiro métrico al momento de la consulta mostró: VEF1 2.89 (76%), FVC 4.10 (81%). Se realizó biopsia de la língula por videoto racoscopía y el informe antomopatológico reveló hiperplasia difusa de células neuroendócinas, tumorlets del segmento de la língula (Fig. 2B).

Fig. 2 A: Imágenes nodulillares de contornos regulares marcada con flecha el nódulo lingular de mayor tamaño. B, izquierda: proliferación celular subepitelial difusa de células neuroendócrinas, sinaptofisina +, sin infiltración de la membrana basal (40X) Derecha: Tumorlets, con marcación positiva para sinaptofisina. Bronquiolo terminal arriba y a la izquierda (10X)
El paciente se halla asintomático y permanece en control.
Discusión
La OMS aplica el término DIPNECH según la si guiente definición: “una proliferación generalizada de células dispersas, pequeños nódulos o proliferación lineal de células NE que pueden estar confinadas al epitelio bronquial o bronquiolar, incluyendo la prolife ración extraluminal bajo la forma de tumorlets… otras patologías que puedan inducir la proliferación reac tiva de células NE debe estar ausente”4,5. También conocidas como hiperplasia de células de Kulchitsky, revisten el epitelio bronquial, desde la tráquea hasta los bronquiolos, juegan un rol importante en el desa rrollo pulmonar fetal, y en la edad adulta representan menos del 0.5% de todas las células epiteliales de la vía aérea. Actúan como receptores que inducen la vasoconstricción local mediante la secreción de serotonina en respuesta a la hipoxemia6. Si bien pueden presentarse focos de hiperplasia de células neuroendocrinas como procesos reactivos acom pañantes en biopsias pulmonares que presentan otra enfermedad de base, (fibrosis intersticial, bron quiectasias, abscesos, tuberculosis o neoplasias)2,3, la hiperplasia difusa de células neuroendócrinas (DIPNECH) es una proliferación primaria, florida, por lo cual ha sido asociada a tumorlets y tumores carcinoides, reconociéndose como una condición pre-neoplásica en éste último caso3-6.
Afecta predominantemente a mujeres (89%), con un promedio de edad de 58 años, mientras que los tumores carcinoides afectan a pacientes significativamente más jóvenes (promedio de 46 años), sin predilección por género6,7.
El 47 al 55% de los pacientes presentan síntomas inespecíficos tales como tos seca, disnea y sibilancias y diferentes cuadros de obstrucción al flujo aéreo. Los síntomas no son necesariamente progresivos, pero sí significativos. En las formas más graves, la bron quiolitis obstructiva relacionada a fibrosis bronquiolar suele estar presente6. La secreción de péptidos por las células NE favorece la bronquiolitis constrictiva, con fibrosis peribronquial, peribronquiolar e intersti cial y por lo tanto es responsable del engrosamiento y obliteración de la pequeña vía aérea3,6. Las formas asintomáticas representan la mitad restante y son descubiertas accidentalmente durante la investigación de otras enfermedades, regularmente neoplasias extratorácicas3,6.
Los signos radiológicos son aquellos relacionados con enfermedades de la vía aérea, tales como engrosa miento de la pared bronquial, bronquiectasias, impactos mucosos y rasgos de patrón de perfusión tipo mosaico4. La presencia de nódulos pulmonares esféricos u ovoides, sólidos, bien definidos con patrón en vidrio esmerilado pueden corresponder a tumorlets o tumores carcinoides, según su tamaño4.
Dado que el curso de esta enfermedad es indolente, el foco principal debe estar dirigido al tratamiento de los síntomas respiratorios y eventualmente, la resec ción del tumor carcinoide, según el caso3-8,9. El curso impredecible de esta afección obliga a tener en cuenta las distintas opciones de tratamiento, adaptando las mismas a las necesidades particulares de cada pa ciente. En nuestra experiencia, la diferente forma de presentación de esta entidad en tres casos, obligó a optar por distintas terapéuticas, desde el tratamiento médico broncodilatador máximo, hasta la utilización empírica de análogos de la somatostatina, la cual en el segundo caso permitió la resolución clínica, aún sin evidencia previa de su potencial utilidad. Por último, considerar que la mitad de los pacientes no presentan síntomas y que el seguimiento parece ser la mejor opción en estos casos, dado que no hay evidencia que otra alternativa terapéutica ofrezca mejores resultados, aun cuando se observe progresión radiológica de los nodulillos pulmonares.
DIPNECH/tumorlets es una enfermedad poco re conocida cuyo pronóstico depende más del desarrollo de los síntomas que de los hallazgos radiológicos. De ahí que el enfoque principal deba ser colocado, una vez realizado el diagnóstico, en el tratamiento de los síntomas respiratorios, si los hubiera, recurriendo a diversas estrategias terapéuticas. El uso de análo gos de la somatostatina parece prometedor, pero no efectivo en todos los casos, y en nuestra experiencia logró, tras su uso empírico, mejorar la condición clínica de un paciente.














