El lupus eritematoso sistémico (LES) es una enferme dad autoinmune inflamatoria crónica y multisistémica que afecta predominantemente a las mujeres en edad fértil, con una relación 9:1 respecto a hombres1.
El compromiso cardiovascular (CV) es frecuente y constituye la principal causa de morbimortalidad luego de los 8 años de evolución2.
Si bien el infarto agudo de miocardio con elevación del ST (IAMCEST) es un evento muy poco frecuente en mu jeres jóvenes, en comparación con la población general, las pacientes con LES presentan al menos un 50% más de riesgo de padecerlo independientemente de la edad, y su ocurrencia puede desencadenar mayor mortalidad y re hospitalización post infarto3. Existen factores de riesgo cardiovascular no tradicionales como la nefritis lúpica que favorece aún más su aparición constituyendo un subgrupo de mayor riesgo4.
Se describe el caso de una paciente de 22 años con antecedentes de LES, con nefritis lúpica e hipertensión arterial (HTA), que recorrió varios centros de emergen cia refiriendo dolor precordial característico y atípico. Se diagnosticó síndrome coronario agudo con eleva ción del ST (SCACEST) secundario a oclusión aguda de la arteria descendente anterior (DA). El objetivo es analizar la literatura disponible para determinar cuál es la asociación de LES y síndromes coronarios agudos en pacientes jóvenes y a su vez intentar clarificar si en esta población existen subgrupos con mayor pre disposición de padecer un evento cardiaco tan grave como SCACEST. Es de interés exponer el presente caso con el fin de concientizar a la comunidad médica para considerar al IAM como causa posible de dolor precordial en mujeres jóvenes, incluso menores a 25 años, con antecedentes de LES y evitar retrasos en el diagnóstico y tratamiento.
Caso clínico
Mujer de 22 años, con antecedentes de LES diagnosticado a los 12 años de edad, hipertensión arterial (HTA), nefropatía lúpica grado IV, poco adherente al tratamiento, con recaída renal, proteinuria subnefrótica (2.8g/24h) y manifestaciones cutáneas hace un año, desde entonces en tratamiento con hidroxicloroquina, micofenolato de mofetilo, enalapril y deltisona. Inició con dolor precordial característico y atípico 10/1 0 desencadenado en contexto de ejercicio, recorrió diferentes servicios de emergencia, pero se otorgó el alta sin diagnóstico. Debido a la persistencia de la sintomatología consultó a este hospital con 3 horas de evolución del dolor. En el examen físico se encontraba lúcida, normotensa, con auscultación cardiaca y pulmonar normal. El electrocardiograma de ingreso evidenciaba elevación del segmento ST en precordiales V1 a V4 con ondas Q en derivaciones anterolaterales (V1 a V6, D1 y aVL) (Fig. 1).
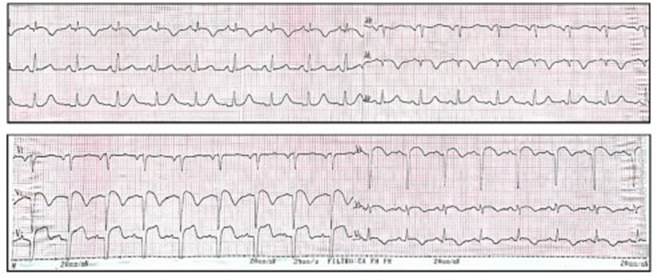
Fig. 1 Electrocardiograma de ingreso a guardia. Se observa elevación del segmento ST en derivaciones precordiales de V1 a V4 con presencia de ondas Q patológicas en cara anterior extensa
Se interpretó como SCACEST, se indicó aspirina 300 mg y ticagrelor 180 mg y se derivó a Hemodinamia. En la angio grafía coronaria se evidenció una oclusión de la arteria des cendente anterior (DA) en su segmento medio, fue tratada con angioplastia primaria con implante de dos stents liberadores de drogas en forma exitosa (Fig. 2). El resto de las arterias coronarias no presentaban lesiones significativas. El tiempo ventana fue de 285 minutos y la puerta balón 87 minutos.
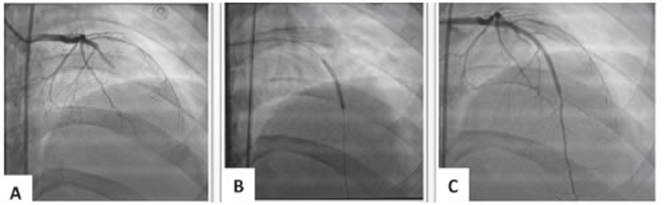
Fig. 2 A: Angiografía diagnóstica. Proyección oblicua anterior derecha. Se observa oclusión de la arteria DA en su tercio medio (Flujo TIMI 0). B: Angioplastia coronaria a DA. C: Angiografía post angioplastia con implante de stents liberadores de droga (flujo TIMI 3)
En el laboratorio de ingreso las enzimas cardíacas estaban elevadas, troponina T 1186 mg/dl, CPK (creatinfosfoquinasa) 1483 U/I y CPK-mb 196 U/l con un pico de 3272-402 U/l. El ecocardiograma transtorácico reveló aquinesia anteroapical extensa y deterioro grave de la función sistólica ventricular izquierda (Fey 32%). Como probable causa de oclusión coronaria se planteó el diagnóstico de síndrome antifosfolipídico (SAF), se realizó el panel de anticuerpos anticardiolipina (IgM- IgG); anti B2 glicoproteina (IgM-IgG) e inhibidor lúpico, todos resultaron negativos y el dosaje de complemento C3 en niveles bajos. El perfil lipídico se encontraba dentro de la normalidad lo mismo que la proteinuria (0.7g/24h). A los diez días se otorgó el alta sin complicaciones. El tratamiento médico al alta fue aspirina, ticagrelor, atorvastatina, carvedi lol, enalapril, espironolactona, dapaglifozina, meprendnisona, micofenolato de mofetilo e hidroxicloroquina.
En el control ambulatorio se complementó la evaluación con doppler de vasos de cuello y arterial de miembros infe riores que no mostraron presencia de placas de ateroma ni aumento del espesor miointimal a nivel carotídeo, el ecocar diograma a los 3 meses evidenció aneurisma apical y una recuperación de fracción de eyección ventricular izquierda (Fey 40%).
Discusión
LES es una enfermedad autoinmune inflamatoria crónica; factores genéticos, inmunológicos, endocrinológicos y ambientales influyen en la formación de autoanticuerpos patógenos que causan daño tisular a través de múltiples mecanismos1.
A nivel mundial su prevalencia varía entre 15-50 por cada 100 000 personas. Según la cohorte del Grupo Lati noamericano de Estudio del Lupus (GLADEL), en América Latina la distribución por edad es similar a la población mundial, en un 15% se manifiesta antes de los 15 años mientras que la mayoría de los pacientes la desarrollan entre los 16 y 55 años, afectando predominantemente a las mujeres, con una relación 9:1 respecto a los hombres5.
El compromiso cardiovascular en LES es frecuente. La prevalencia actual varía según la población estudia da, pudiendo llegar a ser mayor de 50% y es causa de morbimortalidad luego de los 8-10 años de evolución2. Las etiologías más frecuentes de oclusión coronaria en estos pacientes incluyen aterosclerosis, arteritis y trombosis coronaria. La aterosclerosis prematura es señalada en muchos estudios como el mecanismo fisiopatológico principal, de causa multifactorial, desencadenada por la vasculitis arterial, el daño endotelial mediado por com plejos inmunes y anticuerpos antifosfolipídicos, factores relacionados con el tratamiento como la hiperlipidemia inducida por esteroides, la obesidad, HTA y el síndrome nefrótico asociado a la nefritis lúpica6. En individuos con LES de inicio juvenil, antes de los 16 años, como es este caso, el riesgo de aterosclerosis prematura podría estar relacionado con la presencia de enfermedad renal reci divante. En estos pacientes el control de la enfermedad renal representa una intervención muy importante para reducir el riesgo cardiovascular7.
La incidencia de IAM en pacientes con LES está incrementada, se han reportado de 2 hasta 15 veces más de eventos comparado con la población general. En la mayoría de los estudios son mayores de 30 años y predomina el sexo femenino8-10. Cuando se analiza por subgrupos etarios, en menores a 30 años como es el caso presente, el riesgo es mucho menor, pero continúa siendo el doble que la población de igual edad sin LES.
Estudios de cohorte han identificado un subgrupo de mayor riesgo de padecer un IAM en contexto de LES, los factores de riesgo independientes que evidenciaron una asociación significativa son el antecedente de accidente cerebrovascular, diabetes, HTA, hipercolesterolemia, enfermedad renal grave y trastornos neurocognitivos8. Además de los cambios hormonales como la menopausia precoz que se ve en estas pacientes también contribuye a una mayor predisposición para enfermedad cardiovas cular11.
Se considera que en este caso el infarto pudo haber sido ocasionado en primer lugar por una aterosclerosis precoz debido a la presencia de factores de riesgo tradi cionales como la HTA y no tradicionales como la enfer medad autoinmune, con compromiso renal, proteinuria y el tratamiento con corticoides. En segundo lugar, al no haber hallado aterosclerosis en otro territorio arterial no se descartó la presencia de una arteritis coronaria secun daria al proceso inflamatorio crónico y recidivante como lo demuestra el antecedente de proteinuria, síndrome nefrótico y compromiso de otros órganos.
La distinción entre aterosclerosis y arteritis coronaria en el escenario clínico no es sencilla. En la angiografía coronaria de este caso se evidenció una oclusión aguda de la arteria DA, sin lesiones significativas en otros vasos coronarios. La presencia de vasculitis a otro nivel o el hallazgo de aneurismas coronarios sugieren la posibilidad de que se trate de una arteritis; sin embargo, la ausencia de estos tampoco la descarta. Es así que tanto un pro ceso de aterosclerosis prematura como una disección focal asociada a arteritis podrían haber ocasionado este evento. La trombosis sería una etología menos probable en este caso, ya que no se detectaron anticuerpos anti fosfolipídicos ni presencia de inhibidor lúpico.
En cuanto al seguimiento, el avance farmacológico en la terapéutica de la enfermedad de base ha prolongado la supervivencia de estos pacientes, con lo cual es ne cesario implementar estrategias de prevención primaria para evitar la mortalidad CV. Se recomienda el control de los factores de riesgo cardiovasculares y la búsqueda de ateromatosis subclínica carotídea por ecodoppler o tomografía con score calcio12.
En conclusión, el incremento del riesgo de IAM en los pacientes con LES debe tenerse en cuenta y hay que sospechar como diagnóstico diferencial del dolor precordial aún en mujeres jóvenes incluso menores de 25 años, población categorizada como de bajo riesgo CV según los scores y criterios tradicionales. Esto evitaría, las demoras en el diagnóstico y tratamiento con conse cuencias adversas como la necrosis miocárdica extensa y su impacto sobre la función sistólica ventricular como ocurrió en esta paciente.














