INTRODUCCION
La dermatitis atópica (DA) es una enfermedad inflamatoria crónica de la piel,1 con una alta frecuencia reportada en niños. Es considerada un problema de salud pública mundial debido a su creciente prevalencia, el impacto en la calidad de vida de los pacientes y sus familias, y los altos costos financieros para las familias y los sistemas de salud.2'3
En los estudios ISAAC (The International Study of Asthma and Allergies in Childhood) del 2009 y del 2012, Sudamérica emergió como una región de alta prevalencia, con un porcentaje de DA mayor al 15 % en niños de entre 6 y 7 años de edad. Existen escasos datos sobre la prevalencia de la DA en nuestro país,4 por lo que nos propusimos describir la prevalencia de esta enfermedad en una población de niños de un hospital general.
OBJETIVOS
Describir la prevalencia global de dermatitis atópica y las características clínicas de la población en estudio.
POBLACIÓN Y MÉTODOS
Se realizó un estudio observacional, de corte transversal, entre el 1 de enero del 2019 y el 1 de enero del 2020, de pacientes pediátricos, afiliados al programa de cuidados médicos del Hospital Italiano de Buenos Aires, Argentina (PMHI). La población pediátrica de este sistema de cobertura médica es de aproximadamente 20 000 afiliados que pertenecen a una clase social de ingresos medios y son, en su mayoría, habitantes de las zonas urbanas de la Ciudad Autónoma de Buenos Aires y el conurbano bonaerense. Toda la atención médica de los afiliados está registrada en forma centralizada en un repositorio de datos informatizado, que incluye una historia clínica electrónica (HCE).
Se incluyeron pacientes menores de 19 años de edad, afiliados activos al PMHI, entre el 01/01/19 y el 01/01/20 que se mantuvieron bajo seguimiento durante al menos 6 meses. Se consideró caso de DA a todo paciente que presentase diagnóstico de dicha patología según criterios de Hanifin y Rajka Hanifin.5 Se definió como DA grave la presencia de al menos uno de los siguientes: más de una consulta al mes con dermatología pediátrica y/o infantojuvenil y/o alergia por cuadro de DA; y/o utilización de los siguientes tratamientos: ciclosporina, metotrexate, psoraleno, fototerapia o meprednisona vía oral, en contexto y como tratamiento del cuadro de DA, y/o internación para el tratamiento de la dermatitis atópica.
Los registros médicos de los pacientes seleccionados al azar fueron revisados por especialistas en alergia y dermatología. Para describir las características y la prevalencia de la DA durante el periodo de estudio, para una frecuencia esperada del 6 %,6 con una hemiamplitud del 0-4 % y con una confianza de 95 %, se requirió la evaluación de 500 historias clínicas. La estimación del tamaño muestral se realizó utilizando el software Power and Precisión. Se realizó un muestreo aleatorio de pacientes que cumplieron los criterios de inclusión y se calculó la prevalencia durante el periodo descrito utilizando como denominador el número total de historias clínicas evaluadas. La prevalencia se presenta como proporción y sus intervalos de confianza, respectivamente.
El estudio fue aprobado por el Comité de Ética de nuestra institución y llevado a cabo en total acuerdo con la Declaración de Helsinki y las normas de Buenas Prácticas Clínicas Locales (ley 3301 CABA, resolución 1490).
RESULTADOS
Se incluyeron 500 pacientes al azar, de los cuales el 50 % (250) pertenecieron al sexo femenino con una media de edad de 10 años (DE 5).
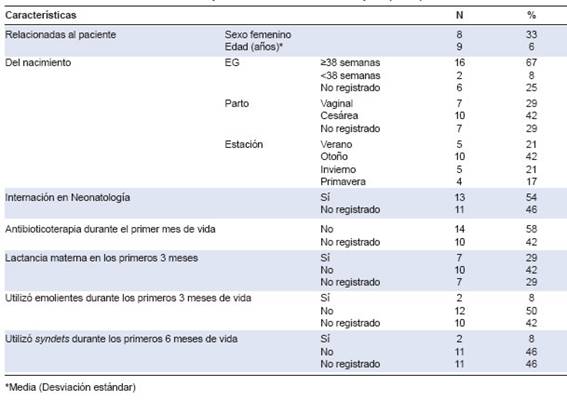
Del total de los 500 pacientes evaluados, 24 presentaron diagnóstico de DA. La prevalencia global fue del 5 % (IC95 % 3-7). Respecto al total de la población con DA, el 13 % (3) presentó enfermedad moderada-grave. En la Tabla 1se describen las características clínicas de los pacientes con DA.
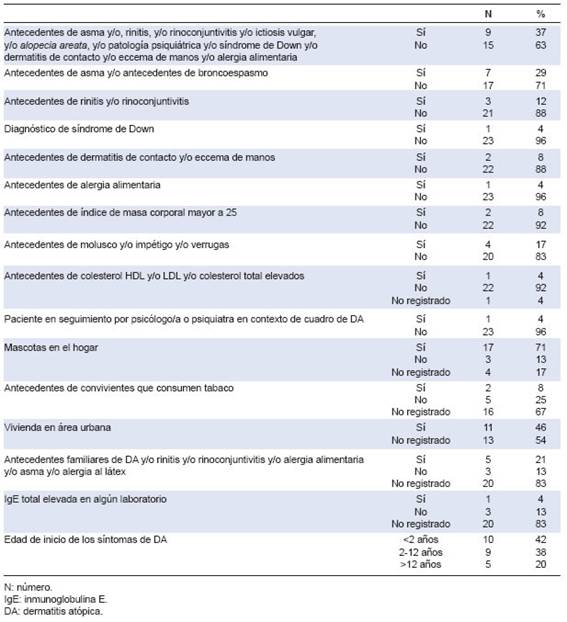
Pudimos observar que ningún paciente con DA moderada-grave recibió tratamiento sistémico (ciclosporina, metotrexate, psoraleno, meprednisona) vía oral y/o fototerapia durante al menos 2 meses, y que todos presentaron la enfermedad controlada por al menos 8 semanas sin exacerbaciones. Ninguno de los pacientes con DA presentó ictiosis vulgar, ni alopecia areata, ni hipertensión arterial. En la Tabla 2, se describen las comorbilidades asociadas de los pacientes con DA estudiados.
DISCUSIÓN
El principal hallazgo de este estudio fue que la prevalencia global de DA en niños de nuestra población fue del 5 % (IC95% 3-7). Según Silverberg et al.,7 la prevalencia global obtenida a través de encuestas en Argentina en población adolescente fue del 9,7 %. A diferencia de dicho estudio, basado en el uso de encuestas completadas por padres y adolescentes, nuestro trabajo se basó en la revisión de historias clínicas por expertos basándose en el cumplimiento de los criterios de Hanifin y Rajka para arribar al diagnóstico. Esta podría ser la causa de dicha discrepancia. Szot Mesa et al.,8 encontraron una prevalencia del 3 % (IC95% 0,3-5,5) en niños chilenos menores de 5 años, basándose en los criterios de Hanifin Rajka, lo que podría explicar dicha prevalencia al basarse en el cumplimiento de criterios específicos para arribar al diagnóstico de esta patología.
Tabla 1: Características clínicas de los pacientes con dermatitis atópica (N: 24)
La comorbilidad atópica más frecuente que observamos fue el asma en un tercio de los pacientes (29 %), coincidente con el grupo etario estudiado y a diferencia de pacientes adultos con DA, en los que la rinitis fue la comorbilidad más frecuente según Angles et al.8,9 Este resultado podría estar asociado al fenómeno de marcha atópica.10’11
Al igual que lo observado por Calov M et al.,11 13 en el hemisferio norte y a lo referido por Yokomich H et al., en Japón,11-14 los pacientes nacidos en otoño presentaron mayor prevalencia de DA. Se ha postulado que la exposición a los aeroalérgenos y a los virus estacionales durante esta época del año favorece el desarrollo de piel seca y picazón. Por otro lado, la exposición a los rayos ultravioleta durante la primavera y el verano podría mejorar la funcionalidad de la barrera cutánea,15 y así reducir el riesgo de desarrollar DA.15
Si bien el 71 % de nuestros pacientes convivían con mascotas en el hogar, según lo reportado por Zirngibl et al., existió una relación negativa entre poseer mascotas durante el primer año de vida, en particular perros, y el desarrollo de DA en el primer y segundo año de vida. Sin embargo, Pohlabeln et al., concluyeron que, en las familias con antecedentes de alergia, la exposición temprana a perros redujo la prevalencia de asma y eccema en los primeros años de vida.
Con respecto a la gravedad de la enfermedad, nuestro estudio arroja un bajo porcentaje de pacientes con dermatitis moderada y grave. Los datos publicados sobre la gravedad de la dermatitis en niños, en Estados Unidos y en Reino Unido, muestran porcentajes de dermatitis moderada y grave del 26 % y el 7 %, y del 12 % y el 6 % respectivamente. Estas diferencias probablemente estén relacionadas con las diferencias demográficas entre otras y la modalidad de la adquisición de los datos.
Un dato interesante que surge de nuestra investigación es que ningún niño con dermatitis atópica grave había recibido tratamiento sistémico o fototerapia. Creemos que esto podría deberse a la subestimación del cuadro clínico por parte del médico y la familia, la falta de controles periódicos y/o el temor a los efectos adversos de Ios tratamientos sistémicos por parte de Ios cuidadores.
Tabla 2: Comorbilidades de los pacientes con dermatitis atópica
La debilidad de esta investigación es que fue realizada en una población perteneciente a un hospital general correspondiente a una clase social media, por lo que quizás sus resultados no sean trasladables a otras poblaciones con otros contextos socioeconómicos.
Creemos que una de las fortalezas más relevantes de nuestro trabajo es que las historias clínicas de los pacientes fueron revisadas por médicos expertos en DA y los datos fueron obtenidos de historias clínicas electrónicas, que son una fuente confiable y segura, a diferencia de los trabajos que utilizaron sistemas de encuestas autoadministradas, donde la subjetividad de la información brindada por el paciente podría constituir una debilidad.
Disponer de datos epidemiológicos sobre la DA en población pediátrica permite visibilizar esta enfermedad y su impacto en la población, así como identificar las asociaciones con otras patologías.
Recibido: 9-3-2022
Aceptado: 5-7-2022