INTRODUCCIÓN
La insuficiencia cardiaca (IC) representa un problema de salud pública universal. Esto se debe a múltiples causas, entre ellas el incremento de la edad de la población, así como la mayor disponibilidad de tratamientos para las distintas enfermedades, que prolongan la supervivencia de los pacientes, con la consiguiente mayor prevalencia de enfermedades cardiovasculares, como la IC, en pacientes más añosos. 1,2,3
Afortunadamente, contamos cada vez con mayores conocimientos sobre la fisiopatología de la IC, y mejores métodos diagnósticos y esquemas terapéuticos, farmacológicos y no farmacológicos, que han hecho que esta entidad sea quizás uno de los síndromes con mayores avances en su tratamiento en los últimos años. El incremento en la sobrevida de los pacientes se asocia a un aumento exponencial en los costos en salud a nivel mundial. 4,5,6
A pesar de lo expuesto previamente, existe una tasa de eventos (reinternaciones por IC, mortalidad) que continúa siendo inaceptablemente elevada, a pesar de todos los avances logrados, especialmente en el período pos alta hospitalaria inmediato (fase vulnerable de la IC). Prueba de esto, son los diferentes registros a nivel mundial, que han demostrado malos resultados en este aspecto a pesar de las mejoras (15% y 35% de reinternación a los 30 y 60 días posteriores al alta, respectivamente). 7,8
Las diferentes sociedades científicas sugieren la utilización de inhibidores de la enzima convertidora (IECA), o antagonistas de los receptores de angiotensina II (ARA II) o inhibidores duales de la neprilisina y los receptores de angiotensina (ARNI), betabloqueantes y antialdosterónicos, en todos los pacientes con IC con fracción de eyección ventricular izquierda (FEVI) reducida (ICFER), que no tengan contraindicaciones para su uso, dado que han demostrado reducir eventos de morbimortalidad en este grupo de pacientes. 9,10 A pesar de estas recomendaciones, la utilización de medicación específica en los diversos registros es relativamente baja y una gran proporción de los pacientes (cerca del 70%) se encuentra con dosis variables de diuréticos en fase ambulatoria, en ausencia de medicación modificadora de la mortalidad. 11,12,13
Teniendo en cuenta esta información, de gran relevancia en el pronóstico de nuestros pacientes, es esencial conocer el porcentaje de prescripción y dosis de drogas específicas al alta. En este contexto, nos propusimos analizar estos datos en la población del Registro Argentino de Insuficiencia Cardiaca, ARGEN-IC.
MATERIAL Y MÉTODOS
Registro prospectivo, multicéntrico, nacional, descriptivo, que incluyó a 50 centros de salud, entre agosto 2018 y marzo 2019, que participaron en forma voluntaria del relevamiento, generado desde el Área de Investigación y el Consejo de Insuficiencia Cardíaca e Hipertensión Pulmonar y aprobado por el comité de Ética de la SAC.14
Se incluyeron los pacientes con diagnóstico confirmado de IC aguda (ICA), mayores de 18 años y que accedieron a la firma del consentimiento informado. Ingresaron al presente análisis, aquellos pacientes que contaron con medición de la FEVI, previa al ingreso o durante la internación. Se excluyeron aquellos con infarto agudo de miocardio con elevación del segmento ST, sepsis como motivo de ingreso y condiciones psíquicas o físicas que limitaran el seguimiento. Se registraron variables asociadas con datos demográficos, clínicos, métodos diagnósticos, intervenciones terapéuticas, evolución hospitalaria, parámetros al alta y eventos durante el seguimiento.
La forma de presentación, etiologías, factores desencadenantes y evolución hospitalaria fueron definidos por los investigadores según recomendaciones internacionales. Se consideró ICFER a aquella con FEVI ≤40%. Dentro de este subgrupo se realizó el presente análisis para valorar, entre otros aspectos, las variables hemodinámicas y el tratamiento médico al alta hospitalaria.
Los datos se recolectaron en cuestionario cerrado (base electrónica Survey Monkey) y la información fue monitoreada por un comité de eventos y datos. Los eventos de interés fueron definidos según guías y recomendaciones. Se analizó la información acerca de las comorbilidades, el tratamiento médico pre y pos alta y el control de las variables clínicas, entre ellas la frecuencia cardiaca (FC) y tensión arterial sistólica (TAS) al egreso hospitalario. Se definió TAS mal controlada al egreso, si era >130 mmHg; y FC elevada, si era >70 latidos por minuto (lpm). También se valoró la presencia de comorbilidades o contraindicaciones absolutas o relativas que pudieran reducir la indicación de medicación específica para ICFER.
Monitoreo de Datos
Los datos del registro fueron verificados por personal especialmente entrenado con los documentos de origen en el 20% de los pacientes incluidos.
Análisis estadístico
Las variables cualitativas se presentan como porcentajes. Las variables cuantitativas se expresa n como media y desviación estándar o mediana y rango intercuartilo (RIC), según la distribución normal o anormal. Los test de hipótesis empleados fueron chi cuadrado, test de t, test de Wilcoxon o Mann Whitney según tipo de variable y distribución. La significancia estadística se definió con un valor de p <0,05 y se utilizó el programa STATA 14.
RESULTADOS
Ingresaron al registro 910 pacientes y se incluyeron en el análisis 871 con valores conocidos de FEVI, correspondientes a 18 provincias y 50 centros médicos, 78% de la Ciudad Autónoma de Buenos Aires (CABA). En relación con la cobertura médica, el 38% de los pacientes tenía prepaga. La FEVI promedio fue de 41% (DE 15,4) y con una prevalencia de FEVI deteriorada de 53,3% (n = 464), e intermedia o preservada de 46,7% (n = 407). Dentro del subgrupo con ICFER, la edad media fue de 68,1 (DE 14,2) años y el 72,4% era de sexo masculino. Hubo diferencia con los pacientes con FEVI >40%, que presentaron una edad promedio de 76,4 (DE 13,1) años y un 45,9% de sexo masculino (p para ambas variables <0,001). Contaban con vacunación para influenza el 32,3% y antineumocócica el 24,1%, cifras similares a las del grupo con FEVI >40%. La mediana de estadía hospitalaria fue de 8 días (5-12) y la mortalidad durante la internación 7,32%, sin diferencias significativas con respecto al grupo con mayor FEVI (Tabla 1).
Tabla 1 Características basales, días de internación y mortalidad intrahospitalaria
| FEVI >40 (%) | FEVI ≤ 40 (%) | Valor de p | ||
|---|---|---|---|---|
| n = 407 | n = 464 | |||
| Edad, años (± DE) | 76,4 (±13,1) | 68,1 (±14,4) | <0,001 | |
| Varones, % | 45,9 | 72,4 | <0,001 | |
| Estadía hospitalaria, días (RIC) | 7 (5-12) | 8 (5-12) | 0,56 | |
| Mortalidad internación, % | 7,4 | 7,3 | 0,98 | |
| Vacunación previa, % | ||||
| Antigripal | 36,3 | 32,3 | 0,21 | |
| Antineumocóccica | 28,0 | 24,1 | 0,19 | |
FEVI: fracción de eyección ventricular izquierda, DE: desviación estándar, RIC: rango intercuartilo
La Tabla 2 expone las comorbilidades asociadas, donde se destaca una mayor prevalencia de diabetes (33,1%), infarto agudo de miocardio previo (21,5%) y dislipidemia (41,1%) que en los pacientes con >40%. La presencia de fibrilación auricular (25,4%) e hipertensión arterial (HTA; 68,8%) fue menor en el grupo con FEVI reducida. Se observó una prevalencia de etiología chagásica del 2,5%.
Tabla 2 Factores de riesgo y comorbilidades asociadas
| Características Clínicas | FEVI ≤40 (%) | FEVI ≤40 (%) | Valor de p |
|---|---|---|---|
| n = 407 | n = 464 | ||
| Hipertensión arterial | 80,8 | 68,8 | 0,003 |
| Dislipidemia | 33,1 | 41,1 | 0,015 |
| Tabaquismo | 26,7 | 34,1 | 0,02 |
| Diabetes | 29,2 | 33,1 | 0,2 |
| Fibrilación auricular crónica | 36,8 | 25,4 | <0,001 |
| IAM previo | 12,7 | 21,5 | <0,001 |
| Chagásicos | 0,7 | 2,5 | 0,036 |
| IRC | 17,9 | 18,3 | 0,88 |
| Obesidad | 9,8 | 9,3 | 0,77 |
| EPOC | 15,9 | 12,9 | 0,20 |
FEVI: fracción de eyección ventricular izquierda, IAM: infarto agudo de miocardio, IRC: insuficiencia renal crónica, EPOC: enfermedad pulmonar obstructiva crónica
Se observó la presencia de insuficiencia renal crónica (IRC) en 18,3%, obesidad en 9,3% y enfermedad pulmonar obstructiva crónica (EPOC) en 12,9%, sin diferencias significativas en relación con el grupo con FEVI > 40% (Tabla 2).
La tabla 3 muestra la utilización de drogas orales recomendadas en pacientes con FEVI reducida, tanto al ingreso como al alta. Al ingreso, 63,1% recibían betabloqueantes, 59,1% IECA, ARA II o ARNI y 35,1% antialdosterónicos. Al egreso hospitalario, los pacientes recibieron prescripción de betabloqueantes en un 77,5%, 44,2% IECA, 16,6% ARA II, 10,1% ARNI y 56,3% de antagonistas del receptor de aldosterona. Estos datos muestran un incremento significativo la prescripción de estas drogas, respecto del periodo previo. La tabla 4 describe la dosis diaria de las medicaciones recomendadas con las que los pacientes egresaron de la internación. Adicionalmente, el 71,3% egresó con indicación de furosemida, con una dosis promedio de 59,5 mg/día.
Tabla 3 Prescripción al ingreso y al alta de drogas específicas
| Previo a la internación | Al egreso hospitalario | Valor de p | |
|---|---|---|---|
| Betabloqueantes, % | 63,1 | 77,5 | <0,001 |
| IECA / ARA II / ARNI, % | 59,5 | 70,9 | <0,001 |
| Antialdosterónicos, % | 35,1 | 56,3 | <0,001 |
| Furosemida, % | 48,5 | 71,3 | <0,001 |
IECA: inhibidores de la enzima convertidora
ARA II antagonistas de los receptores de angiotensina II
ARNI: inhibidores duales de la neprilisina y los receptores de angiotensina
Tabla 4 Dosis al alta de la medicación prescrita (los valores son expresados como mediana y rango intercuartilo)
| Dosis (mg/día) | % de pacientes con dosis objetivo | ||
|---|---|---|---|
| Betabloqueantes | |||
| Carvedilol | 12,5 (6,25-25) | 8,2 | |
| Bisoprolol | 5 (2,5-5) | 18,1 | |
| Nevibolol | 5 (3,125-5) | 8,3 | |
| Metoprolol | 50 | 0 | |
| IECA / ARA II / ARNI | |||
| Enalapril | 10 (5-10) | 16,4 | |
| Losartán | 50 (50-100) | 0 | |
| Valsartán | 160 (80-160) | 8 | |
| Candesartán | 12 (8-32)c | 0 | |
| Sacubitril Valsartán | 100 (50-100) | 4,4 | |
| Antialdosterónicos | |||
| Espironolactona | 25 (25-25) | 15,2 | |
| Eplerenona | 25 (25-25) | 19,6 | |
| Furosemida | 40 (40-80) | ||
IECA: inhibidores de la enzima convertidora
ARA II antagonistas de los receptores de angiotensina II
ARNI: inhibidores duales de la neprilisina y los receptores de angiotensina
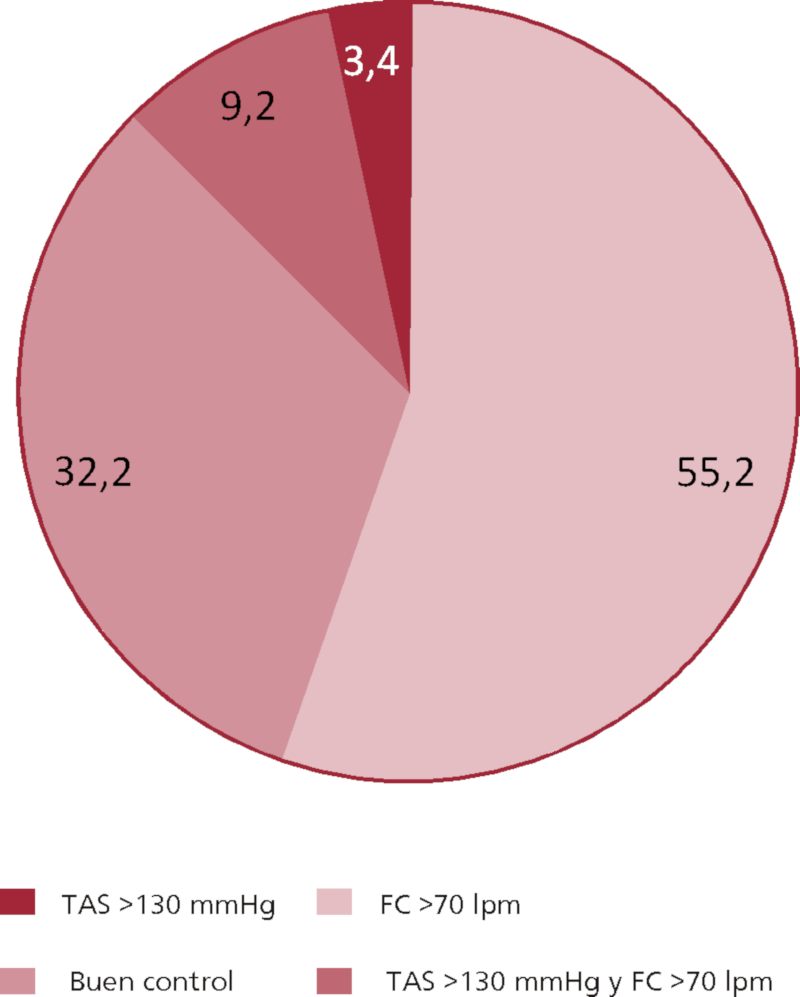
Teniendo en cuenta los parámetros al egreso hospitalario, como la presión arterial y la frecuencia cardiaca, analizamos las proporciones de pacientes con y sin control adecuado de estas variables. Observamos que al alta el 12,6% egresó con la TAS mal controlada y el 64,4% con FC elevada. En suma, se evidenció que el 67,8% no controlaba alguna de estas 2 variables al ser dados de alta. (Figura 1)
Finalmente, con respecto al análisis de las potenciales causas por las cuales los médicos tratantes pudieron no haber prescripto drogas con alto nivel de recomendación, consideramos un 12,6% de prevalencia de enfermedad pulmonar obstructiva crónica (EPOC), 8,9% con creatinina sérica mayor de 2,5 mg/dL y 12,5% con un índice de filtrado glomerular menor de 30 mL/min. Finalmente, la prevalencia de hiperkalemia (definida como potasemia mayor de 5,5 mEq/L) fue del 0,44%.
DISCUSIÓN
El registro ARGEN-IC analizó 871 p con datos completos, lo que representa un mayor reclutamiento que otros registros SAC de IC aguda. 8,9 La inclusión de pacientes fue predominantemente en CABA (78%), y con predominio de cobertura prepaga (38%), lo cual puede no ser estrictamente representativo de la población argentina, y representar un sesgo de inclusión importante, ya que fueron incorporados pacientes internados en centros especializados en el manejo de IC, que decidieron participar en forma voluntaria de este registro.
Observamos una población con FEVI reducida heterogénea, relativamente joven para esta patología (68,1 años) y con predominio del sexo masculino (72.4%), lo cual genera una importante representatividad en el análisis y es concordante con otras cohortes. Adicionalmente, constituye una población de menor edad y mayor prevalencia de varones que el subgrupo con FEVI >40%, también observable en otros registros. 15,16 En nuestra población los pacientes con FEVI deteriorada tuvieron similar mortalidad y tiempo de estadía hospitalaria que la población general. Por lo tanto, la FEVI no representó una variable que impactara en la morbimortalidad intrahospitalaria.
En relación al tratamiento médico previo a la internación, encontramos que un porcentaje no menor de pacientes recibía IECA, ARA II o ARNI, betabloqueantes y antialdosterónicos y la internación resultó una oportunidad para iniciar tratamiento específico. Sin embargo, si bien se observó un incremento significativo en la prescripción, podemos afirmar que el porcentaje de pacientes con fármacos específicos resultó insuficiente al alta. En consecuencia, el 22,5% egresó sin betabloqueantes, el 29,1% sin IECA, ARA II o ARNI y el 43,7% sin antialdosterónicos. (Tabla 3). Adicionalmente, cabe remarcar la prescripción subóptima de dosis de todas las drogas. Recordemos que las diferentes guías recomiendan dosis objetivo más elevadas de todas las drogas para estos pacientes (enalapril 20-40 mg/día, losartán 150 mg/día, valsartán 320 mg/día, candesartán 32 mg/día, bisoprolol 10 mg/día, carvedilol 50 mg/día, metoprolol 200 mg/ día, nebivolol 10 mg/día, valsartán/sacubitril 400 mg/ día y espironolactona o eplerenona 50 mg/día). 9,10 Lamentablemente, los datos del ARGEN-IC coinciden con los diferentes registros de todo el mundo, independientemente de las características socioculturales de cada país. En este sentido, el registro de la Sociedad Europea de Cardiología de internaciones por ICA de 2013 demostró que la internación también sirvió para incrementar la prescripción de drogas específicas, aunque con un porcentaje al alta similar al descripto por nuestro grupo, con 77% de IECA o ARA II, 71,8% de betabloqueantes y 55,3% de antialdosterónicos y con 70- 80% de los pacientes con indicación al alta de dosis subóptimas de estas moléculas. 17 Esto es particularmente relevante, dado que el registro estadounidense OPTIMIZE-HF demostró que la ausencia de prescripción al egreso de IECA / ARA II y betabloqueantes constituye un predictor independiente de riesgo de muerte durante el seguimiento pos alta. 18 Cabe destacar, que la tendencia mundial nos muestra que la prescripción en forma ambulatoria luego del alta, suele incrementarse con el tiempo de seguimiento, como los mostraron el registro español 2015 y el CHECK-HF en 2019, con prescripción de IECA/ ARA II y betabloqueantes que supera el 80%. 19,20 En conclusión, teniendo en cuenta que la adherencia a las recomendaciones tendrá un impacto favorable en término de eventos para nuestros pacientes, 21,22 y que si bien la prescripción suele incrementarse durante el seguimiento, debemos aprovechar el alta hospitalaria para lograr la mayor adherencia posible a la terapia específica.
En la mayoría de los registros de IC participan médicos de diferentes especialidades, como los muestra el subanálisis del Registro ADHERE.23 Sin embargo, los centros participantes del ARGEN-IC correspondieron en su mayoría, a servicios de cardiología con experiencia en el manejo de la ICA. Esta situación puede ser preocupante, ya que pone en duda el conocimiento médico acerca de la magnitud del beneficio de estas drogas en términos de sobrevida, o expone la incapacidad de la comunidad médica en el manejo de los efectos adversos de las mismas. Más aún, podemos asumir que esta situación no resulta justificada por la presencia de contraindicaciones o precauciones, dado que su prevalencia fue muy baja (12.6% de EPOC, 12,5% de disfunción renal y 0,4% de hiperkalemia), incluso más baja que en otros registros de IC.
Si bien la internación no modificó la dosis promedio de furosemida por día (dosis promedio al ingreso 58,6 mg/día, y al alta 59.5 mg/día), el porcentaje de pacientes medicados fue significativamente mayor al alta que al ingreso y esta prescripción impresiona ser elevada (48,5 al ingreso vs 71,3% al alta). Cabe remarcar que la utilización de diuréticos de asa se asoció en estudios previos con peores resultados en IC, si bien es probable que su uso resulte un marcador de mayor gravedad de enfermedad. 24 En este sentido, existe una asociación entre la dosis y el mayor riesgo de hospitalizaciones, muerte por empeoramiento de IC, mortalidad por todas las causas o muerte súbita. En consecuencia, consideramos un aspecto negativo que más de dos tercios de los pacientes egresen con diuréticos en altas dosis y encontremos porcentajes y dosis tan bajos de la medicación específica, modificadora de la mortalidad. Este es un punto relevante a tener en cuenta, ya que muchos expertos sugieren intentar la reducción de diuréticos de asa, a fin de lograr una mejor titulación de medicación específica. En este sentido, existe evidencia que muestra que los pacientes del estudio PARADIGMHF, que se beneficiaron del tratamiento con sacubitril valsartán recibieron dosis menores de diuréticos de asa respecto al grupo enalapril. Estos resultados sugieren la importancia de ajuste de dosis de diuréticos previo al inicio de tratamiento modificador de enfermedad, más precisamente los ANRI. 25,26
Un argumento en contra de la utilización generalizada de medicación específica puede estar relacionado con el costo. En este sentido, queremos ser enfáticos en que todas las intervenciones en demostraron reducir las internaciones en IC, han demostrado ser costo efectivas, por lo que no deberían limitar la prescripción por parte del cardiólogo, siempre que exista la indicación de las mismas. 5,6
Limitaciones
Si bien el ARGEN-IC constituye el registro argentino en IC aguda con mayor número de pacientes incluidos, la representatividad de la muestra puede verse afectada por haberse incorporado centros con especialización en insuficiencia cardiaca y por el alto reclutamiento de centros de CABA. Por otro lado, en aquellos pacientes que no recibieron medicación específica, no se registró la causa de no prescripción de dicha medicación, así como las causas para no haber llegado a la dosis objetivo (contraindicaciones, efectos adversos o medicación todavía en titulación).
CONCLUSIONES
El registro ARGEN IC expone una población heterogénea, de elevada edad y presencia de comorbilidades. En el subgrupo de pacientes con FEVI deteriorada, observamos una prescripción subóptima de la medicación que impacta sobre la morbimortalidad. Incluso aquellos pacientes en quienes estos fármacos fueron indicados, su dosis fue subóptima, a pesar de no tener contraindicaciones o justificaciones claras para no implementar recomendaciones con alto nivel de evidencia. Estos hallazgos remarcan la necesidad de analizar las causas e implementar estrategias educativas para de esta manera cambiar el curso de la enfermedad.