INTRODUCCIÓN
A pesar de los importantes avances terapéuticos, la insuficiencia cardíaca (IC) continúa siendo un importante problema sanitario. 1,2 La IC se asocia a frecuentes hospitalizaciones, elevadas tasas de morbilidad y mortalidad y elevados costos sanitarios. 3 Además, dado el envejecimiento de la población y la supervivencia prolongada de los pacientes con enfermedad cardiovascular, se espera que aumente la prevalencia y la carga para el sistema de salud. 4
Por tanto, el diagnóstico y tratamiento eficaz basado en recomendaciones de guías de práctica clínica de los pacientes con IC es fundamental 5,6,7,8; sin embargo, el traslado a la práctica clínica es subóptimo y muchos pacientes con IC no reciben tratamientos y / o dosis adecuadas. 10,11,12
En la Argentina la información disponible en la literatura sobre las actitudes y opinión médica respecto a práctica diagnósticas y terapéuticas utilizadas en la IC crónica y descompensada, provienen de la encuesta nacional DIME-IC del año 2005, donde se encontró una amplia disparidad entre la mayoría de las estrategias diagnósticas, evaluativas y terapéuticas empleadas. 13
Por lo tanto, con esta iniciativa buscamos obtener información actualizada sobre las actitudes, el conocimiento y las formas de atención con respecto al diagnóstico y manejo contemporáneo de la IC entre médicos de Argentina de segundo y tercer nivel asistencial.
MATERIAL Y MÉTODOS
Diseño del estudio y población
Estudio transversal. Se incluyeron médicos representantes de 22 centros públicos y privados del segundo y tercer nivel asistencial de Argentina que participaron de forma voluntaria de un programa educativo integral de atención al paciente con IC llevado a cabo entre los meses de marzo y julio de 2021. La intervención educativa tuvo como objetivo optimizar el diagnóstico y tratamiento de los pacientes con IC en el escenario ambulatorio y hospitalario. Se basó en un programa de entrenamiento en clínicas de insuficiencia cardíaca, con una carga horaria total de 30 horas y examen final.
Desarrollo de la encuesta
Se realizó una encuesta basal en el mes de marzo de 2021. El cuestionario en línea se creó, distribuyó y administró mediante Google Forms. (Mountain View, CA). El enlace del cuestionario se envió a través de correos electrónicos. Al recibir y hacer clic en el enlace, los participantes se dirigieron automáticamente a la información sobre el estudio y al consentimiento informado.
Se recopiló información demográfica, antecedentes educativos de los participantes, así como información relacionada al sitio donde realizan su mayor rol asistencial y las características de los pacientes atendidos. Además, se evaluaron áreas claves de las actitudes y la práctica clínica general y específica para el manejo de la IC según las guías de práctica clínica nacionales e internacionales.
La encuesta fue auto administrada, en formato online, y se utilizó una variedad de formatos de preguntas para medir la confianza, los patrones de práctica clínica y las actitudes / percepciones relacionadas con el diagnóstico, el tratamiento, el seguimiento, el manejo a largo plazo y la atención multidisciplinaria de los pacientes con IC en ambulatorio y hospitalizados. Las 55 preguntas de la encuesta se desarrollaron a partir de una revisión de la literatura y recomendaciones de guías de práctica clínica 5,6,7,8,14, y de la opinión de expertos (Apéndice suplementario). Se valoró la confianza auto reportada en el conocimiento y las decisiones de práctica a partir de una escala de 5 puntos: 1 (nada seguro), 2 a 4 (confianza media) y 5 (muy confiado).
Análisis estadístico
Las variables continuas se expresaron como media y desviación estándar o mediana y rango intercuartilo (RIC), según su distribución. Las variables categóricas se expresaron como números y porcentajes. Los datos generados por preguntas de opción múltiple se analizaron utilizando estadística descriptiva. Se utilizó el software estadístico IBM® SPSS® Statistics, Versión 25.0 (Armonk, NY: IBM Corp.).
Consideraciones éticas
Los autores desarrollaron el informe sin la participación del patrocinador del programa educativo (laboratorio AstraZeneca). No se obtuvo la aprobación de la junta de investigación de ética institucional o central porque nuestro estudio estaba destinado a examinar las percepciones y el conocimiento de los médicos en lugar de recopilar información de los pacientes. Los profesionales no recibieron honorarios para responder la encuesta y la misma fue completamente anónima.
RESULTADOS
Características de los médicos y centros asistenciales
De los 50 médicos participantes de la intervención educativa, el 100% respondió a las solicitudes y completó la encuesta. La intervención se basó en un programa de entrenamiento en clínicas de insuficiencia cardíaca, con una carga horaria total de 30 horas y examen final.
El 24% de los encuestados trabajaba en la Ciudad de Buenos Aires, 21% Córdoba, 12% Corrientes, 10% Buenos Aires, 7% Chaco y Misiones, 5% La Pampa, Neuquén y Santa Fe, y el 4% restante en Mendoza y Tucumán.
La edad media fue de 41± 8 años, con una mediana de tiempo desde la finalización de los estudios de medicina de 13 años (RIC 7-20).
El 86% eran cardiólogos, el 12% médicos especialistas en medicina interna/general y el 2% endocrinólogos. El trabajo asistencial se desarrollaba en un centro polivalente en el 92% de los casos. El 34% de los profesionales se desempeñaba en un centro privado o con cobertura social, un 14% en el sector público y el 52% restante en ambos. El 100% de los profesionales refirió que basaba sus conductas diagnósticas y terapéuticas en guías de práctica clínica.
La mediana de camas totales del centro donde mayormente trabajaban era de 65 (RIC 16-150), con 12 (RIC 8-25) camas destinadas a pacientes cardiológicos.
Los médicos consultados atendían 8 pacientes (RIC 4-10) con IC por semana en forma ambulatoria, y el 74% que atiende pacientes hospitalizados por IC aguda, una mediana de 4 (RIC 2-6).
En cuanto a los servicios de IC y disponibilidad de recursos, el 80% contaba en su centro con unidades de cuidados críticos, y el 28% con unidades de IC. A su vez, el 59% tenía consultorio específico de IC, 18% servicios de cuidados paliativos y el 12% hospital de día.
Las especialidades disponibles para interconsultas en los centros fueron múltiples: neumonología (98%), diabetología (98%), nefrología (94%), neurología (92%) y hematología (88%).
En relación con los estudios diagnósticos disponibles, más del 90% de los centros de los médicos consultados contaban con electrocardiograma (ECG), ecocardiograma, balanza, ECG Holter, laboratorio con troponina (Figura 1), y el 60-70% disponía de péptidos natriuréticos y cateterismo derecho e izquierdo.
Al consultar sobre las opciones terapéuticas disponibles, más del 70% de los centros contaba con terapias de sustitución renal, hierro endovenoso, implantar cardiodesfibriladores (CDI) o resincronizadores cardíacos (TRC), y angioplastia coronaria. Solo el 10% contaba con capacidad de realizar trasplantes cardíacos y el 15% con dispositivos de asistencia ventricular (Figura 1, material suplementario).
Características de los pacientes con insuficiencia cardíaca atendidos
Respecto de los pacientes con IC atendidos, el 40% (RIC 30-60) tenía entre 50-70 años, y el 43% (RIC 25-60) más de 70 años.
Las comorbilidades como anemia, ferropenia y diabetes fueron frecuentes. Predominó la fracción de eyección ventricular izquierda (FEVI) <40%, con etiología isquémico-necrótica, seguida de cardiopatía hipertensiva (Tabla 1).
Tabla 1 Características basales de la población con insuficiencia cardíaca atendida por los médicos encuestados
| Mediana (RIC) | ||
|---|---|---|
| Comorbilidades | ||
| Anemia | 30% (15-50) | |
| Ferropenia | 20% (10-40) | |
| Diabetes | 60% (30-80) | |
| Hiperkalemia | 10% (5-20) | |
| Insuficiencia renal crónica con clearence de creatinina menor a 60 mL/min/m2 ó creatinina mayor a 1,5 mg/dL: | 30% (20-50) | |
| Fracción de eyección del VI <40% | 60% (45-75) | |
| Etiología | ||
| Isquémico necrótica | 50% (40-60) | |
| Hipertensiva | 20% (10-35) | |
| Valvular | 10% (5-20) | |
| Idiopática | 5% (5-15) | |
| No filiada | 5% (1-10) | |
| Chagásica | 4% (1-10) | |
| Otra | 6% (2-10) | |
Los pacientes atendidos presentaban como cobertura médica en el 40% una obra social nacional (RIC 20-50), en el 20% (RIC 5-40) obra social provincial y en el 10% (0-20%) prepaga.
Diagnóstico
Se consultó a los médicos acerca de los signos y síntomas que consideran para el diagnóstico de IC en la práctica clínica rutinaria. Los más jerarquizados fueron la disnea paroxística nocturna (98%), la ortopnea y la presencia de rales (ambos 96%), y la presencia de soplos cardíacos (42%) y las palpitaciones (28%) los menos tenidos en cuenta.
Las prácticas diagnósticas consideradas más relevantes fueron la determinación de la FEVI y la función renal, seguidas por la determinación de la clase funcional y la etiología de la cardiopatía. Solo el 46% consideró relevante la determinación de anemia o ferropenia (Figura 2).
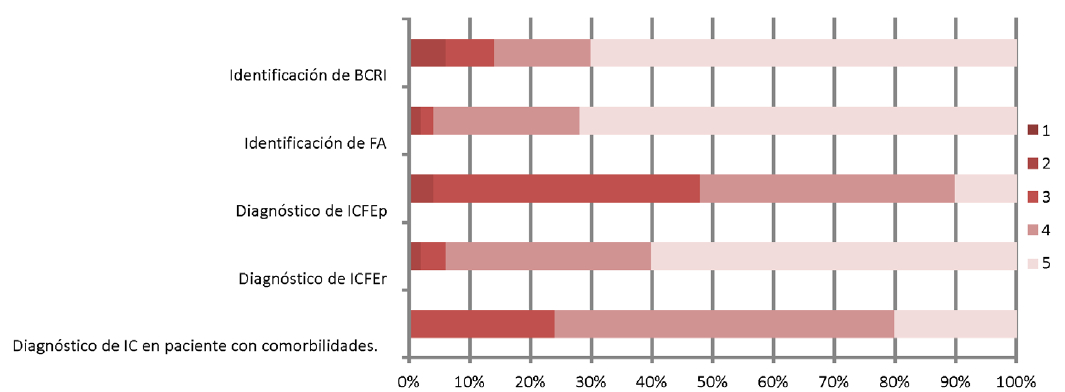
El 44% de los médicos refirieron sentirse muy inseguros con el diagnóstico de IC con fracción de eyección preservada (ICFEP) y el 24% se sintió muy inseguro en el diagnóstico de IC en el paciente con comorbilidades (Figura 3).
En relación a las hospitalizaciones, el 82% creyó muy importante el hallazgo del factor descompensante.
Tratamiento
Al consultar qué drogas privilegian al momento de iniciar el tratamiento en el ámbito ambulatorio de pacientes con IC con FEVI reducida, ICFER, el 88% eligió betabloqueantes (BB), el 78% los inhibidores de la enzima convertidora (IECA) y los antagonistas de la angiotensina II (ARA II), el 72% los inhibidores duales de la neprilisina y la angiotensina II (ARNI), el 48% los antagonistas de los receptores mineralocorticoides (ARM) y el 34% los inhibidores del cotrasportador sodio glucosa 2 (iSGLT-2).
En relación a las combinaciones de drogas que privilegian en el inicio del tratamiento, el 24% de los médicos refirió comenzar con una terapia cuádruple (BB; iSGLT2; ARM y IECA/BRA/ARNI), el 32% terapia triple, el 30% doble y el 14% solo una terapia. La combinación más frecuentemente utilizada fue el esquema clásico compuesto por un IECA/ARA II, un BB y un ARM.
La mediana de tiempo que transcurre hasta alcanzar tratamiento con al menos el 50% de la dosis recomendada de cada droga en un paciente con ICFER con cuádruple terapia es de 4 semanas (RIC 2-8), y para la dosis objetivo la mediana es de 8 semanas (4-12). El 50% de los encuestados refiere que no llega a alcanzar la cuádruple terapia.
El 50% de los médicos refirió confianza para identificar pacientes con indicación de rehabilitación cardiovascular, sin embargo, solo el 20% se sintió confiado al indicar trasplante cardíaco. (Figura 4)

Fig. 4 Seguridad y confianza en relación a la identificación de pacientes con IC que se beneficien de distintos tratamientos
Entre los pacientes hospitalizados, respecto del ajuste del tratamiento farmacológico previo al alta, el 84% titula la medicación y el 16% prefiere realizar modificaciones por ambulatorio. Se indagó sobre la importancia sobre la administración de solución salina hipertónica y hierro endovenoso en el paciente hospitalizado por IC. Solo el 12% y 6% de los médicos encuestados consideró fundamental la administración de hierro y solución salina hipertónica respectivamente.
En relación a los signos o métodos para evaluar el estado de congestión de un paciente hospitalizado por IC para definir el alta hospitalaria, el 100% indicó el examen físico, el 82% el descenso de peso y la clase funcional, el 62% el ecocardiograma, y el 42% utiliza biomarcadores o ecografía pulmonar.
Seguimiento
Los encuestados consideraron tener una mediana de tiempo desde el inicio del tratamiento ambulatorio hasta el próximo control de 14 días (RIC 7-15). El 18% de los encuestados refirió tener la segunda consulta dentro de la semana, el 64% a los 7-15 días y el 18% restante luego de los 15 días. Una vez iniciado el tratamiento para la IC, la mediana de tiempo de laboratorio control se consideró de 15 días (RIC 7-30). El 68% de los encuestados indicaba el laboratorio luego de las 2 semanas.
En relación al tiempo de ecocardiograma control una vez iniciada la terapia, la mediana fue de 3 meses (RIC 1-6). El 66% considera fundamental la consulta con otros especialistas.
Con respecto al alta hospitalaria el 74% no disponía de un check list al alta. La mayoría de los profesionales (86%) coincidió en que es sumamente importante la entrega de indicaciones generales escritas al momento del alta hospitalaria. En cuanto al control post alta, el 50% de los encuestados refiere citar al paciente a los 7 días, y el 34% entre los 10 y 30 días.
DISCUSIÓN
A partir de este estudio pudimos evaluar las actitudes, conocimiento, confianza y formas de atención relacionadas al diagnóstico, tratamiento y seguimiento de pacientes con IC en el escenario ambulatorio y hospitalario entre médicos, mayoritariamente cardiólogos, de 22 centros en Argentina de mediana complejidad.
A pesar de la amplia disponibilidad de guías de IC basadas en la evidencia, y que el 100% de los encuestados reportaron su uso para basar sus conductas diagnósticas y terapéuticas, se hallaron ciertas brechas entre las recomendaciones de las guías y la práctica del mundo real. Estas diferencias fueron evidentes tanto en el ámbito ambulatorio como hospitalario.
Hemos encontrado ciertos hallazgos que consideramos relevantes remarcar.
En primer lugar, en cuanto a los servicios de las instituciones consideradas, existió baja tasa de unidades de IC, con una gran ausencia de servicios de cuidados paliativos. La IC es una enfermedad crónica y evolutiva, que afecta la calidad y cantidad de vida de las personas. 15,16
La creación de sistemas de atención especializada, como unidades de IC, ha permitido mejorar la atención de estos pacientes, como se ha plasmado en diversos metaanálisis 17,18,19. Por ello, ya han sido incluidos hace más de 1 década como recomendación en las Guías del tratamiento de la IC crónica de la Sociedad Europea de Cardiología 20: clase I, nivel de evidencia A para disminuir los ingresos hospitalarios, y clase IIa, nivel de evidencia B para reducir la mortalidad.
Las mismas no requieren de gran complejidad y podrían ser instauradas en centros de mediana y baja complejidad. Los cuidados paliativos mejoran de forma notable la calidad de vida de los pacientes con insuficiencia cardiaca y de sus familias, por lo que se deben considerar desde el mismo momento del diagnóstico y no solo en las fases finales de la enfermedad, informando al paciente de forma activa y promoviendo su implicación en la toma de decisiones.
En segundo lugar, en cuanto al diagnóstico de la enfermedad, notamos que la mayoría de los profesionales se siente confiado en el diagnóstico de ICFER pero no así con la ICFEP ni con el reconocimiento de comorbilidades. Dentro de las mismas, la que genera según lo relevado mayor dificultad es la anemia, tanto en su diagnóstico, su clasificación, tratamiento y diagnóstico. La anemia asociada con la IC es un hecho conocido, pero poco considerado en la práctica clínica, siendo en algunos casos causa, pero en la gran mayoría consecuencia de la patología. En la Euro Heart Failure Survey, la estimación de la prevalencia de anemia se incrementaba a 33% con el punto de corte en 12 g/dl de hemoglobina. La anemia afecta significativa la morbimortalidad de los pacientes con IC, por lo que su reconocimiento y tratamiento es imprescindible para estos pacientes. 21
En tercer lugar, notamos gran disparidad en cuanto a las indicaciones al alta y el seguimiento estricto post alta de una hospitalización.
Tras su primera hospitalización el paciente entra en un periodo de vulnerabilidad, con un elevado riesgo de reingreso, y posteriormente en una meseta de falsa estabilidad, que terminará en un periodo final de la enfermedad, en el que el fallecimiento muchas veces va precedido de hospitalizaciones recurrentes. 22,23,24 Para abordar esta vulnerabilidad, resulta fundamental actuar sobre la transición del paciente antes y después del alta, integrando medidas organizativas y la mejora del tratamiento capaz de modificar la enfermedad. Pensamos que estandarizar medidas recomendadas al egreso, controles sistemáticos post alta y guías de seguimiento pueden ayudar a los centros mapeados a contrarrestar esta dificultad. Acercar a los centros protocolos estandarizados, como por ejemplo un check list al alta, resulta una medida sencilla, que puede tener mucho impacto para mejorar la evolución del paciente en este período de vulnerabilidad.
Otro déficit encontrado fue el momento adecuado en derivar a un paciente a un centro de mayor complejidad para evaluación para un potencial trasplante. Generaremos como parte del programa educativo hojas de ruta sencillas, que ayuden a combatir los déficits encontrados, facilitando el diagnóstico, el seguimiento, el manejo de comorbilidades y los criterios de diagnóstico.
Existen múltiples limitaciones que deben mencionarse en el presente estudio. En primer lugar, el diseño fue una encuesta observacional que incluyó a médicos mayoritariamente cardiólogos con amplia experiencia, con un rango desde finalización de estudios de 7 a 20 años. En segundo lugar, si bien los profesionales encuestados representan más de 20 centros del país, formar parte de un programa de formación y capacitación lo cual puede significar un sesgo de médicos con mayor motivación en la participación de este tipo de actividades académicas. La interpretación de las preguntas de la encuesta se dejó a criterio de los médicos que respondieron.
En resumen, nuestro estudio destaca una necesidad importante de mejorar la educación y confianza entre los médicos con respecto al diagnóstico clínico, la investigación y el tratamiento de la IC en el ámbito ambulatorio y hospitalario. Es importante destacar que se requiere educación médica continua sobre IC, con un enfoque clínico en el diagnóstico adecuado y el uso de pruebas diagnósticas para la confirmación, junto con la traducción de conocimientos de las guías de práctica. Las preceptorías en clínicas especializadas en IC podrían inspirar una mayor confianza en el manejo de la IC. 25 Los programas de educación médica continua deberán adaptarse a las diferentes necesidades de aprendizaje, incluidas las conferencias didácticas tradicionales, los podcasts, los tutoriales basados en casos y los programas de aprendizaje que incorporan evaluaciones del desempeño. Los programas educativos multifacéticos y los programas de auditoría de prácticas, han demostrado mejorar la confianza y el desempeño clínico entre los profesionales de la salud. 26
Consideramos luego de la información recolectada, que, al haber detectado áreas de déficit, encontramos allí ventanas de mejora. Realizaremos las intervenciones propuestas previamente y volveremos a realizar la misma encuesta a los profesionales luego de su formación continua durante estos meses para evaluar y medir el impacto del proyecto.
CONCLUSIONES
Se obtuvo información actualizada con respecto al manejo contemporáneo de la IC entre médicos de Argentina. Se identificaron brechas de conocimiento en el diagnóstico y el tratamiento de la IC, especialmente en el diagnóstico de IC con fracción de eyección preservada, y tratamiento con cuádruple terapia.
Contar con información real de cómo se manejan los pacientes en nuestro país es un puntapié inicial fundamental para mejorar el diagnóstico precoz y la prevención de esta patología, mejorar la interconectividad de la atención en los 3 niveles logrando una estandarización del tratamiento y finalmente mejorar la alta morbimortalidad de los pacientes con IC.