Presentamos el caso de un paciente de sexo masculino, 49 años, ex tabaquista, sedentario, con antecedente de un viaje prolongado en la última semana, y tratamiento betabloqueante por una arritmia no especificada.
Ingresa a Unidad Coronaria con diagnóstico de síndrome coronario agudo sin elevación del segmento ST, con angor atípico y disnea CF III-IV (NYHA).
Al examen físico: 76 kg, 1,72 mts, con adecuada perfusión, presión arterial 120/70 mmHg, frecuencia cardíaca 70 lpm. Se presenta afebril, con frecuencia respiratoria 17 rpm, saturación arterial de O2 94%.
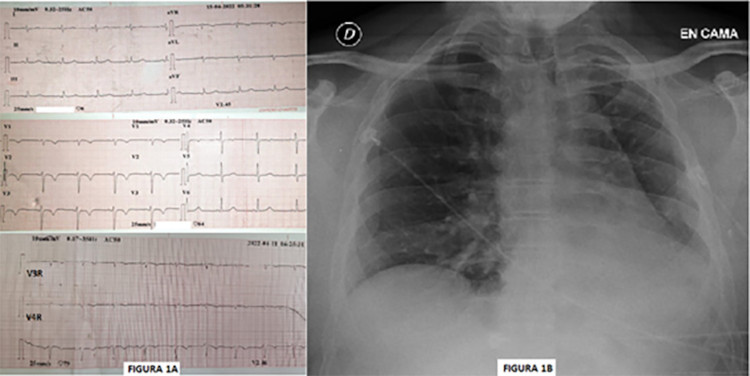
El electrocardiograma muestra ritmo sinusal, 65 lpm, eje vertical y trastorno de repolarización ventricular antero septal, correspondiente a ventrículo derecho. (Figura 1A). La radiografía de tórax de frente evidencia sombra hiliar ausente y desplazamiento del mediastino del lado izquierdo con elevación del hemidiafragma de ese lado e hiperinsuflación del pulmón contralateral. (Figura 1 B)
Los datos sobresalientes del laboratorio son: troponina ultrasensible: 213/176/90 pg/mL (VN: ≤34) Dímero D: 3427 ng/mL (VN: ≤198), BNP 73 pg/mL (VN ≤100)
El Ecocardiograma Doppler transtorácico informa función sistólica del ventrículo izquierdo conservada, sin trastornos segmentarios de la contractilidad. Cavidades derechas y tronco de arteria pulmonar en límites máximos normales.
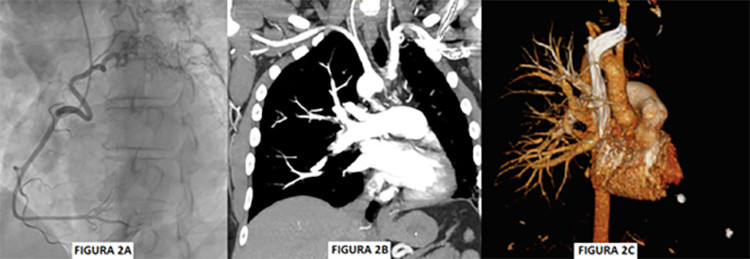
En la cinecoronariografía se informa: arterias coronarias epicárdicas sin lesiones obstructivas, secuestro de la Coronaria Derecha (CD) hacia parénquima pulmonar homolateral. Arco aórtico derecho. (Figura 2A)
La angiotomografía pulmonar pone en evidencia agenesia de la rama pulmonar izquierda principal. Desviación homolateral del mediastino y grandes vasos. Arco aórtico derecho (Figura 1 B. Imagen de falta de relleno en la rama principal segmentaria y subsegmentaria pulmonar derecha compatible con tromboembolismo pulmonar (TEP) agudo). Campo pulmonar izquierdo hipoplásico. Incremento de tronco de arteria pulmonar y cavidades cardíacas derechas. (Figura 2B-2C)
El Doppler de miembros inferiores evidencia trombosis venosa profunda en la vena poplítea y tronco tibioperoneo izquierdo.
Se llega al diagnóstico sindromático de enfermedad tromboembólica venosa, tromboembolismo pulmonar de alto riesgo con infarto de ventrículo derecho secundario, en contexto de agenesia pulmonar izquierda. El paciente recibe tratamiento médico con terapia anticoagulante y tiene buena evolución clínica.
La agenesia unilateral de la arteria pulmonar (AUAP) es una anomalía congénita rara, con prevalencia de 1 en 200 000, sin distinción entre sexos. En la gran mayoría de los casos se presenta asociada a otras malformaciones cardiovasculares, las más frecuentes la coartación aórtica (aislada o asociada a defectos septales interventriculares), la estenosis subvaluar aórtica, la trasposición de grandes vasos, el conducto arterioso permeable, la tetralogía de Fallot y el arco aórtico derecho. 1
Las arterias pulmonares se desarrollan en la semana 16 de gestación a partir del 6to arco aórtico proximal. La agenesia de la arteria pulmonar ocurre debido a la falla en la conexión entre el arco aórtico y el tronco principal pulmonar, hipotéticamente secundario a bajo flujo. 2 La agenesia de la rama pulmonar izquierda o derecha puede presentarse con ausencia parcial o total del pulmón ipsilateral. En caso de ser parcial, éste se perfunde por arterias embrionarias persistentes de la aorta o sus ramas, colaterales de las arterias bronquiales, subclavias, intercostales o diafragmáticas e incluso por arterias coronarias, lo que podría provocar fenómeno de robo con hipoperfusión coronaria e isquemia. 3
Aunque escasos pacientes con AUAP permanecen asintomáticos hasta la edad adulta (15%), la mayoría se diagnostican en forma precoz por manifestaciones clínicas como infecciones pulmonares recurrentes, disminución de la tolerancia al ejercicio y disnea de esfuerzo (40%). Un 20% de los casos se manifiesta con hemoptisis por circulación colateral extensa y un 25% presenta hipertensión arterial pulmonar, secundaria a aumento del flujo sanguíneo al pulmón no afectado, lo cual tiene implicancias sobre la supervivencia a largo plazo. 1,3,4.
Otra forma de debut descripta consiste en disnea en contexto de embarazo o en la altura, como manifestación de hipertensión pulmonar silente. 5
En el abordaje diagnóstico de esta patología, la radiografía presenta los hallazgos descriptos. El ecocardiograma Doppler puede confirmar el diagnóstico y, a su vez, sugerir la presencia de hipertensión arterial pulmonar. La angiotomografia de tórax permite visualizar el árbol pulmonar vascular en su totalidad, incluso los lechos distales; detectar arterias hiliares a través de imagen en cuña en venas pulmonares y la presencia de bronquiectasias. 5,6
En cuanto a la asociación de AUAP y tromboembolismo pulmonar muy pocos casos han sido publicados en la literatura. Debe realizarse diagnóstico diferencial con TEP crónico cuando ocurre la amputación de las ramas principales por obstrucción trombótica.
Un pequeño grupo de pacientes con AUAP permanecen asintomáticos durante su vida. Esta patología debe sospecharse ante la presencia de infecciones respiratorias recurrentes, hemoptisis o hipertensión arterial pulmonar. Ante la evidencia angiográfica de arterias colaterales extensas o de gran calibre, como potencial causa de hipertensión pulmonar o sangrado, puede resultar beneficiosa su embolización. La detección precoz de la patología y el tratamiento de sus complicaciones puede reducir la morbimortalidad asociada. El diagnóstico diferencial con el tromboembolismo pulmonar crónico resulta importante por las implicancias terapéuticas.
Declaración de conflicto de intereses
Los autores declaran que no tienen conflicto de intereses.
(Véanse formularios de conflicto de intereses de los autores en la web/Material suplementario).
Consideraciones éticas No aplican.