INTRODUCCIÓN
En diciembre de 2019, un nuevo coronavirus se identificó como causa de un brote de neumonía grave y síndrome de distrés respiratorio agudo (SDRA) en Wuhan, China. Esta nueva entidad (COVID-19) se diseminó al resto del mundo, siendo declarada pandemia por la OMS el 11 de marzo de 2020. 1 A lo largo de 2022, la COVID-19 sigue causando una mortalidad y morbilidad significativas en todo el mundo. 2 Aunque la mayoría de los casos son leves, una minoría de pacientes sufre el síndrome de distrés respiratorio agudo (SDRA), la causa más frecuente de muerte. Asimismo, se ha reportado la afectación de múltiples órganos, incluido el corazón 3, con la consecuente preocupación por el mayor riesgo de presentar secuelas a largo plazo. Con respecto a la injuria miocárdica, la misma se asocia a un peor pronóstico, 4 y se ha reportado especialmente en pacientes hospitalizados, de edad más avanzada, y con comorbilidades (obesidad, diabetes mellitus, hipertensión arterial, entre otras). 5) (6) (7 El aumento del nivel de troponinas en plasma, criterio diagnóstico de daño miocárdico y marcador de mal pronóstico en pacientes con COVID-19, podría responder a varios mecanismos: síndromes coronarios agudos, miocarditis, arritmias, síndrome de falla multiorgánica, tromboembolismo pulmonar, entre otros. 8 La resonancia magnética cardíaca (RMC), debido a su excelente resolución espacial y multiplicidad de secuencias de caracterización tisular, es un método muy útil para detectar fibrosis miocárdica secundaria a diversas patologías, establecer diagnóstico en pacientes con troponina elevada de etiología poco clara 9) (10) (11 e indispensable para el diagnóstico de miocarditis. 12
En este contexto, los primeros estudios que utilizaron RMC en pacientes sobrevivientes de COVID-19, si bien presentaban limitaciones propias de estudiar una patología totalmente desconocida, han tenido resultados variados, algunos muy preocupantes, y han reportado hallazgos compatibles con compromiso cardíaco en pacientes ambulatorios con infección leve, (incluyendo jóvenes atletas, asintomáticos). 13) (14El objetivo de este estudio fue evaluar la presencia, el tipo y el pronóstico a 6 meses de los hallazgos de RMC en una cohorte no seleccionada de pacientes derivados a nuestro centro.
MATERIAL Y MÉTODOS
Estudio observacional de cohorte, prospectivo, unicéntrico.
Población de estudio
Entre septiembre de 2020 y marzo de 2022 se incluyeron 298 pacientes derivados a nuestro centro para realización de RMC como estudio de posibles secuelas miocárdicas postinfección con el virus SARS-CoV2. Se registraron asimismo datos clínicos y de laboratorio. Se clasificó a los pacientes en cinco grupos según los hallazgos de la RMC índice: totalmente normal (grupo A), fibrosis miocárdica inespecífica sin signos de proceso inflamatorio activo (grupo B), signos de inflamación miocárdica aislada sin criterio diagnóstico de miocarditis (grupo C), miocarditis definida (grupo D) y fibrosis miocárdica de origen isquémico (grupo E). Se realizó seguimiento a 6 meses, a través de la historia clínica electrónica (o llamado telefónico en caso de no contar con datos) para registrar internaciones y/o mortalidad.
Los estudios e intervenciones terapéuticas fueron decisión de cada médico tratante. En el informe de los estudios de RMC de los pacientes del grupo C se incluyó una sugerencia de realizar estudio de seguimiento a los 4-6 meses a fin de evaluar la resolución de los hallazgos inflamatorios.
Estudio RMC
Se realizaron todos los estudios siguiendo estrictamente los protocolos nacionales e institucionales de control de infecciones. Se utilizó un resonador magnético de alto campo Philips Ingenia® V5 de 3.0T (Philips Healthcare, Holanda) equipado con paquete cardíaco avanzado incluyendo tecnología de shimming del campo magnético con radiofrecuencia (MultiTransmit). Se colocaron electrodos de carbono, no ferromagnéticos, para obtener imágenes gatilladas con el electrocardiograma (ECG). Se colocó sobre el tórax una antena de superficie de múltiples detectores. Las imágenes anatómicas axiales se obtuvieron con secuencia de sangre negra (T1-Single Shot TSE). Para las imágenes T1 y T2 Stir se utilizaron secuencias de turbo spin-echo. Las imágenes de cines se realizaron con secuencias Balanced-FFE. Las imágenes post contraste se obtuvieron luego de la infusión de 0,3 mmol/Kg de gadopentato de dimeglumina (Gd-DTPA-Dimeglumina) y de ajustar el TI, con secuencias PSIR TFE. Para la obtención de las imágenes de T1 mapping se utilizó una secuencia Look-Locker modificada (MOLLI), balanced steady state precession, que requiere una apnea breve (aproximadamente 12 segundos); se realizó en tres cortes de eje corto (basal, medioventricular, apical) antes de la administración de contraste. Aproximadamente 10 minutos luego de la administración de contraste se realizó la adquisición de las imágenes de T1-mapping post-contraste, en los mismos cortes de eje corto. Se programó con los siguientes parámetros: TE/TR/flip-angle (FA): 1.02 ns/2.2 ns, tamaño de vóxel 2 × 2 × 10 mm, pasos de codificación de fase n = 166, 11 imágenes de tres inversiones (3 + 3 + 5) con pausas luego de tres latidos antes de la segunda y la tercera inversión y un adiabatic pre-pulse. En la Figura 1 se detalla el protocolo utilizado.
Análisis de las imágenes
Los análisis de rutina de la RMC se llevaron a cabo utilizando un software comercialmente disponible (ViewForum®, Extended Workspace, Philips Healthcare, Holanda). Los valores de T1 nativo del miocardio se cuantificaron colocando una “región de interés” (ROI, por su sigla en inglés) en forma conservadora a nivel septal, cuidando de no contaminar la medición con señal proveniente de la cavidad ventricular. Se tomó como límite superior normal para definir elevación del T1-mapping, el valor recientemente publicado por nuestro grupo, utilizando este mismo equipo y secuencia. 15 Para la estimación de la fracción de volumen extracelular, se colocaron ROIs a nivel miocárdico y del pool sanguíneo en las imágenes de T1-mapping nativo y post-contraste, siguiendo las recomendaciones de las guías. 16 En aquellos pacientes que no presentaban análisis de laboratorio reciente (<30 días), no se estimó esta variable.
Análisis estadístico
El análisis estadístico se realizó utilizando el software Stata 14.0 (StataCorp LLC, College Station, Texas, Estados Unidos). La normalidad de las distribuciones se analizó a través de la inspección de histogramas y el gráfico de probabilidad normal, y con el test de Kolmogorov-Smirnov. Se expresaron las variables categóricas como porcentajes, y las variables continuas como media ± desviación estándar o mediana (rango intercuartil, RIC), según fuera apropiado. Para la comparación de dos o más variables con distribución normal se utilizaron las pruebas de t Student y análisis unidireccional de la varianza (ANOVA con la prueba post-hoc de Bonferroni), según correspondiera. Se exploraron las asociaciones por regresión lineal simple y multivariada.
Consideraciones éticas
El presente trabajo fue realizado acorde a las guías éticas internacionales vigentes para la realización de estudios con seres humanos, redactadas en la Declaración de Helsinki (Asociación Médica Mundial, 1964, última actualización 2013).
Todos los datos del estudio fueron tratados con máxima confidencialidad, de manera anónima y codificada, con acceso restringido sólo para el personal autorizado a los fines del estudio, de acuerdo con la normativa legal vigente Ley Nacional de Protección de Datos Personales 25.326 (Ley de Habeas data).
Al tratarse de un estudio sin intervención, con datos que surgen de la práctica habitual, no se consideró necesaria la firma de un consentimiento informado.
RESULTADOS
Características clínicas
En total, 298 pacientes fueron incorporados al estudio. Entre los estudios basales de RMC, 295 se realizaron con contraste endovenoso (gadolinio), y 293 (98%) presentaron imágenes de T1- y T2- mapping adecuadas para su análisis. En cinco casos (1,6 %), las imágenes de mapas paramétricos presentaron marcados artificios por movimiento respiratorio, lo que impidió una evaluación fidedigna.
La mediana de edad fue de 45 años (RIC 32-53), con buena representación de ambos sexos (51% femenino, 49% masculino). Con respecto a la COVID-19, 17% de los pacientes no refirieron síntomas atribuibles a la infección (en su vasta mayoría fueron hisopados por ser contactos estrechos de casos confirmados), mientras que 5,4% requirieron internación por neumonía. Al momento del estudio, 39% presentaba síntomas persistentes (fundamentalmente disnea de esfuerzo, tos y/o palpitaciones). La RMC se realizó una mediana de 68 días posterior al alta epidemiológica (RIC 38-108). (Tabla 1)
Tabla 1 Características basales de la población estudiada (n = 298.
| Sexo femenino | 51% (n = 153) | Presentación asintomática | 17% (n = 51) |
| Edad, años | 45 (RIC 32-53) | Síntomas persistentes | 39% (n = 116) |
| Hipertensión arterial | 16% (n = 49) | Internación | 5,4% (n =16) |
| Dislipidemia | 13% (n = 40) | Días desde el alta a RMC | 68 (RIC 38-108) |
| Tabaquismo | 6,7% (n = 20) | ||
| Diabetes Mellitus | 5,4% (n = 16) | ||
| Sobrepeso / Obesidad | 4% (n = 12) |
En función de los hallazgos del estudio de RMC, se clasificó a los pacientes en 5 subgrupos (Figura 2). El 64,5% (n = 192) de los pacientes presentó una RMC completamente normal (grupo A), mientras que en 21,8% de los casos (n = 65) se observó realce tardío de gadolinio (RTG) intramiocárdico inespecífico (grupo B). Entre éstos, predominaron ampliamente los patrones lineal intramiocárdico a nivel septal basal, o bien en puntos de inserción del ventrículo derecho.
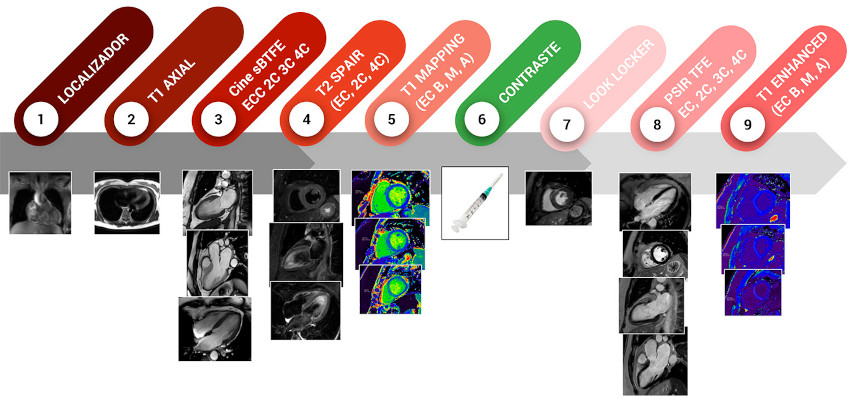
Fig. 2. Ejemplos de hallazgos en la Resonancia Magnética Cardíaca Panel A: 1. paciente con señal de T1-mapping aumentada (1310 mseg), sin signos de fibrosis focal; 2. mismo paciente en estudio de seguimiento a los 5 meses con señal de T1-mapping normal (1246 mseg). Panel B: Realce tardío subepicárdico inferolateral e inferior en paciente con diagnóstico de miocarditis. Panel C: Realce tardío subendocárdico inferoapical y apical estricto, compatible con secuela de etiología isquémica.
Por otro lado, 31 pacientes (10,4%) presentaron alteraciones exclusivamente en los mapas paramétricos (T1-mapping en 29 casos, T1- y T2- mapping en 2 casos), sin otros criterios que sostuvieran el diagnóstico de miocarditis (clínica, cambios en el ECG, fibrosis miocárdica subepicárdica, etc). A este grupo se los interpretó como portadores de cambios inflamatorios aislados (grupo C). Entre estos pacientes, 6 fueron sometidos a una segunda RMC, con una media de 159 días de diferencia (rango 105-189 días). En todos los casos se observó la normalización de la señal de T1mapping. (Figura 3)
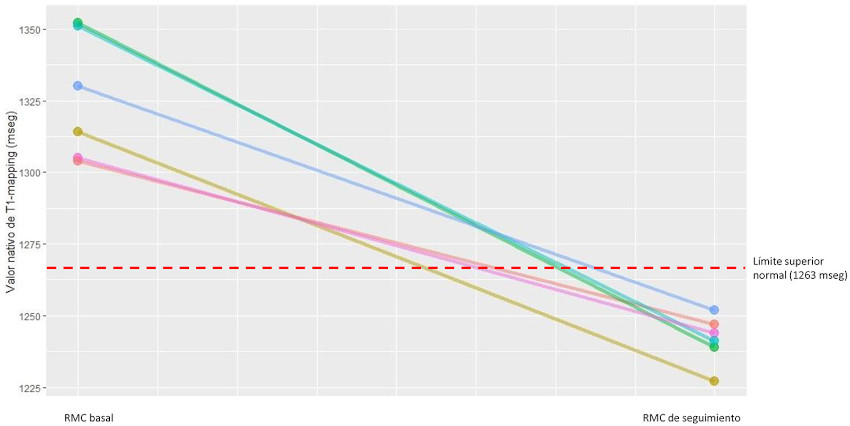
Fig. 3 Cambio en los valores de T1-mapping en 6 pacientes a quienes se repitió el estu dio (media de 159 días entre estudios). La línea punteada marca el límite superior normal considerado
Las características basales de los grupos A, B y C se presentan en la Tabla 2
Tabla 2 Características basales de los grupos A, B y C
| A | B | C | |
|---|---|---|---|
| Sexo femenino | 48% | 54% | 74% |
| Edad, años | 40 (31-70) | 50 (35-55) | 46 (38-55) |
| Hipertensión arterial | 12,5% | 24,6% | 19,4% |
| Dislipidemia | 13% | 15,4% | 12,9% |
| Tabaquismo | 6,8% | 4,6% | 12,9% |
| Diabetes Mellitus | 4,2% | 9,2% | 3,2% |
| Presentación asintomática | 17,2% | 12,3% | 19,35% |
| Síntomas persistentes | 38,5% | 40% | 42% |
| Internación | 5,7% | 7,7% | 0% |
| Días desde el alta a RMC | 67 (38-105) | 68 (43-109) | 50 (30-111) |
| T1_mapping nativo (mseg) | 1224 ± 21 | 1231 ± 21 | 1294 ± 31,7 |
| T2_mapping (mseg) | 45 ± 4 | 45 ± 3 | 46 ± 3 |
Grupo A: normal; Grupo B: Fibrosis inespecífica; Grupo C: Inflamación aislada; RMC: resonancia magnética cardíaca
Seis pacientes (2%) presentaron diagnóstico de miocarditis (grupo D), mientras que en 4 casos (1,3%) el diagnóstico fue de fibrosis miocárdica de origen isquémico (grupo E). De los pacientes con patrón isquémico, dos de ellos fueron revascularizados. Ninguno de los 296 pacientes restantes presentó algún resultado clínico adverso a 6 meses.
Con respecto a los valores observados de T1-mapping, tras excluir los diez pacientes con diagnóstico específico (miocarditis o IAM), la única variable asociada significativamente en el análisis univariado con un mayor valor fue el sexo femenino (diferencia global de medias: 17 mseg; p <0,00001). (Figura 4)
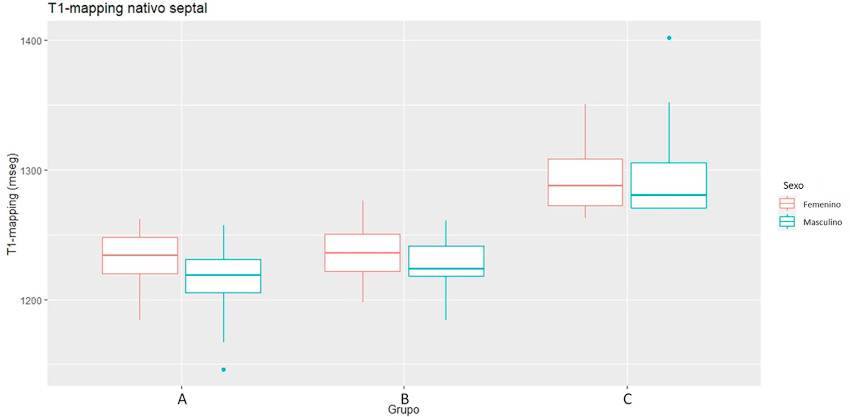
Fig. 4 Diferencias en la dis tribución del T1-mapping en mujeres y hombres en los 3 grupos más numerosos del estudio (A-C)
Patrones de injuria miocárdica
En total, se detectó RTG en 81 pacientes (27,2%). En la mayoría de los casos (88%) se trató de focos de realce intramiocárdico inespecífico (puntos de inserción del ventrículo derecho, realce lineal septal basal, etc.).
Cuatro pacientes presentaron injuria subendocárdica/transmural, con distribución típica de fibrosis de origen isquémico. De éstos, un paciente presentaba antecedentes de enfermedad coronaria (infarto de miocardio apical en 2009, no revascularizado). Los otros tres pacientes fueron remitidos para estudio de posible miocarditis post COVID-19; dos consultaron por palpitaciones y presentaban extrasistolia ventricular frecuente, mientras que el restante había consultado vía telemedicina por dolor torácico durante el curso de la infección y fue evaluado luego del alta epidemiológica, cuando se constató inversión de ondas T en el ECG, razón por la que se le indicó la RMC. Los cuatro presentaban alteración de la motilidad regional, sin deterioro de la fracción de eyección ventricular izquierda, FEVI, (dos secuelas apicales, una inferior basal y una lateral basal).
Por otro lado, en seis casos el diagnóstico fue de fibrosis compatible con miocarditis. Tres de ellos presentaban clínica compatible y signos de inflamación residual en secuencias de T2 y T1-mapping, mientras que, de los otros tres casos, en dos se trató de un hallazgo (sin signos de inflamación residual ni clínica, con lo que no se puede vincular con total certeza al proceso infeccioso por SARS-CoV2) y en un caso la secuela era conocida previamente (en estudio de 2018). Únicamente un caso presentaba trastorno de la motilidad regional, y en todos los casos la FEVI estaba preservada (media de 62,3%, rango 58-68%). En cuanto a los resultados de laboratorio, en dos casos se observó una eritrosedimentación elevada (ambos pacientes con signos de inflamación residual por imágenes) y en ningún caso se detectó troponinemia elevada (probablemente por el tiempo transcurrido entre el alta y el estudio, una media de 80 días).
Elevación aislada del T1-mapping
En 31 casos se observó una señal de T1-mapping elevada, sin otros signos de fibrosis miocárdica significativa (6 de estos casos presentaban RTG lineal intramiocárdico en septum basal, considerado inespecífico). En estos casos, en el informe se sugirió el seguimiento evolutivo y eventualmente repetir el estudio sin contraste endovenoso a los 4-6 meses. Seis pacientes se realizaron RMC en el seguimiento y en todos los casos la señal de T1-mapping disminuyó a valores dentro del rango normal, lo que interpretamos como la resolución de un proceso inflamatorio que no dejó secuelas. Excluyendo el sexo, no identificamos variables clínicas predictoras de T1-mapping elevado (se estudiaron edad, síntomas al inicio, requerimiento de internación, presencia de síntomas persistentes, días desde el alta al estudio, hallazgos de laboratorio, entre otras) (Figura 5).
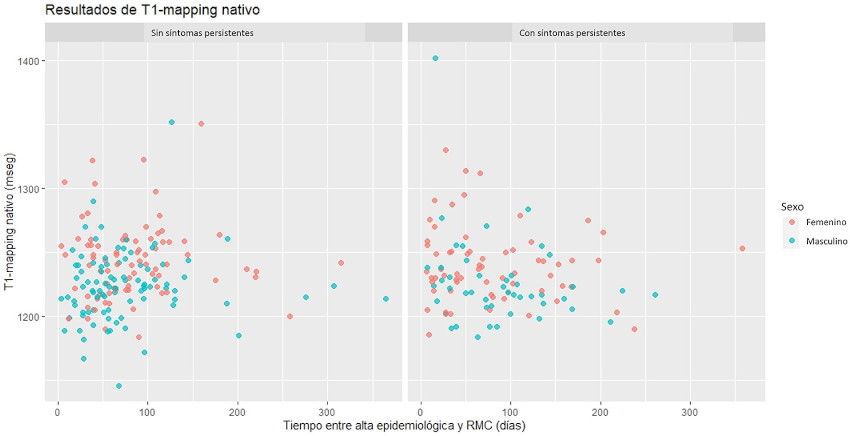
Fig. 5 Mapa de puntos con resultados de T1-mapping en pacientes sin síntomas persis tentes (izquierda) vs. pacien tes con síntomas persistentes (derecha), según sexo, y en función del tiempo transcurrido entre el alta epidemiológica y la RMC.
Tal como publicamos recientemente, 15 en nuestro medio el sexo femenino se asocia a un valor de T1-mapping ligeramente más elevado. De hecho, 3 pacientes femeninas con valores ligeramente por encima del punto de corte (entre 1263 y 1268 mseg) pero con fracción de volumen extracelular menor a 0,25 fueron consideradas dentro del grupo A.
Ningún paciente de este grupo presentó complicaciones en el seguimiento.
DISCUSIÓN
En este estudio reportamos los hallazgos de 298 pacientes consecutivos derivados a nuestro centro para evaluación por RMC, y su pronóstico a 6 meses. En contraste con lo reportado por Puntmann y col. 13 y Rajpal y col. 14, en una cohorte no seleccionada de pacientes que padecieron una infección por SARSCoV2 predominantemente leve, casi las dos terceras partes presentaron una RMC normal. Consideramos importante resaltar este hecho, dado que aquellos reportes iniciales daban cuenta de un muy alto riesgo de alteraciones cardíacas (principalmente “miocarditis”) en pacientes que habían padecido una infección leve y sin cardiopatía previa, o incluso en atletas jóvenes. Obviamente, surgieron muchos interrogantes sobre el valor pronóstico de algunos hallazgos (por ejemplo, las alteraciones en los mapas de T1 y T2 sin evidencia de fibrosis), y también sobre el grado de certeza con el que los individuos podían retomar la actividad física luego de atravesar la COVID-19. 17
Estudios posteriores, como el llevado a cabo en atletas profesionales en nuestro país por Peidro y col. 18 no mostraron una prevalencia tan alta de alteraciones en la RMC, aunque no disponían de técnicas avanzadas como los mapas paramétricos en T1 o T2. Además, Martínez y col. 19 demostraron en más de 1.500 atletas que se podía reservar la RMC para aquellos que presentaran alteraciones en estudios preliminares (electrocardiograma, ecocardiograma transtorácico, dosaje de troponinas en plasma), sin incurrir en un exceso de eventos adversos y con una incidencia de miocarditis de 0,4%.
Más aún, en pacientes sobrevivientes a formas más graves de infección, como los estudiados por Kotecha y col. 20 quienes incluyeron pacientes con elevación de troponinas que habían estado internados, un 46% no presentaron hallazgos patológicos en la RMC.
Por otro lado, la RMC juega un rol central en el diagnóstico y estratificación de la miocarditis, dada su capacidad de confirmar la presencia, tipo y extensión de la lesión miocárdica, así como identificar signos de inflamación persistente, incluso antes de que los trastornos regionales de la motilidad parietal sean evidentes 21) (22. Los principales hallazgos en RMC asociados a un peor pronóstico en pacientes con miocarditis son la presencia y extensión de la secuela (RTG), el deterioro de la FEVI (<40%), una fracción de volumen extracelular >35% y una elevación del T2 mapping mayor a 2 DS por encima del p95 23) (24) (25.
En el trabajo de Kotecha y col. mencionado previamente 20, en pacientes con COVID-19 hospitalizados y elevación de troponina, el 27% tenía RTG con patrón de miocarditis y un tercio de ellos mostró evidencia de inflamación miocárdica activa en curso. El intervalo entre el alta y la RMC fue de 68 días (RIC 39-103 días), y no se reportaron signos de mal pronóstico imagenológico.
Por todo esto, y considerando la inmensa escala de la pandemia de COVID19, es que creemos que el tamizaje y seguimiento de todos los pacientes con RMC no parece práctico ni costo-efectivo. En un pequeño subgrupo de nuestros pacientes con signos de inflamación por RMC, sin signos de injuria imagenológica ni serológica, observamos que dichas alteraciones remitieron sin secuelas. Distinto es el caso de los pacientes con criterios diagnósticos de miocarditis y signos imagenológicos de inflamación activa, entre los que repetir la RMC a 6 meses demostró ser útil para establecer el pronóstico a mediano y largo plazo 26.
En nuestro estudio, cuatro pacientes presentaron injuria compatible con etiología isquémica, dos de ellos con presentación clínica e imágenes que indicaban un comienzo reciente del cuadro, coincidente temporalmente con la infección. Si bien anecdóticos, estos casos ilustran los hallazgos publicados previamente que dan cuenta de un descenso del 46,8% de las internaciones por causa cardiovascular 27, y una caída en las consultas y controles en consultorios cardiológicos.
Este estudio presenta algunas limitaciones a tener en cuenta: en primer lugar, es un estudio unicéntrico que incorporó pacientes consecutivos derivados para estudio de RMC, lo que podría asociarse a un sesgo de selección (por ejemplo, pacientes con infecciones más graves, frágiles, con falla renal, obesidad y/o claustrofobia probablemente no fueron derivados). De todas formas, consideramos que esta cohorte es representativa de la práctica en la vida real, con predominio de infecciones leves/moderadas y con significativa prevalencia de síntomas persistentes. Por otro lado, no se contó con un dosaje universal de los niveles plasmáticos de troponina, razón por la que no se puede descartar la presencia de injuria miocárdica de la misma forma en todos los pacientes. Por último, no podemos establecer definitivamente un vínculo entre las anomalías detectadas en estos estudios y la COVID-19, dado que muy pocos pacientes presentaban una RMC previa. Sin embargo, las características clínicas de los pacientes con miocarditis e infarto, y el comportamiento del T1mapping en los pacientes que se repitieron el estudio permiten asumir el vínculo con cierta confianza.
CONCLUSIONES
En resumen, la mayoría de los pacientes derivados a nuestro centro posteriormente a la infección por SARS-CoV2 (86%) no presentaron hallazgos patológicos en la RMC. Un subgrupo (~10%) presentó hallazgos compatibles con inflamación miocárdica sin injuria, es decir T1-mapping elevado sin alteración en el ECG ni elevación de las troponinas. Estos pacientes no presentaron eventos adversos CV a 6 meses, y en 6 individuos en que se repitió la RMC se observó la remisión de la alteración, sin secuelas. Los pacientes con injuria aguda atribuible a la COVID-19, tanto miocarditis como síndrome coronario agudo, presentaban síntomas compatibles y alteraciones en otros estudios complementarios que apoyaban dicho diagnóstico. En base a estos resultados, si bien provienen de un solo centro, el abordaje inicial con RMC de complicaciones cardíacas post COVID-19 en la población general no parecería una estrategia adecuada, sino que debería reservarse para aquellos individuos con sospecha de injuria miocárdica por métodos tradicionales (presentación clínica, electrocardiograma, biomarcadores).
Declaración de conflicto de intereses
Los autores declaran que no tienen conflicto de intereses.
(Véanse formularios de conflicto de intereses de los autores en la web/Material suplementario).
Financiamiento
Esta investigación no recibió ninguna subvención económica como financiamiento.