INTRODUCCIÓN
En el mes de diciembre de 2019, el hallazgo de 27 casos iniciales de un tipo de neumonía de etiología desconocida en Wuhan (Hubei, China), resultó en una pandemia por el virus SARS-CoV-2, que ha conmocionado a la humanidad. 1 La afección por COVID-19, inicialmente respiratoria, progresa a un cuadro grave multisistémico cuya etiología es la intensa activación inflamatoria e inmunológica generada por el virus.2 Los estudios epidemiológicos mostraron tempranamente que los pacientes (pac.) con mayor riesgo de presentar complicaciones graves eran los añosos, los que presentaban enfermedad cardiovascular o pulmonar subyacente, o aquellos en mayor riesgo cardiovascular por presentar hipertensión arterial (HTA), diabetes (DBT), dislipidemia u obesidad. 3 Para mitigar el impacto de esta pandemia, se instauraron universalmente medidas de distanciamiento social y cuarentena, con consecuencias directas e indirectas sobre la salud. 4,5
Con la persistencia de las medidas de aislamiento, comenzó a hacerse evidente el aumento de la morbi mortalidad de patologías no relacionadas directamente con la COVID-19. 6 Factores como la reducción en la actividad física, el estrés y los cambios nutricionales han sido característicos de este período. 7-9 En particular, la pandemia y el aislamiento social han incrementado la ya elevada prevalencia de obesidad, aspecto que parece magnificarse en nuestra región. 10,11 Por otro lado, se sabe que aún discretos incrementos en el índice de masa corporal (IMC) pueden tener gran impacto a largo plazo en la salud cardiovascular. 12,13 Todos estos aspectos promueven la aparición, o perjudican el manejo, de los factores de riesgo cardiovascular (FRC) como hipertensión, dislipidemia y diabetes.
La medición del impacto que ha tenido este período sobre el perfil cardiometabólico brindará información relevante para establecer estrategias de manejo, y así evitar las consecuencias a largo plazo. Por este motivo, el objetivo del presente trabajo fue evaluar el perfil cardiometabólico de una población de individuos antes y después del confinamiento por la pandemia COVID-19. Además, analizar la prevalencia y características de la población con incremento de peso y obesidad durante este período.
MATERIAL Y MÉTODOS
Se utilizó un diseño observacional de cohorte retrospectivo para comparar un período previo y otro posterior al confina miento por la pandemia de COVID 19. El presente estudio se realizó en el Hospital Universitario René G. Favaloro de la Ciudad Autónoma de Buenos Aires, Argentina. La Fundación Favaloro cuenta con un Programa de Prevención de Salud Cardiovascular (PPS) destinado a evaluar la salud general, aconsejar y educar sobre hábitos de vida saludables y detectar pac. de alto riesgo cardiovascular. En Argentina, el gobierno nacional decretó el inicio del aislamiento social preventivo y obligatorio el día 19 de marzo de 2020. A partir de esa fecha, los servicios médicos quedaron restringidos y la atención médica redirigida a las necesidades de la pandemia. La flexibilización y reapertura del programa comenzó a partir de diciembre de 2020. En ese contexto se incluyeron todos los individuos de ambos sexos con una edad mayor a 18 años que participaron del programa durante el año 2019 (período inmediato prepandemia) y lo hicieron nuevamente durante el año 2021 (período post confinamiento estricto). De esa manera se buscó contar con los datos individuales de cada participante antes y después del confinamiento. Se excluyeron los pac. con hipotiroidismo no tratado, historia de enfermedad aguda o crónica hepática y/o renal, mujeres embarazadas o en etapa de lactancia, así como los portadores de neoplasias o enfermedades que limiten a menos de un año la expectativa de vida. Para la HTA y la DBT tipo II, se comparó la incidencia de nuevos casos con un período de tiempo similar en pac. que asistieron al programa entre 2017 y 2019.
Los datos fueron recolectados a través de los registros en las historias clínicas, de donde se obtuvieron parámetros antropométricos, antecedentes médicos y resultados de labo ratorios. Solo se tuvieron en cuenta los datos generados por la consulta médica del día de asistencia al programa.
Se extrajeron muestras de sangre venosa después de un ayuno nocturno en cada sujeto. La glucemia en ayunas (GLU), colesterol total (CT), triglicéridos (TG), colesterol asociado a lipoproteínas de alta densidad (HDL-C) y hemoglobina glicosilada (HbA1c) se midieron por métodos colorimétricos con un analizador de bioquímica semiautomático (Architect 8000/4000, Abbott Diagnostics, EE. UU.). El colesterol aso ciado a lipoproteínas de baja densidad (LDL-C) se calculó mediante la fórmula de Friedewald.
El perímetro de cintura (PC) se midió con cinta métrica no extensible en un punto medio entre el borde inferior de las costillas y las crestas ilíacas con el pac. parado en espiración normal. Se calculó el índice de masa corporal (IMC), peso/ altura2, y se diagnosticó obesidad cuando fue ≥ 30 Kg/m2. Se exploraron las características del grupo de pac. que incrementaron más del 5% su peso corporal (P+5%) y se comparó con el resto de la población (P-5%). El diagnóstico de DBT se realizó con el antecedente de glucemia en ayunas ≥ 126 mg/ dL en al menos 2 determinaciones, o de recibir tratamiento con insulina o hipoglucemiantes orales. 14 La HTA se consideró con valores repetidos de presión arterial sistólica (PAS) ≥140 mmHg y/o presión arterial diastólica (PAD) ≥ 90 mmHg, o el uso de antihipertensivos. 15 Tabaquismo (TBQ) se consideró cuando había antecedentes de consumo >100 cigarrillos en la vida y extabaquismo (exTBQ) en ausencia de consumo de cigarrillos en los últimos seis meses. 16 El Síndrome Metabólico (SM) se diagnosticó de acuerdo con los criterios del National Cholesterol Education Program - Adult Treatment Panel III (NCEP-ATP III). 17
La presencia de ateromatosis subclínica carotídea, como variante dicotómica, fue evaluada mediante ultrasonografía con un equipo Affinity 50 ultrasound system (Philips HealthCare, USA) y sonda vascular 9-12 MHz. Las placas se definieron como una protrusión focal hacia la luz arterial con un grosor mayor a 0,5 mm o por un incremento de más del 50% del espesor íntima-media (EIM) adyacente, o por un aumento difuso del EIM >1,5 mm medido entre la media-adventicia e íntima-lumen. 18,19)
Este estudio fue aprobado por el comité de ética institucional.
Análisis estadístico
Las variables cuantitativas se describen como media ± des viación estándar o mediana y rango intercuartilo, acorde a su distribución. Las comparaciones entre pre y pospandemia se realizaron por medio de la prueba de T Student para datos apareados, o la prueba de Wilcoxon para datos apareados, según correspondiera. Las variables categóricas se describen como número total y porcentaje y se compararon con prueba de Chi2 o prueba de McNemar (en el caso de proporciones apareadas). Se calculó odds ratio con su respectivo intervalo de confianza 95% en la comparación de incidencias de DBT e HTA entre el período de 2017-2019 y de 2019-2021. Para evaluar la correlación entre el incremento de peso y la edad, se utilizó la prueba de correlación de Pearson, expresada con el coeficiente de correlación r y su significancia estadística. Todas las pruebas fueron realizadas a 2 colas y se consideró un p valor < 0,05 como estadísticamente significativo.
RESULTADOS
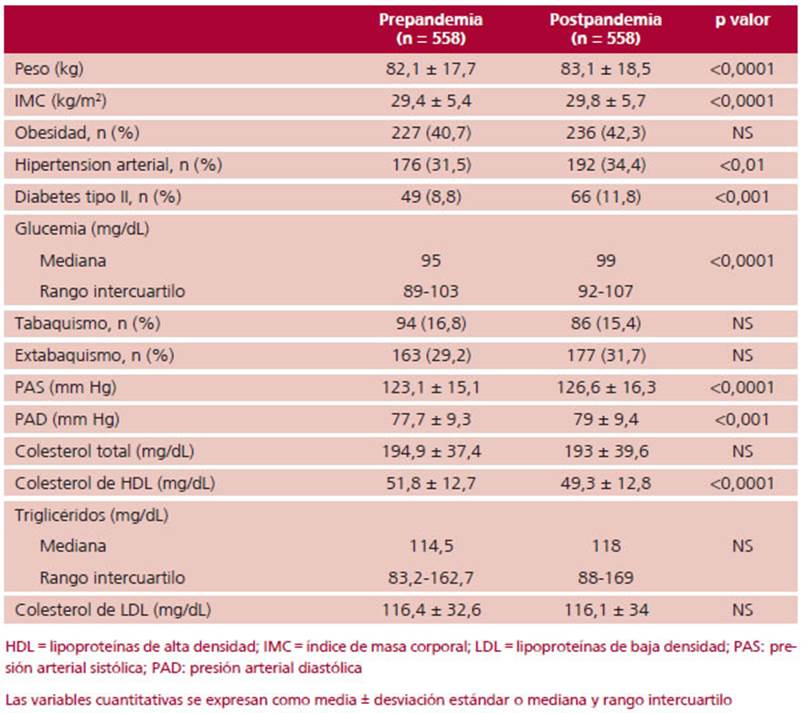
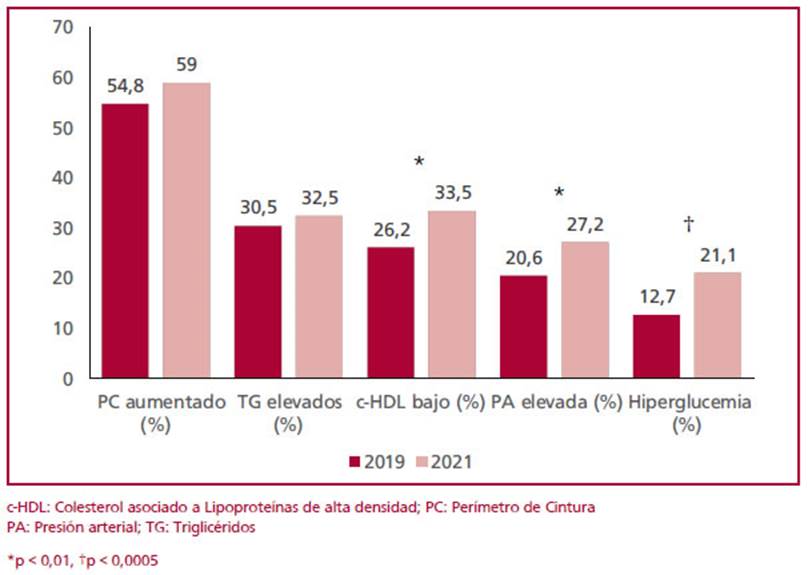
Durante el año 2019 participaron un total de 5423 pac. en el PPS, mientras que en 2021 los participantes fueron 3423. Se identificaron 558 pac. que participaron en ambos años. Durante 2019 la edad promedio fue 52,2 ± 12,8 años, y 41,2% eran mujeres. Entre ambas evaluaciones pasó una media de 1,8 ± 0,5 años. La Tabla 1 muestra las características basales de la población incluida, con la comparación de los datos de 2019 con los de 2021. Se observó un discreto pero significativo incremento del 1,2% en el peso corporal (p<0,0001), que se vio similarmente reflejado en el IMC (aumento de 1,4%; p<0,0001). No se observaron cambios en el porcentaje de pac. con obesidad. Hubo un incremento absoluto de 3% en el diagnóstico de HTA durante la pandemia, que se acompañó de elevación de los niveles medios de PAS y PAD. En relación con el perfil glucémico, hubo un 3% de diagnósticos de nuevos casos de DBT. La mediana de glucemia se incrementó 4mg/dL a lo largo de los 2 años de seguimiento (p <0,0001). En la población en su conjunto, la frecuencia de TBQ y exTBQ fue similar entre las consultas al programa, con 4,5% (n = 25) de nuevos fumadores en 2021, y 3% (n = 17) de pac. que habían dejado el hábito tabáquico en la evaluación de ese año. El perfil lipídico se vio afectado, con una reducción del HDL-C (51,8 ± 12,7 vs 49,3 ± 12,8 mg/dL; p <0,0001), sin alterarse las otras fracciones analizadas. El diagnóstico de SM aumentó significativamente en la población (21,5% vs. 34,1%; p <0,0001). (Figura 1) El promedio de criterios presentes de SM pasó de 1,5 ± 1,2 a 2 ± 1,3 (p <0,0001).
Se evaluaron los nuevos diagnósticos de HTA y DBT surgidos entre 2017-2019 y los surgidos entre 2019-2021. Los participantes en el PPS fueron 7884 en 2017, de los cuales 2111 repitieron su estudio en 2019. De ellos, 165 presentaban DBT y 629 eran hipertensos al inicio de este período. Durante el período 2017-2019 se presentaron 23 nuevos casos de diabetes y 26 nuevos casos de hipertensión arterial. La incidencia de nuevos casos fue mayor durante el período 2019-2021, con 17 nuevos diagnósticos de diabetes (OR 3,5 IC95% 1,8 - 6,7; p <0,001) y 16 de hipertensión arterial (OR 2,4 IC95% 1,3-4,6; p <0,005).
En el grupo P+5% (n = 105), no se observaron diferencias en el peso basal en 2019 (P+5% 81,8 ± 20,3 kg vs. P-5% 82,1 ± 17,1 kg; p = NS) o el IMC (P + 5% 29,3 ± 5,2 vs. P-5% 29,6 ± 6,3 kg/m2; p = NS). Sin embargo, esta población estuvo representada por pac. más jóvenes (P + 5% 47,6 ± 14 años vs. P-5% 53,3 ± 12 años; p < 0,0001), y se observó una correlación inversa significativa entre edad y magnitud del incremento del peso (r =-0,1; p <0,02). También se observó que los pac. P + 5% tenían menor frecuencia de HTA (22,8% vs. 33,6%; p< 0,05). No se observaron diferencias en este grupo en cuanto a DBT (P + 5% 7,6% vs. P-5% 9%; p = NS), TBQ (P+5% 20,9% vs. P-5% 15,9%; p = NS), exTBQ (P+5% 27,6% vs. P-5% 29,6%; p = NS), frecuencia de sexo femenino (P+5% 48,6% vs. P-5% 39,5%; p = NS) o antecedentes de enfermedad cardiovascular (P+5% 1,9% vs. P-5% 4,2%; p = NS).
Al analizar la adherencia al tratamiento, se observó que de los 39 pac. que usaban metformina en 2019, 3 (7,7%) abandonaron esta medicación. Sin embargo, de los 13 pac que usaban otro tratamiento para diabetes, el 23,1% (3 pac.), dejaron dicha medicación. Del total de pac. con HTA en 2019, 96% (169 pac.) recibían tratamiento farmacológico. En 2021, 19,9% de los pacientes con HTA habían suspendido su medicación, 12,5% (22 pac.) redujeron la cantidad de fármacos utilizados y 11,4% (20 pac.) la incrementaron. El hipolipemiante más utilizado en 2019 fueron las estatinas (116 pac., 20,8%), seguidas por el ezetimibe (9 pac., 1,6%) y los fibratos (8 pac., 1,4%). Para 2021, el uso de estatinas entre los participantes fue del 24,7% (138 pac.), de fibratos 2,3% (13 pac.) y ezetimibe 2% (11 pac.), sin diferencia significativa en ningún caso respecto de 2019. Del total de pac. que recibían estatinas en 2019, 14,6% (17 pac.) abandonaron ese tratamiento. Durante el período de estudio, 7% de la población (39 pac.) inició el uso de estatinas.
La búsqueda de ateromatosis carotidea mostró un incremento significativo entre 2019 y 2021 (35,8% vs. 40,5%; p <0,01). En el lapso analizado, los pac. presen taron 3 infartos agudos de miocardio, 2 angioplastias coronarias y una revascularización miocárdica por bypass coronario.
DISCUSIÓN
La pandemia por COVID-19 ha conmocionado a la hu manidad. La Organización Mundial de la Salud (OMS) define un desastre como eventos que disrumpen la ac tividad diaria de una comunidad o sociedad, causando daños materiales, económicos o ambientales. 20 La pandemia por COVID-19 es un fenómeno de desas tre biológico, aún no resuelto y cuyas consecuencias perdurarán muchos años. 21 En el presente trabajo se logró identificar un incremento en la prevalencia de factores de riesgo entre el período pre y post pandemia, evidenciado en un aumento de prevalencia de hipertensión arterial, dislipidemia (caracterizada por HDL-C reducido), IMC, hiperglucemia y DBT tipo II. Esto estuvo asociado a un incremento en la prevalen cia de SM, particularmente por mayor frecuencia de hiperglucemia, HDL-C bajo y presión arterial elevada. Diversos estudios han evaluado la incidencia de nuevos casos de DBT, HTA y dislipidemia, con resultados discordantes. En particular la glucemia empeoró entre pacientes con DBT, sin alterar la hemoglobina glicosilada según un reciente metaanálisis. 22 Burekovic y col. mostraron un incremento de nuevos casos de DBT, en un período de tiempo semejante al evaluado. 23 Estos autores además proponen que la infección aguda de COVID-19 podría favorecer la hiperglucemia y subsecuentemente el diagnóstico de DBT. Durante el período de pandemia y confinamiento también se ha observado un incremento de HTA; no puede descartar se un impacto directo de la infección y la interacción con el sistema renina-angiotensina-aldosterona como responsable. 24 La incidencia observada en los nuevos casos de DBT e HTA, fue significativamente mayor en el período 2019-2021, comparado con 2017-2019; este resultado es sugestivo de un incremento atribuible a la pandemia y el confinamiento. Otros estudios deberían esclarecer si el detrimento del perfil cardiometabólico observado es consecuencia de los cambios adversos en el estilo de vida o una influencia directa de la infección por COVID-19.
Las observaciones en el IMC y la obesidad merecen un análisis aparte. Diversos reportes han mostrado el incremento de la obesidad y sobrepeso en relación con el confinamiento. 10,11 Esto puede explicarse ya que el aislamiento físico y social son reconocidos factores de riesgo para el desarrollo de obesidad. 25 El factor alimentario también ha colaborado, con detrimento de la calidad de la alimentación. La confluencia de la inactividad física, la permanencia en el hogar, el au mento del consumo de snacks y comidas de alta densi dad calórica, facilitan la rápida ganancia de peso. 26 La sobrealimentación se magnifica particularmente cuando hay reservas de alimentos de emergencia dis ponibles. 27 Es importante resaltar que aproximadamente 1 de cada 5 pac. presentaron un incremento de peso mayor al 5%. En este sentido, Mozaffarian y col. demostraron que la moderada ganancia de peso tiene un efecto adverso en el metabolismo, incrementa el riesgo de diabetes y la incidencia de eventos cardiovas culares. 12 Por esto, la prevención del incremento de peso observado frecuentemente durante la pandemia tal vez constituya uno de los pilares para evitar las consecuencias a largo plazo. En nuestro estudio, el incremento de peso estuvo asociado a menor edad. En este sentido, Simone et al mostraron, en una población de individuos jóvenes, que 70% de ellos reconocieron que los eventos relacionados con la pandemia por CO VID-19 afectaron su comportamiento alimentario. 28 Este grupo refirió despreocupación por el consumo de alimentos, mayor consumo de alimentos o comer para “sobrellevar la situación”, entre otras características de sus conductas alimentarias durante la pandemia. Las variables relacionadas a estos hallazgos fueron la presencia de ansiedad/depresión, manejo del estrés, dificultades financieras y los cambios bruscos de horario. La presencia de estos factores, asociado a una menor percepción de las consecuencias a futuro de los cambios en el peso, podría ser parte de la explicación.
La adherencia al tratamiento fue uno de los grandes problemas de salud durante la pandemia, esencialmen te por dificultades en el acceso a la medicación. 29 En un estudio que evaluó las dificultades de acceso a medicación en 1103 pac. con enfermedades crónicas, 51% de ellos presentaron dificultades en conseguir la medicación durante la pandemia y confinamiento, y la principal causa reportada fue que el médico no estaba en actividad. 30 Es probable que muchas de estas condiciones fueran transitorias de la primer etapa de este período. En nuestra población los pacientes con más tendencia a abandonar la medicación fueron los medicados para la HTA y los diabéticos en tratamiento con combinación de drogas. No hubo falta de adherencia a la medicación hipolipemiante.
Es importante resaltar algunas limitaciones propias de nuestro estudio. En primer lugar, se trata de pobla ción que acude a un PPS, no de población general. Aun así, la frecuencia de FRC es similar a la informada en la IV Encuesta Nacional de Factores de Riesgo. 31 El diseño retrospectivo utilizado no nos permite saber qué paso entre los dos intervalos de tiempo analizados. Esto es importante, ya que muchas de las variables analiza das pueden haber fluctuado transitoriamente (por ej: los cambios en el peso corporal o la disponibilidad de medicación) a lo largo de la pandemia.
En conclusión, nuestro estudio muestra un incre mento en la exposición a los FRC durante la pandemia y aislamiento social por COVID-19. Esto empeora el panorama adverso de exposición a dichos factores, ya presente antes de la pandemia. Los cambios vistos, en particular los ligados al aumento del IMC en individuos jóvenes, deben ser identificados para buscar un estilo de vida saludable en nuestros pacientes. Las implicancias prospectivas de estos hallazgos podrían verse en los próximos años, si estas alteraciones metabólicas no se revierten. Futuros estudios deberán monitorizar prospectivamente la evolución de estos hallazgos.