INTRODUCCIÓN
A pesar de que se han descrito muchos criterios, el diagnóstico diferencial entre taquicardia reentrante ortodrómica (TRO) a través de una vía accesoria (VACC) oculta, y taquicardia por reentrada intranodal atípica (TRNa) puede ser desafiante. 1-15 La utilidad de estas técnicas habitualmente depende de ciertos factores, como que la taquicardia sea sostenida, y la distancia desde el sitio de estimulación al circuito de la taquicardia, así como del cumplimiento de algunos requisitos, como que se realice un adecuado registro o captura de haz de His, y que la taquicardia no se interrumpa por las maniobras de estimulación o corrección del intervalo de post estimulación a causa del retraso nodal aurículo-ventricular (AV) que sucede luego del encarrilamiento desde el ventrículo derecho (VD).
Conceptualmente, estas técnicas se basan en la localización, el tamaño y la distancia del circuito a ciertas estructuras como el haz de His, el ápex o las porciones basales del VD. No se han focalizado en las características electrofisiológicas de los componentes de cada circuito. La TRO y la TRNa utilizan tejido nodal AV como brazo anterógrado del circuito de taquicardia. Sin embargo, este no es el caso del brazo retrógrado. Si bien la conducción retrógrada transcurre por una VACC en la TRO, ocurre en cambio a través de una vía lenta del nódulo AV en la TRNa (tanto en la forma lenta-lenta como en la rápida-lenta). Por ello, las propiedades de conducción retrógrada son diferentes en la TRO, típicamente independiente de la frecuencia cardíaca (FC) y en la TRNa, típicamente decremental o dependiente de la FC.
El cambio brusco de la FC que ocurre al comienzo de la taquicardia causa variaciones en las propiedades de conducción y refractariedad de los tejidos involucrados. Nuestra hipótesis es que esta diferencia en la conducción retrógrada entre la TRO y la TRNa puede evidenciarse mejor durante la inducción de la taquicardia, en términos de mayor variabilidad en el tiempo de conducción retrógrada, en los primeros latidos en las TRNa que en las TRO. Los objetivos del estudio son analizar sistemáticamente y comparar la variabilidad del tiempo de conducción retrógrada al comienzo de las TRNa y TRO, y hallar un valor de corte que constituya una nueva herramienta diagnóstica para diferenciar estas dos arritmias.
Además, incluimos unos pocos pacientes con TRO mediadas por una VACC de conducción decremental y un grupo de pacientes con TRN típica, lenta-rápida (TRNt). El análisis de las TRNt no se realizó con fines diagnósticos, sino con el objetivo de realizar una des cripción fisiopatológica del comportamiento de la conducción retrógrada en diferentes tipos de taquicardia paroxística supraventricular (TSV).
MATERIAL Y MÉTODOS
Población del estudio
Se incluyeron pacientes con TSV derivados para estudio electrofisiológico. Fueron criterios de exclusión: taquicardia irregular, preexcitación durante ritmo sinusal, taquicardia auricular, 2 mecanismos coexistentes de arritmia (p. ej., TRNa con VACC), ablación previa. Dado que el bloqueo de rama prolonga el intervalo VA en las TRO que utilizan una VACC ipsilateral, se excluyeron aquellos pacientes con bloqueo de rama transitorio luego de la inducción. Ningún paciente tenía cardiopatía estructural. Los comités de ética e investigación de los centros participantes aprobaron el estudio.
Estudio electrofisiológico
Luego de la toma de consentimiento informado, se realizó el estudio electrofisiológico con los pacientes en ayunas y anestesia local, sin sedación. Todas las drogas antiarrítmicas se discontinuaron al menos 5 vidas medias antes del estudio. Se registraron trazados electrocardiográficos de superficie e intracavitarios en un polígrafo digital, y se analizaron electrónicamente a 200 mm/s, en forma ciega por 2 electrofisiólogos. En estas condiciones, el margen de error esperado de la medición de intervalos intracardíacos se considera ±5 ms a 100 mm/s, y menor a mayores velocidades (±1 ms a 400 mm/s). 16
Los diagnósticos de TRN y TRO se realizaron de acuerdo con los criterios electrofisiológicos convencionales 2,5-15,17-19 y con el resultado de la ablación. La TRNa rápida-lenta se consideró cuando el intervalo AH fue menor que 180 ms y la relación AH/HA fue menor que 1 durante la taquicardia. 20-22 Los criterios de ablación exitosa fueron: no inducibilidad de taquicardia, eliminación de conducción por VACC en las TRO y eliminación de conducción sostenida a través de vía lenta en las TRNa. Se indujo TSV mediante estimulación programada auricular o ventricular. Se administró isoproterenol si la taquicardia era no inducible o no sostenida.
Para evaluar la variabilidad del tiempo de conducción retrógrada medimos los intervalos VA de los primeros latidos de la taquicardia ocurridos luego de la inducción, hasta que este intervalo se mantuvo estable. Se asumió como intervalo VA estable cuando su duración no se mo dificó por 3 latidos consecutivos y fue igual al intervalo VA de la taquicardia establecida. El intervalo VA se midió desde el comienzo del complejo QRS en una derivación de superficie hasta un electrograma bipolar auricular septal (habitualmente seno coronario proximal). Preferimos el registro de seno coronario debido a que el electrograma ventricular es de campo lejano y bajo voltaje, y permite una clara identificación del comienzo del electrograma auricular y su posición estable. Se identificaron los intervalos VA máximo (VAmax) y mínimo (VAmin), y se calculó el ΔVA para cada taquicardia (ΔVA = VAmax - VAmin), independientemente de la duración del intervalo VA estable.
También contamos el número de latidos necesarios para que el intervalo VA se estabilizara.
Análisis estadístico
Las variables discretas se expresaron como porcentajes y las continuas como media ± desviación estándar o mediana y rango intercuartílico (RIC 0,25-0,75) según su distribución. Se utilizaron las pruebas de chi cuadrado o exacta de Fisher (variables discretas) y la prueba U de Mann-Whitney (variables continuas). La sensibilidad, especificidad y los valores predictivos positivo (VPP) y negativo (VPN) se calcularon utilizando el diagnóstico del estudio electrofisiológico como gold standard. Se calculó el área bajo la curva ROC (ABC) para las variables ΔVA y el número necesario de latidos para que el intervalo VA se estabilizara, para la diferenciación de TRO y TRNa. El estadístico J de Youden fue tomado en cuen ta para hallar el mejor punto de corte para esas variables. (23) Un valor de p <0,05 fue considerado estadísticamente significativo. Se utilizó el software IBM SPSS v.26 (Armonk, NY, EE. UU.).
RESULTADOS
Se incluyeron 156 pacientes (73 hombres), con edad mediana 46 (29-65) años. Se diagnosticó TRNa en 37 pacientes. Sesenta y cuatro pacientes tuvieron TRO mediante una VACC oculta clásica, de conducción rápida (haz de Kent) de ubicación septal (n = 33), lateral izquierda (n = 30) y lateral derecha (n = 1). También incluimos seis pacientes con TRO mediada por VACC de conducción decremental (tipo Coumel) que se analizaron en forma separada. Los 49 casos restantes componen el grupo de pacientes con TRNt.
Análisis de las TRNa
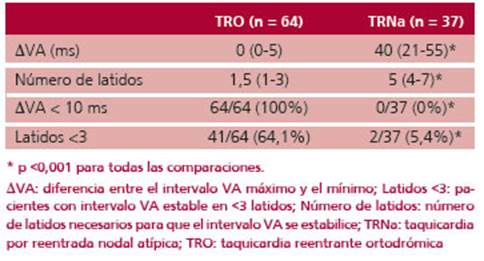
Todas las TRNa tuvieron algún grado de variabilidad en el tiempo de conducción retrógrada; en otras palabras, ninguna TRNa mostró un intervalo VA fijo. La mediana de ΔVA fue 40 (21-55) ms, y el intervalo VA se estabilizó en 5 4-7 latidos. (Figura 1)
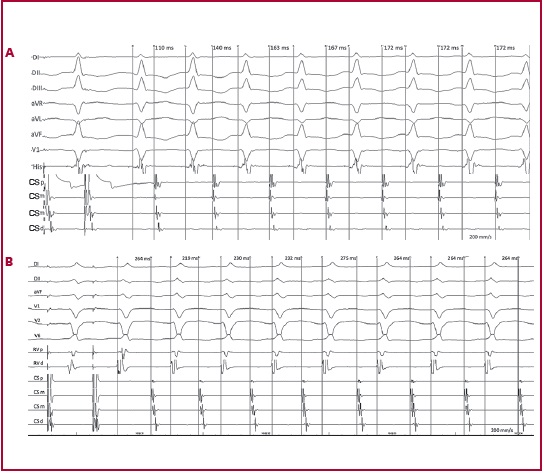
Fig. 1 Inducción de TRNa en 2 pacientes diferentes. A: in ducción mediante estimula ción auricular programada. El intervalo VA se estabiliza en el 5to latido y el ΔΔVA es 62 ms (máximo intervalo VA: 172 ms; mínimo intervalo VA: 110 ms). El intervalo VA se midió desde el comienzo del complejo QRS en V1 hasta el electrograma auricular en el seno coronario proximal. Los registros intracavitarios son haz de His y seno coronario (CS) proximal (p), medio (m) y distal (d). B: inducción mediante estimu lación auricular programada. El intervalo VA se estabiliza en el 6to latido y el ΔVA es 56 ms (máximo intervalo VA: 275 ms; mínimo intervalo VA: 219 ms). El intervalo VA se midió desde el comienzo del complejo QRS en V2 hasta el electrograma auricular en el seno coronario medio. Los registros intracavitarios son ventrículo derecho (RV) proximal (p) y distal (d) y seno coronario (CS) proximal (p), medio (m) y distal (d).
Comparación con las TRO
Treinta y dos (50%) TRO no tuvieron variabilidad en el intervalo VA. (Figura 2) El ΔVA fue 0 (0-5) ms en las TRO, significativamente menor que en las TRNa (p <0,001). El intervalo VA se estabilizó en 1,5 (1-3) latidos, significativamente antes que en las TRNa (p <0,001). (Tabla 1) Estos hallazgos fueron similares en vías accesorias septales y de pared libre.
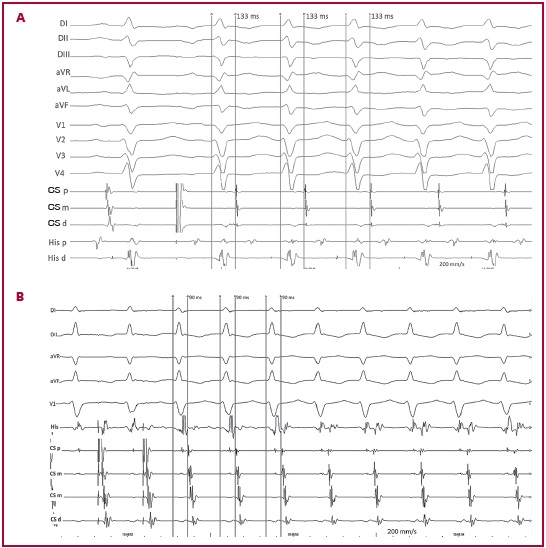
Fig. 2 Inducción de TRO que utiliza una vía accesoria septal en 2 pacientes diferentes. A: inducción mediante extraestímulo auricular sobre ritmo sensado. La taquicardia tiene un intervalo VA fijo desde el primer latido. El ∆ΔVA es 0 ms. El intervalo VA se midió desde el comienzo del complejo V2 hasta el electrograma auricular en el seno coronario proximal. Los registros intracavitarios son seno coronario (CS) proximal (p), medio (m) y distal (d), y haz de His proximal (p) y distal (d). B: inducción mediante estimulación auricular programada. La taquicardia tiene un intervalo VA fijo desde el primer latido. El ∆ΔVA es 0 ms. El intervalo VA se midió desde el comienzo del complejo V2 hasta el electrograma auricular en el seno coronario proximal. Los registros intracavitarios son haz de His (H) y seno coronario (CS) proximal (p), medio (m) y distal (d).
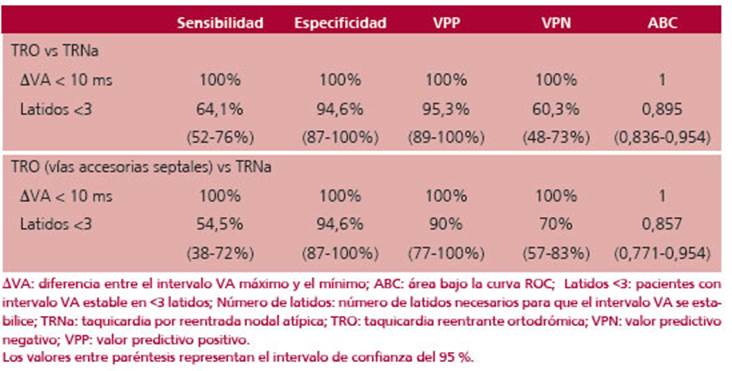
Ninguna TRO tuvo un ΔVA ≥10 ms. Como se muestra en la figura 3, un valor de ΔVA <10 ms diferenció TRO de TRNa con un 100% de sensibilidad, especificidad, VPP y VPN. La estabilización del intervalo VA en menos de 3 latidos identificó TRO con una sensibilidad, especificidad, VPP y VPN del 64,1%, el 94,6%, el 95,3% y el 60,3% respectivamente; y un ABC de 0,895. (Tabla 2)
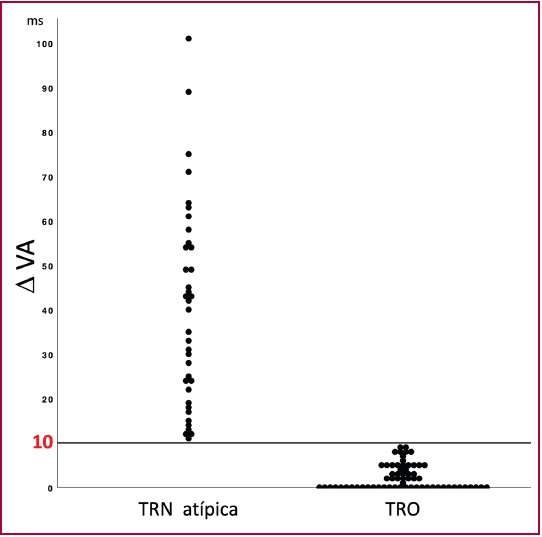
Fig. 3 El diagrama de dispersión muestra valores indivi duales de ∆VA en TRNa y TRO. La línea en 10 ms representa el valor de corte para diferenciar estos 2 mecanismos de arritmia.
La comparación entre TRNa y TRO mediante VACC septales (n = 33) arrojó resultados similares. Un ΔVA <10 ms identificó TRO con un 100% de sensibilidad, especificidad, VPP y VPN. La estabilización del inter valo VA en menos de 3 latidos predijo TRO con una sensibilidad, especificidad, VPP y VPN del 54,5%, el 94,6%, el 90% y el 70% respectivamente; y un ABC de 0,857. (Tabla 2)
Subgrupo de pacientes con VACC de conducción decremental
En los seis pacientes con VACC de conducción decremental, el ΔVA fue significativamente menor (15 [5-20] ms; p = 0,006) que en pacientes con TRNa, pero el intervalo VA se estabilizó en similar cantidad de latidos (4 [3-7]; p = 0,481). Un ΔVA <20 ms identificó a estos pacientes con una sensibilidad, especificidad, VPP y VPN del 83,3%, el 74,2%, el 38,5% y el 95,8% respectivamente; y un ABC de 0,844. Se comparó a las TRO por vías decrementales con las TRNa rápidas-lentas, ya que se presentan con TSV con RP largo. Un ΔVA <20 ms predijo una TRO mediada por vías de conducción decremental con una sensibilidad, especificidad, VPP y VPN del 83,3%, el 73,3%, el 55,6% y el 91,7% respectivamente; y un ABC de 0,856.
Subgrupo de pacientes con TRN típica
Con el objetivo de analizar las características de la conducción retrógrada a través de la vía rápida, incluimos 49 pacientes con TRN típica. Todos ellos mostraron algún grado de variabilidad en el tiempo de conducción retrógrada. El ΔVA fue 10 (6-16) ms y el intervalo VA se estabilizó en 4 (3-4,5) latidos. Esto representa un comportamiento intermedio de la conducción retrógrada. La variabilidad del intervalo VA (tanto en el ΔVA como en el número necesario de latidos para su estabilización) fue significativamente menor que en las TRNa y mayor que en las TRO (p <0,001 para ambas comparaciones).
En forma global, la variabilidad del intervalo VA no mostró un comportamiento incremental o decremental. Por el contrario, el intervalo VA se prolongó o acortó latido a latido de manera impredecible hasta que alcanzó una duración estable. Se utilizó infusión de isoproterenol para la inducción de la taquicardia en el 15% de los pacientes. Estas taquicardias fueron más rápidas que aquellas sin isoproterenol (longitud de ciclo de 306 ms, frente a 354 ms; p <0,001) pero el ΔVA y el número de latidos necesario para que se estabilizara el intervalo VA no fueron significativamente diferentes. La variabilidad del intervalo VA fue similar en taqui cardias inducidas mediante estimulación programada auricular o ventricular.
DISCUSIÓN
Los hallazgos de nuestro estudio muestran que las TRO muestran mínima o nula variabilidad de los primeros intervalos VA después de la inducción de la taquicardia. Contrariamente, todas las TRNa tuvieron algún grado de variabilidad del intervalo VA. Esta mayor variabilidad se manifestó como una mayor diferencia entre el intervalo VA más largo y el más corto (ΔVA), así como una mayor cantidad de latidos necesarios para que el intervalo VA se estabilizara. Un ΔVA con un valor menor que 10 ms diferenció TRO de TRNa con un 100% de sensibilidad, especificidad, VPP y VPN. Este hallazgo es sumamente relevante, principalmente en casos de vías accesorias septales ocultas donde las estrategias de ablación del circuito reentrante difieren sustancialmente de las empleadas en la TRNa.
Estudios previos
La variabilidad en la relación aurículo-ventricular durante la taquicardia se ha relacionado constantemente con la taquicardia auricular. 24,25 Esta puede ocurrir espontáneamente o en respuesta a maniobras de esti mulación. De hecho, este criterio se ha utilizado para diferenciar la taquicardia auricular de la TRN, en la cual la activación auricular se asume como “vinculada” a la activación ventricular. 1,5,24-26 Esta asunción también se ha considerado para las TRO a lo largo de todas las publicaciones sobre TSV.
Un estudio reciente mostró cambios en el tiempo de conducción retrógrada luego de la inducción de TRNa rápida-lenta. 27 Los autores reportaron un acortamiento del primer intervalo HA al compararlo con el HA de la taquicardia establecida. Nosotros analizamos todos los intervalos VA desde el comienzo de la taquicardia hasta que alcanzó una duración estable durante 3 latidos consecutivos e incluimos no solo TRNa rápidas-lentas, sino todas las TRNa, así como también TRO. Como se mencionó previamente, la variabilidad del intervalo VA en nuestro estudio no tuvo un patrón uniforme (incremental o decremental).
En un análisis sobre 411 pacientes con TRN típica y atípica, Taniguchi et al. reportaron variaciones en la relación P-QRS durante la taquicardia. 28 Los autores definieron variación de la relación P-QRS durante la taquicardia como un cambio de los intervalos AH y HA mayor que 20 ms junto con un cambio en la relación AH/HA. Este fenómeno se halló en un 19% de pacientes con TRNa al comienzo de la taquicardia (solo 3 pacientes), durante un bloqueo AV tipo Wenckebach o 2:1, o al momento de la terminación de la taquicardia, tanto espontánea como secundaria a la administración de adenosina. Este estudio no incluyó pacientes con TRO. La variabilidad del intervalo VA en la inducción de la taquicardia nunca se utilizó como un criterio para distinguir TRNa de TRO. Nosotros analizamos la relación VA solamente en la inducción de la taquicardia, tanto en TRNa como en TRO, y hallamos que todas las TRNa tuvieron algún grado de variabilidad, en comparación con solo el 50% de las TRO. El ΔVA fue menor que 10 ms en todas las TRO y en ninguna TRNa.
Se trata de un criterio fácil de aplicar que está exento de las limitaciones habituales de las maniobras electrofisiológicas comúnmente utilizadas (p. ej. taquicardia no sostenida, terminación durante intentos de encarrilamiento, pérdida de captura durante la estimulación, registro o captura inadecuada del haz de His). Puede evaluarse midiendo los intervalos VA iniciales de la taquicardia, sin maniobras adicionales. El único requisito para cumplir es la inducción de la taquicardia.
En el estudio de Obeyesekere et al. también se enfocaron en la inducción de la taquicardia para di ferenciar TRO de TRNa. Ellos propusieron aplicar durante la inducción criterios que se utilizan luego del encarrilamiento (intervalo post estimulación e intervalo estímulo-aurícula), a fin de lidiar con las taquicardias no sostenidas. 29 Sin embargo, la marcada variabilidad de los intervalos VA iniciales en nuestro estudio (ΔVA = 40[21-55] ms en TRNa) puede conducir a un falso diagnóstico con esta maniobra. Además, el criterio propuesto por Obeyesekere está limitado a las taquicardias inducidas desde el ventrículo. Nuestros hallazgos fueron similares en taquicardias inducidas mediante estimulación auricular y ventricular. El hecho de que un adecuado diagnóstico haya se haya realizado en una mediana de 5 latidos desde la inducción de la taquicardia, sugiere la potencial utilidad de la variabilidad del intervalo VA en TSV no sostenidas.
El valor del ΔVA para el diagnóstico de TRO es independiente de la localización de la VACC. La utilidad de muchos criterios diagnósticos descriptos es menor en presencia de VACC laterales izquierdas. 4,30-32
Posibles mecanismos
Como se mencionó previamente, el brazo retrógrado del circuito de la taquicardia tiene propiedades diferentes en las TRO y en las TRNa. El período refractario es más largo en el primer latido de la taquicardia y se va acortando progresivamente con el comienzo de esta. En este escenario, la conducción retrógrada que sucede a través de una vía lenta nodal puede ser menos uniforme y mostrar tiempos de conducción diferentes que la que ocurre a través de una VACC con conducción todo o nada. 33,34
Otra posible explicación para la variabilidad del intervalo VA en las TRNa es la penetración oculta del extraestímulo que inicia la taquicardia, que resulta en diferentes tiempos de conducción y grados de refractariedad en el resto del circuito. La conducción oculta entre las vías rápida y lenta se demostró en pacientes con doble fisiología nodal AV. 35,36
Finalmente, una vía final común superior podría ser asiento de los cambios en la conducción retrógrada. 37,38 Dado que las TRNt tuvieron una menor variabilidad VA que las TRNa, debería asumirse un comportamiento diferente de la vía final común en estas dos situaciones.
Limitaciones
Si bien el ΔVA mostró excelente precisión diagnóstica, tiene algunas limitaciones. Las taquicardias irregulares no se incluyeron a fin de evitar la influencia de los cambios de longitud de ciclo o de la conducción anterógrada sobre el tiempo de conducción retrógrada. El valor de nuestro criterio es el de identificar pequeños cambios en los intervalos VA iniciales de una taquicardia regular. También se excluyeron las taquicardias con bloqueo de rama transitorio. Los hallazgos del presente estudio no aplican en estas dos situaciones.
Las taquicardias auriculares también se excluyeron del estudio. Dado que estas taquicardias pueden tener variaciones del intervalo VA, deben descartarse mediante otros criterios antes de realizar el diagnóstico de TRNa.
CONCLUSIÓN
El tiempo de conducción retrógrada luego de la inducción de TSV es significativamente más variable (en términos de ΔVA y número necesario de latidos para que el intervalo VA se estabilice) en las TRNa que en las TRO. Un ΔVA <10 ms distinguió TRO de TRNa con un 100% de sensibilidad y especificidad. Presentamos un nuevo método, simple y preciso, que no requiere maniobras adicionales a la inducción de la taquicardia, y que debería emplearse para realizar el diagnóstico diferencial entre TRNa y TRO, independientemente de la localización de la VACC.