INTRODUCCIÓN
La tungiasis es una infección cutánea producida por la introducción en la piel de la hembra grávida de la pulga Tunga penetrans (también llamada “pulga de arena”,“bicho do pé“, “nigua”, entre otras denominaciones). Se trata de una pulga hematófaga que mide aproximadamente 1mm, perteneciente al phyllum Artrópoda, orden Siphonaptera. No afecta de manera específica al hombre: también puede infestar cualquier mamífero de sangre caliente (especialmente cerdos). Su hábitat son los suelos secos y arenosos.1,4
Es endémica en áreas del Caribe, América del Sur y África Subsahariana. En laArgentina, en zonas del Noreste y Mesopotamia.1,2,4
Es una enfermedad estrechamente relacionada con la pobreza y considerada por la Organización Mundial de la Salud como un problema de salud pública desatendido,subestimado. La prevalencia es mayor en niños y ancianos. Los pacientes que residen en zonas endémicas llegan a contraer una alta carga parasitaria, con múltiples lesiones que producen gran morbilidad y discapacidad. 4
En los últimos años se ha observado un aumento de las infecciones en turistas que viajan a zonas endémicas(casos importados). En general, estos pacientes presentan escasas lesiones con buena evolución deellas.1,4
Presentamos el caso deuna niña de 5 años de edad, oriunda de zona sur del Gran Buenos Aires, quien vacacionó en playas del Caribe y a su regreso presentó lesiones compatibles con picaduras por Tunga penetrans, las cuales posteriormente evolucionaron de manera inesperada mediante la aparición de un fenómeno isotópico. Este describe la aparición de nuevas lesiones en la misma localización, en este caso con formación de granulomas piógenos.
CASO CLÍNICO
Se presenta una paciente de sexo femenino, de cinco años de edad , con residencia en zona sur del Gran Buenos Aires. Sin antecedentes patológicos de relevancia, concurre al Servicio de Dermatología por presentar lesiones papulosas adquiridas , localizadas en dorso del pie izquierdo ligeramente pruriginosas, de dos semanas de evolución. Tres de ellas son de 4mm y otras tres, puntiformes(Figura 1).
En la base del segundo dedo del pie, se evidenciaba el aspecto crateriforme de una de ellas(Figuras 1 y 2),la cual había presentado signos de sangrado, según relato materno; y sobre el tercer dedo había dos pápulas confluentes con un halo hiperqueratósico y un punto negro central(Figuras 1 y 3).
Como dato epidemiológico importante, la familia mencionó haber vacacionado unas semanas antes en playas del Caribe(Playa del Carmen).
Se plantearon los siguientes diagnósticos diferenciales:
Cuerpo extraño
Verrugas vulgares
Moluscos contagiosos
Escabiosis
Ectoparasitosis de zonas endémicas:miasis, larva migrans,tungiasis.
Se realizó curetaje de una de las lesiones y electrocoagulación,procedimientos que debieron interrumpirse por no tolerancia de la niña.
Se obtuvo material de la lesión, se colocó en portaobjeto y se pudo visualizar mediante microscopia óptica el agente etiológico Tungapenetrans (Figura 4). A mayor aumento, se observó la birrefringencia del parásito con su cutícula de quitina (Figura 5) y el abdomen con huevos y el tubo digestivo de la pulga (Figura 6).
Se realizó tratamiento con ivermectina 200 microgramos/kg, la cual se repitió a los diez días, tópicos con tiabendazol y antibioticoterapiavía oral.
Se indicó adelantar calendario de vacunación para cobertura de dosis de vacunación antitetánica.
A la semana de finalizado el tratamiento, se observa una evolución favorable con remisión de la mayoría de las lesiones, y costra postelectrodesecación en la pápula de donde se extrajo la pulga y se intervino posteriormente con el procedimiento electroquirúrgico(Figura 7).
Al mes, la paciente consulta nuevamente por la aparición de pápulas rojo-purpúreas,cupuliformes, de aspecto vascular, asintomáticas en el dorso del pie izquierdo. Lo llamativo era que se disponían exactamente en idéntica localización donde había presentado las picaduras por Tunga penetrans, lo cual correspondería a un fenómeno isotópico(Figuras 8 y 9).
Se realiza biopsia de piel de pápula vascular en dorso del pie, protocolo N° GR 18-35425, con punch cutáneode 0,4 cm, que informa:
Se observaron formaciones dérmicas de tipo vascular capilar de disposición lobular, sin infiltrado inflamatorio, confluentes en dermis superficial (Figura 10).
Epidermis adelgazada, no ulcerada, con formación de collarete papilar, algunos vasos dérmicos con discreto infiltrado inflamatorio. No se observaron ectoparásitos ni huevos(Figura 11).
Histopatología compatible con hemangioma capilar lobular del tipo granuloma piógeno (Figuras 10 y 11).13
COMENTARIO
Sobre la base del diagnóstico obtenido mediante la biopsia,y de la clínica manifestada por la paciente, evaluamos que se trataría de un fenómeno isotópico con la formación de granulomas piógenos en la misma localización en la piel donde se hallaban primariamente las picaduras por Tungapenetrans.
El término “isotópico” (iso: mismo, topos: lugar) describe esta manifestación, es decir el desarrollo de un nuevo trastorno en la piel, en el mismo sitio donde hubo otra patología cutánea previa, no relacionada y ya resuelta por completo. Es decir, que se define como la aparición de nuevas lesiones en una localización previamente afectada.7
Esta manifestación fue denominada asípor Wolf et al en 1995, pero ya había sido descripto por Wyburn-Mason, un neurólogo inglés que reportó 26 casos de pacientes con tumores malignos, desarrollados en la misma zona donde hubo previamente herpes zóster o una erupción de herpes simple.Herpes zóster es usualmente la primera lesión, seguida de una segunda condición -comúnmentegranuloma anular-o una neoplasiamaligna (Carcinoma Espinocelular o Carcinoma Basocelular), infiltraciones por leucemia /linfomas, reacciones inflamatorias como liquen plano, dermatitis de contacto, psoriasis e infecciones (micosis, moluscos contagiosos, verrugas, forúnculos). También hay reportes de erupciones acneiformes, morfea, dermatosis eosinofílicas, sarcoma de Kaposi, angiosarcoma, eritema anular centrífugo.La patogénesis de este fenómeno aún no fue dilucidada.7,8, 15
No hemos hallado en la revisión bibliográfica la presencia de fenómeno isotópico tras la infección por Tunga penetrans, ni tampoco granulomas piógenos como reacción secundaria, tal como se presentó en nuestra paciente.
Indicamos tratamiento de las lesiones vasculares con crema tópica local con timolol al 0,5%, como opción terapéutica no invasiva para la niña. Hay varios autores que reportan su efectividad en granulomas piógenos.10,11,12
La niña continúa en seguimiento.
DISCUSIÓN
La Tungiasis es considerada una enfermedad oriunda de América Central, Caribe y Sudamérica. Es una enfermedad propia de áreas pobres, donde el ser humano tiene contacto estrecho con animales domésticos como perros, cerdos y ganado, los que hacen de intermediario en el ciclo biológico. Se encuentra en pisos contaminados como establos, cobertizos, gallineros, chozas, viviendas precarias y criaderos de cerdos, desde donde incluso es posible una diseminación epidémica. La infestación se ve favorecida por maloshábitos, como caminar descalzo, dormir sobre el suelo y deficiente higiene. Prevalece en niños entre los 5 y 14 años de edad, en ambos sexos porigual.2,3, 14
Muchos casos son adquiridos durante viajes a zonas endémicas y constituyen un desafío diagnósticosería después del regreso al país de origen del paciente.1, 4
El cuadro clínico esta producido exclusivamente por la pulga hembra, que mide aproximadamente 1 mm y es de color pardo- rojizo. Luego de la copulación en el suelo, el ectoparásito macho muere y la hembra tiene poca habilidad para saltar, por lo que los sitios de más frecuente afección se encuentran en los pies: áreas periungueales, espacios interdigitales y plantas. Aunque otras localizaciones también han sido descriptas.2, 4
El parásito excava en la dermis superior, desde donde se alimenta del plexo vascular superficial. La hembra fecundada llega a alcanzar el tamaño de 1 cm y expele los huevos hacia el exterior a través de la apertura de su exoesqueleto sobre la superficie cutánea. Luego de un período de alrededor de 5 semanasdurante las cuales libera cientos de huevos al exterior, la hembra muere. En el suelo los huevos eclosionan y cumplen su ciclo larvario hasta parásito adulto.1, 4
El diagnóstico se basa en los antecedentes epidemiológicos, el cuadro clínico (morfología y localización de las lesiones) y la dermatoscopía,donde pueden hallarse características clásicas (Figura 12).2, 4
Algunos autores mencionan que la biopsia no se realiza como procedimiento de rutina.
En nuestro caso, arribamos al diagnóstico luego de la extracción del contenido de una de las lesiones mediante curetaje y la observación directa mediante microscopia óptica, durante la cual se pudo observar, a mayor aumento, la birrefringencia de la cutícula de quitina del ectoparásito.
Las lesiones se manifiestan al inicio como pápulas eritematosas o parduscas de 1 a 2 mm, con un punto central negruzco que corresponde al segmento posterior del abdomen, asintomáticas al principio, luego pruriginosas, dolorosas al tacto y, según su ubicación, también al deambular. Las lesiones aumentan progresivamente de tamaño a medida que se acumulan los huevos en el saco gestacional, hasta alcanzar 5 a 10 mm,completando la tríada clínica: 1- punto negro central que correspondería a la cloaca; 2- halo translúcido alrededor que correspondería al abdomen lleno de huevos; y 3- hiperqueratosis periférica que correspondería a una reacción por cuerpo extraño de la piel circundante. Las lesiones pueden ser únicas, escasas o múltiples.2, 4 Las lesiones múltiples en los pies se ven en países donde la enfermedad es endémica, observándoseinfestaciones recurrentes que causan gran morbilidad, con discapacidad e infecciones comoimpetiginización, sepsis,gangrena e incluso tétanos en personas no vacunadas2,4.
El tratamiento de elección son los métodos quirúrgicos de extracción, como el curetaje, la electrocoagulación o la escisión quirúrgica completa de la lesión.2
Aún existe controversia entre varios autores en cuanto a la efectividad de los tratamientos médicos con tiabendazol tópico y/o ivermectinasistémica.1, 2 Con respecto a la ivermectina, hay autores que destacan su utilidad.5
Se indica profilaxis antitetánica en no vacunados y antibióticos1-4tópicos y/o sistémicos para prevenir la sobreinfección de las lesiones.3
En nuestro caso clínico indicamos también los tratamientos médicos,ya que los quirúrgicos únicamente pudieron realizarse en una de las lesiones debido a que la niña no pudo tolerar la continuación del procedimiento.
La prevención consiste en usar calzado, usar insecticidas en viviendas y lugares de riesgo, evitar el contacto con animales parasitados.1, 2, 4
CONCLUSIONES
La importancia del caso es dar a conocer el hallazgo de una entidad poco frecuente en nuestro medio. Se destaca la trascendencia de arribar al diagnóstico de tungiasis en los viajeros que regresan desde un área endémica y presentan lesiones compatibles (casos importados), teniendo en cuenta que la población pediátrica puede afectarse con mayor frecuencia por sus hábitos de caminar sin calzado.
Asimismo,destacamos la utilidad de la microscopia óptica como método diagnóstico en la observación directa de Tunga penetrans y sus características anatómicas.
Y, por último, dejamos en evidencia la evolución inusual del caso con la presentación del fenómeno isotópico y presencia de hemangiomas capilares lobulares (granulomas piógenos) un mes después de resuelta la afección,en el sitio de la infestación primaria por las picaduras de la Tunga penetrans.

Figura 3. Dos pápulas confluentes con un halo hiperqueratósico y un punto negro central característico que denota la presencia del abdomen y región cloacal de lapulga de arena.
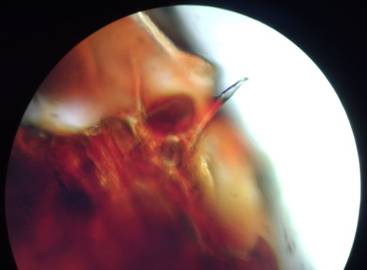
Figura 5 Observación directa con microscopia óptica (40 X) birrefringencia de la cutícula de quitinay aspecto anatómico de Tunga penetrans.

Figura 8 Fenómeno isótopico: se muestran las pápulas al inicio del cuadro clínico, manifestación de la infección por Tunga penetrans, y las “pápulas”cupuliformes vasculares (granulomas piógenos) que aparecieron en la misma localización que las primeras, al mes de resuelta la tungiasis, respectivamente.

Figura 9 Fenómeno isótopico: se muestran las pápulas al inicio del cuadro clínico, manifestación de la infección por Tunga penetrans, y las “pápulas”cupuliformes vasculares (granulomas piógenos) que aparecieron en la misma localización que las primeras, al mes de resuelta la tungiasis, respectivamente.

Figuras 10 Histopatología de las lesiones vasculares, (hematoxilina-eosina(10x) y (40) en la dermis superficial, formaciones de tipo vascular de disposición lobular. Epidermis adelgazada con formación de collarete papilar. No se observan elementos anatómicos del parásito ni huevos. Hemangioma capilar lobular - granuloma piógeno -

Figuras 11 Histopatología de las lesiones vasculares, (hematoxilina-eosina(10x) y (40) en la dermis superficial, formaciones de tipo vascular de disposición lobular. Epidermis adelgazada con formación de collarete papilar. No se observan elementos anatómicos del parásito ni huevos. Hemangioma capilar lobular - granuloma piógeno



















