INTRODUCCIÓN
El síndrome de sensibilidad a fármacos con eosinofilia y síntomas sistémicos (drugreaction with eosinophilia and systemic symptoms; DRESS, por sus siglas en inglés) es una reacción adversa a drogas, potencialmente fatal, que se presenta con rash cutáneo, eosinofilia periférica y compromiso sistémico, con fiebre, adenopatías y hepatitis. Presenta una mortalidad cercana al 10% por lo que requiere un pronto diagnóstico y tratamiento.¹ Es causado por fármacos como carbamazepina, alopurinol, fenitoína, fenobarbital, lamotrigina, sulfasalazina y vancomicina, y generalmente ocurre entre 2-8 semanas posteriores a la administración del fármaco implicado.²
La tuberculosis constituye un problema de salud público a nivel mundial. En nuestro país tiene una incidencia elevada (26,5 cada 100.000 habitantes).³ Los esquemas estándares de tratamiento tienen una duración de 6 meses e incluyen fármacos de primera y segunda línea, los cuales han sido asociados a DRESS, dentro de otros efectos adversos.
El desarrollo de esta grave farmacodermia obliga a la suspensión del tratamiento, aumentando la probabilidad de fracaso terapéutico, morbilidad y mortalidad.
El objetivo de esta publicación es presentar el caso clínico de un paciente con pleuresía tuberculosa y síndrome DRESS secundario al tratamiento, exponiendo el manejo clínico y terapéutico, que resulta un desafío en estas circunstancias.
CASO CLÍNICO
Paciente masculino de 31 años de edad, etilista social, privado de su libertad, sin otros antecedentes patológicos de relevancia, que cursó internación por pleuresía tuberculosa, donde inició tratamiento de primera línea con cuádruple asociación (isoniacida, rifampicina, pirazinamida, etambutol). A los 15 días desarrolló fiebre y exantema toracoabdominal, que luego se generalizó. Fue atendido en guardia de urgencias donde se le administró dexametasona intramuscular, sin suspensión de la medicación. Evolucionó con disnea progresiva, ingresando a los siete días a Unidad de Cuidados Intensivos por distrés respiratorio severo con requerimiento de asistencia respiratoria mecánica y soporte vasopresor (noradrenalina).
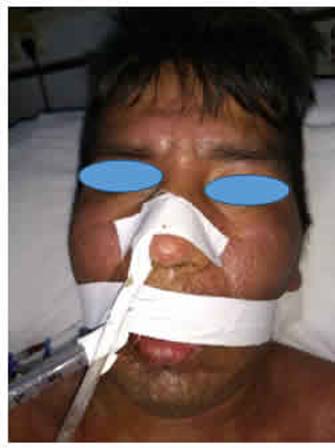
Al examen físico presentaba edema facial, exantema maculopapular morbiliforme generalizado y presencia de múltiples pústulas. Se constataron adenopatías cervicales, axilares e inguinales y hepatomegalia. (Figs 1 y 2)

Figura 2: Rash morbiliforme, pápulas eritematosas y pústulas en tórax, abdomen y miembros inferiores.
Se solicitaron exámenes complementarios. La biometría hemática mostró leucocitosis con eosinofilia (Glóbulos blancos 17410/μL, eosinófilos 13% = 2263, neutrófilos 65%, linfocitos 13%, monocitos 6,7%, basófilos 0,7%, Plaquetas 390.000/ μL), elevación de transaminasas (GOT 254 U/l, GPT 348 U/l, FAL 274 U/l [valores previos GOT 14 U/l GPT 41 U/l FAL 91 U/l]), e hipoxemia arterial (pO2 55,3 mmHg). Se tomaron hemocultivos que resultaron negativos. Serologías para VIH, VDRL, HBsAg, VHC negativas. Leptospirosis PCR y anticuerpos (macroagutinación con antígeno TR) negativos. Dengue Antigenemia NS1 negativa. Hantavirus anticuerpos ELISA IgG-IgM negativos. CMV IgG 2049 (positivo) IgM 138 (no reactivo). Parasitológico directo y seriado de material fecal negativo.
Se solicitó tomografía axial computada (TAC) de tórax, que evidenciaba engrosamiento del intersticio peribroncovascular y centrolobulillar, y derrame pleural derecho leve. (Fig 3). La ecografía abdominal mostraba hígado heterogéneo, aumentado de tamaño.

Figura 3: TAC de tórax. Engrosamiento del intersticio peribroncovascular y centrolobulillar. Derrame pleural derecho leve.
Se realizó un lavado broncoalveolar (BAL) cuyos resultados fueron: cultivo para gérmenes comunes, micobacterias y hongos negativo. Ziehl-Nielssen negativo. Chlamydophila psittaci-PCR negativo. Influenza A-PCR negativo. Influenza B-PCR negativo. Mycoplasma pneumoniae-PCR negativo. Chlamydophila pneumoniae-PCR en ANF negativo.
Se tomaron dos biopsias de piel, cuyo informe anatomopatológico revelaba pústula intraepidérmica con vacuolización basal, caída de pigmento melánico y marcada congestión de vasos papilares. En dermis, denso infiltrado linfohistiocitario perivascular con eosinófilos aislados. Diagnóstico: los hallazgos mencionados pueden corresponder a reacción por fármacos. (Figs 4, 5, 6)

Figura 4: Tinción con Hematoxilina-Eosina (H-E). 10x. Pústula intraepidérmica con vacuolización basal.

Figura 5: Tinción con H-E. 40x. Denso infiltrado linfohistiocitario perivascular con eosinófilos aislados en dermis.
Teniendo en cuenta el rash cutáneo acompañado de fiebre, adenopatías, hepatitis, compromiso pulmonar, eosinofilia, la exclusión de causas infecciosas, y la histopatología compatible, se arribó al diagnóstico de DRESS.
Se suspendió la cuádruple asociación, y se inició tratamiento con hidrocortisona 300 mg/día endovenoso y antihistamínicos. El paciente presentó mejoría clínica; al séptimo día se procedió a la extubación, y se continuó terapia con corticoides vía oral (prednisona), en pauta descendente.
A los 14 días, presentaba resolución del rash, ausencia de pústulas, con leve descamación generalizada y algunas máculas hiperpigmentadas residuales. (Fig 7)

Figura 7: Evolución a los 14 días de tratamiento con prednisona y suspensión de antituberculosos. Máculas residuales hiperpigmentadas. Xerodermia.
La normalización de las transaminasas se observó a partir de la semana 9 posterior a la suspensión de los fármacos antituberculosos, en tanto que el recuento de eosinófilos alcanzó valores normales en la semana 12.
A las 16 semanas del ingreso se instauró tratamiento para tuberculosis con fármacos de segunda línea, comenzando con etambutol y levofloxacina, con un cuarto de la dosis. A las 48 horas desarrolló nuevamente exantema morbiliforme ehipereosinofilia, por lo que se suspendieron dichos fármacos y se reinició prednisona. A las 4 semanas, por mejoría clínica y de parámetros de laboratorio, se inició tratamiento con isoniacida en pauta ascendente. Luego se incorporó rifampicina. Ambos fueron tolerados. El paciente fue dado de alta hospitalaria con controles estrechos por Servicio de Infectología.
DISCUSIÓN
La etiología del DRESS es generalmente considerada como una hipersensibilidad severa a un fármaco y su metabolito reactivo, que puede estar asociado con defectos enzimáticos en el metabolismo de los mismos.
Si bien muchas drogas han sido implicadas, los anticonvulsivantes aromáticos (especialmente fenitoína, carbamazepina y fenobarbital) y sulfonamidas, como la dapsona y la sulfasalazina, son las causas más comunes de DRESS. La inmunosupresión puede predisponer a desarrollar esta afección, especialmente cuando va acompañado de una infección primaria o reactivación por herpesvirus humano 6 (HHV-6).⁴
La manifestación dermatológica más frecuente es el exantema morbiliforme que compromete cara, tórax superior, miembros superiores e inferiores, aunque puede abarcar toda la superficie cutánea. El hígado es el órgano visceral más frecuentemente implicado.⁵
La histología de piel muestra típicamente un infiltrado linfocítico perivascular en la dermis papilar, con eosinófilos, linfocitos atípicos, y ocasionalmente espongiosis.⁶
No existe un estándar confiable para el diagnóstico de DRESS. Se deben excluir en primera instancia, otras condiciones potencialmente graves, incluidas infecciones, neoplasias, enfermedades autoinmunes y del tejido conectivo. Bocquet et al propusieron los criterios originales para establecer el diagnóstico de DRESS, que incluyen: (1) exantema secundario a fármacos (2) anomalías hematológicas (es decir, eosinofilia>1.5 x 10⁹/L y la presencia de linfocitos atípicos) y (3) manifestaciones sistémicas (adenopatías con ganglios linfáticos >2 cm; hepatitis conniveles de transaminasas el doble de los valores normales; nefritis intersticial; neumonitis y carditis). Se requiere la presencia de al menos 3 criterios para establecerel diagnóstico del síndrome DRESS.⁶ En los últimos años, se han desarrollado dos sistemas de diagnóstico basados en puntuaciones, por el Registro Europeo de Reacciones Adversas Cutáneas Graves (RegiSCAR)⁷, y el Comité Japonés de Investigación sobre Reacciones Adversas Cutáneas Severas.⁸ (Tablas 1 y 2)
La identificación y pronta retirada del fármaco causante es el pilar para el tratamiento del DRESS. Los pacientes con reacciones cutáneas adversas graves generalmente son hospitalizados para recibir tratamiento. Aquellos que presentan una dermatitis exfoliativa requieren fluidos, electrolitos y soporte nutricional.
Los pacientes sin evidencia clínica, de laboratorio o de imágenes de afectación renal o pulmonar y aquellos con elevación moderada de las transaminasas (<3 veces el límite superior de lo normal) pueden ser tratados sintomáticamente con corticoides tópicos de alta potencia. ⁹
Los pacientes con DRESS y compromiso severo de órganos requieren de medidas terapéuticas individualizadas según el caso. En la hepatitis aguda inducida por fármacos, los corticoides sistémicos no tienen un beneficio comprobado y no hay consenso sobre su uso. El daño hepatocelular severo puede evolucionar a insuficiencia hepática, en cuyo caso el trasplante hepático puede ser la única terapia efectiva. Por tanto, los pacientes con hepatitis severa, particularmente aquellos con ictericia deberían ser evaluados por un especialista en Hepatología. ⁹
Cuando existe compromiso severo pulmonar (disnea, radiografía de tórax anormal, hipoxemia) o renal (creatinina >150 por ciento valor basal, proteinuria, hematuria), se recomienda el uso de corticoides sistémicos (0,5 a 2 mg/kg/día de prednisona o equivalente). Los mismos deben ser mantenidos hasta obtener mejoría clínica y normalización de parámetros de laboratorio y luego se reducen gradualmente durante las siguientes 8 a 12 semanas. Una disminución más rápida puede aumentar el riesgo de recaída. ⁹
El uso de corticoides sistémicos para el tratamiento de DRESS con afectación grave de órganos no se ha evaluado en ensayos aleatorios. Sin embargo, existe un consenso general entre los expertos sobre el uso de los mismos en DRESS con compromiso orgánico grave, particularmente con afección renal y/o pulmonar. En el caso de nuestro paciente, el compromiso pulmonar severo con hipoxemia, imágenes compatibles y requerimiento de ventilación mecánica invasiva motivaron la elección de esta terapéutica.
Existen algunos reportes de casos de resolución rápida de DRESS con afección de órganos con un ciclo corto de ciclosporina oral.¹⁰∙¹¹ Aunque la evidencia es limitada, la ciclosporina puede ser un tratamiento de segunda línea para pacientes con DRESS y afección severa de órganos que no responden a corticoides sistémicos o en quienes éstos están contraindicados.
La inmunoglobulina endovenosa se ha reportado beneficiosa en algunos casos y perjudicial en otros.¹²∙¹³ Se necesita más evidencia para recomendar su uso.
No hay estudios que evalúen el tratamiento de DRESS con agentes antivirales activos contra HHV6 o CMV (ej. foscarnet, ganciclovir). Podrían ser útiles para pacientes con DRESS en los que se demuestra la reactivación del virus y se sospecha que contribuyen a complicaciones graves (ej. encefalitis, hemofagocitosis o colitis erosiva severa).¹⁴
Con respecto al DRESS asociado a fármacos antituberculosos, la mayoría de los datos en la bibliografía provienen de reportes de casos. Un estudio de cohorte retrospectivo, que incluyó 1253 pacientes adultos bajo tratamiento para tuberculosis, encontró 15 casos potenciales de DRESS (prevalencia 1,2%). El etambutol fue el fármaco más utilizado (53.5%), seguido de rifampicina (26.7%), pirazinamida (20.0%), estreptomicina (13.3%) e isoniacida (6.7%).¹⁵
Otro estudio observacional retrospectivo realizado en nuestro país, incluyó 11 pacientes en tratamiento por tuberculosis y tuberculosis multirresistente. Todos presentaron hepatitis tóxica y eosinofilia. En 10 casos pudieron identificar relación entre uno o más fármacos antituberculosos. El fármaco más comúnmente implicado con DRESS fue la rifampicina, mientras que los mejor tolerados luego de la reintroducción fueron levofloxacina, cicloserina, etambutol y estreptomicina. Con respecto al manejo terapéutico, en todos los casos se interrumpió el tratamiento para tuberculosis, seguido de la administración de antihistamínicos y metilprednisolona (1 mg/kg/día) hasta la remisión de los síntomas y recuento de eosinófilos <250 células/μl.¹⁶
CONCLUSIONES
El DRESS es una reacción adversa a fármacos severa, potencialmente mortal, por lo que su reconocimiento y tratamiento debe ser precoz.
El manejo de un DRESS durante el tratamiento antituberculoso constituye un desafío.En ocasiones los fármacos requieren suspensiones y reinicios repetidos hasta lograr determinar la droga responsable. Por otra parte, se debe tener en cuenta la inmunosupresión generada por los corticoides. Todo lo anterior constituye un riesgo para la progresión de la enfermedad, aumentando la probabilidad de fracaso terapéutico y resistencia farmacológica adquirida.
Teniendo en cuenta la elevada incidencia de tuberculosis en nuestro país, es importante considerar el DRESS en todo paciente que presente reacciones cutáneas durante el tratamiento.
ICONOGRAFÍA

Tabla 1: Sistema de puntuación para clasificar los casos de DRESS como definitivos, probables, posibles o negativos, de Kardaun et al.