INTRODUCCIÓN
La dermatomiositis (DM) es una enfermedad infrecuente del tejido conectivo caracterizada por alteraciones musculares inflamatorias coexistentes con los signos cutáneos característicos.
Puede presentarse tanto en jóvenes como en adultos, siendo mandatario en mayores de 60 años descartar la vinculación con neoplasias, debido a que la incidencia de DM paraneoplásica oscila entre 15 y 25%, los cánceres más frecuentemente responsabilizados son de pulmón, mama, estómago y ovario.1
En gran parte de los casos, los signos y síntomas cutáneos remiten al tratar la neoplasia de base.
CASO CLÍNICO
Paciente masculino de 74 años de edad, con antecedentes de hipertensión arterial, obesidad y diabetes, consultó al Servicio de Dermatología de nuestra institución por lesiones intensamente pruriginosas de dos semanas de evolución localizadas en codos, caderas y nuca.
Al examen físico se observó la presencia de pápulo-placas eccematosas en las localizaciones anteriormente descritas. Se interpretó inicialmente como eccema y se indicó betametasona tópica.
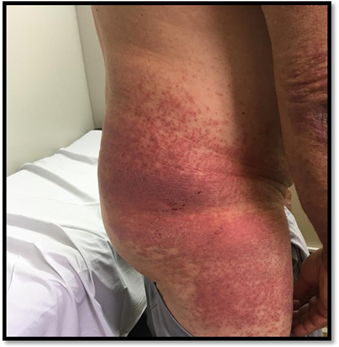
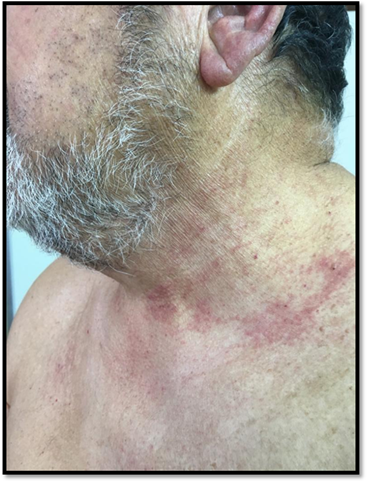
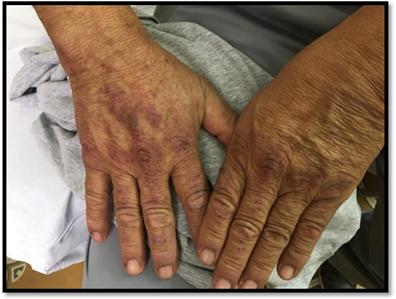
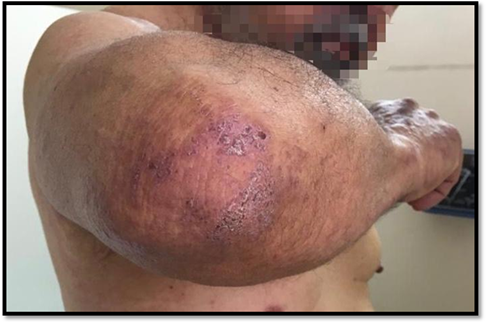
En control a las dos semanas, se evidenció notable progresión y extensión de las lesiones cutáneas. Se apreciaban placas eritematopapulosas, descamativas a predominio de glúteos, muslos y cadera (Figura 1). Eritema en rostro, cuello e infiltración de pabellones auriculares (Figura 2), edema bipalpebral, lesiones papulosas en nudillos y codos compatibles con el signo de Gottron, además de marcada fotosensibilidad. (Figuras 3-4)
Se le solicitaron: laboratorio general, anticuerpos antinucleares (ANA), perfil reumatoideo y panel de miositis, enzimas musculares (creatinfosfokinasa, aldolasa), hepatograma, serología para infecciones de transmisión sexual (ITS), ecografía abdominal y biopsia de piel. El diagnóstico presuntivo de dermatomiositis, se indicó inicialmente prednisona 30 mg vía oral y derivación al Servicio de Reumatología.
Los laboratorios informaron: Eritrosedimentación 12 mm/h, creatinfosfokinasa (CPK) 1257 U/l, transaminasa glutámico-oxalacética (GOT) 62 U/l, glutamato-piruvato transaminasa (GPT) 39 U/l, gama glutamil transpeptidasa (GGT) 115 U/l, láctico deshidrogenasa (LDH) 495 U/l, ANA 1/160. Tanto los ENA, Ac anti RO, Ac. anti LA y anticuerpos del perfil de miositis fueron negativos al igual que las serologías para ITS.
La biopsia de piel informó epidermis con leve hiperqueratosis, algunos disqueratosis y la aparición de vacuolas en la capa basal de la epidermis. También se observaba desprendimiento epidérmico por presencia de edema dérmico e infiltrado inflamatorio predominantemente linfocitario y de localización perivascular (Figura 5).
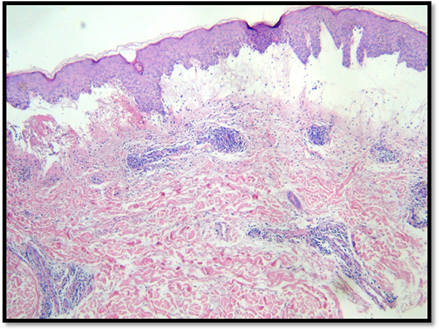
Figura 5: Imagen microscópica HE 4x. Hiperqueratosis y vacuolas en la capa basal de la epidermis. Nótese el desprendimiento epidérmico.
En la ecografía abdominal se observó una imagen nodular atípica en el fundus, confirmada luego por tomografía abdominal. Además, el marcador oncológico CA 19-9 arrojó un valor de 695 (VN: <31).
El cuadro progresó rápidamente con astenia, artralgias de las grandes articulaciones, disfagia y pérdida de fuerza muscular progresiva por lo que se iniciaron ciclos de ciclofosfamida y metilprednisolona en pulsos. Se le realizó una colecistectomía arribando al diagnóstico histológico de adenocarcinoma de vesícula biliar moderadamente diferenciado, invasión linfohemática, compromiso ganglionar y metástasis hepáticas.
Se confirmó el diagnóstico de dermatomiositis paraneoplásica secundaria a carcinoma invasor de vesícula biliar en estadio avanzado. Las lesiones cutáneas y debilidad muscular evolucionaron favorablemente luego de la cirugía y terapia con hidroxicloroquina, prednisona y los ciclos ciclofosfamida. Sin embargo, debido al estadío avanzado de la neoplasia el paciente falleció a los pocos meses.
DISCUSIÓN
La dermatomiositis paraneoplásica es una entidad infrecuente. Stertz la describió por primera vez en el año 1916, en un paciente con cáncer gástrico.1
Se trata de una miopatía inflamatoria, más frecuente en adultos que en jóvenes, con una edad media de incidencia en torno a los 60 años.2,3,4
La incidencia de neoplasia en pacientes con DM varía entre 20 y 40%.1,2,5,6,7En un estudio realizado en el año 2001 por Hill y cols. se demostró que los carcinomas prevalentes eran de pulmón en primer lugar, ovario, mama y colorrectales luego. Otro estudio realizado en Japón demostró que la incidencia era mayor en pacientes cáncer gástrico seguido por cáncer de colon 3 en contraste con el estudio de Requena, C. publicado en 2014, en el que predominaban las neoplasias de vejiga y ovario.4
También se describieron casos asociados a Linfoma no Hodgkin, cáncer de páncreas, testículo, riñón y próstata.2-4
Notoriamente, ninguno de los ensayos clínicos publicados mostró asociación con adenocarcinoma de vesícula biliar, solo hallamos escasos reportes de casos en la literatura. 8-14
En cuanto al subtipo histológico, se ha visto que los adenocarcinomas son los más frecuentes.2
Las características clínicas de la DM pueden presentarse antes o después del desarrollo de la neoplasia, la mayor parte de los estudios demuestran que el riesgo de cáncer es mayor en el primer año de diagnosticada la miositis y que las miopatías pueden preceder hasta cinco años al hallazgo de la neoplasia en un 40-60% de los casos.2,4,6
Los hallazgos clínicos de la DM paraneoplásica son similares a los de la DM clásica. Se caracteriza por debilidad muscular proximal, simétrica y progresiva de las cinturas pélvica y escapular.4,5Puede evolucionar con compromiso de los músculos esofágicos y laringofaríngeos como en el caso de nuestro paciente, manifestándose como ronquera y disfagia.
A nivel cutáneo las pápulas y el signo de Gottron son patognomónicas. La alteración cutánea primaria suele ser un eritema violáceo, linear y confluente, simétrico, a menudo pruriginoso en el dorso y cara lateral dedos, las manos, antebrazos, brazos, la parte posterior de los hombros y el cuello, frente, cuero cabelludo y zonas periorbitarias.19
El compromiso de la región posterior de las caderas y los muslos, conocido como Signo de la Pistolera puede manifestarse al igual que en el caso presentado, lo mismo que el compromiso del pliegue ungueal proximal (signo de Keining).14
La necrosis cutánea y signos cutáneos de son un signo predictivo de neoplasia subyacente. Se manifiesta como placas erosivo-costrosas en tronco cuello y raíces de los miembros, nuestro paciente lo presentaba en codos.4,5,19
Los estudios complementarios son fundamentales a la hora de confirmar el diagnóstico. Los signos histológicos son variables y a veces sutiles, constituido por zonas con infiltrados linfociticos circunscriptos perivasculares superficiales, vinculados con un edema variable y cambios mucinosos de la dermis superficial. Más frecuentemente existen características de un patrón de reacción tisular con vacuolas en la capa basal de la epidermis. 15
Con respecto a los estudios de laboratorio, hemograma, enzimas musculares y anticuerpos deben solicitarse cuando se sospecha DM.
Aún no se ha arribado a un consenso claro respecto a los valores de CPK en estos pacientes, ya que algunos estudios demostraron niveles elevados y otros valores normales.5 A su vez el aumento de la velocidad de eritrosedimentación se ha asociado a mayor riesgo de neoplasias en pacientes con dermatomiositis, aunque es un hallazgo poco específico.16
Los anticuerpos ANA, ENA y anticuerpos clásicos asociados a miositis (anti Jo-1, anti Mi-2, o los anti U1-RNP) tienen baja relación con dermatomiositis paraneoplásica.8Recordemos que nuestro paciente presentaba ANA a títulos bajos, perfil de miositis y ENA negativos, lo que avala esta teoría.
La positividad de anticuerpos anti-155/140 es altamente indicativo de neoplasias, con una sensibilidad muy elevada, cercana al 90% y se hallan en específica relación con dermatomiositis.5,8
Ante la sospecha, siempre se debe buscar patología maligna subyacente. Las guías recomiendan solicitar TAC tóraco pélvico abdominal, estudio de sangre oculta en materia fecal o colonoscopia, CA 125, mamografía y ecografía transvaginal en mujeres, PSA en hombres, u otros estudios específicos para otros tipos de neoplasias.2,4,5,16
El pronóstico de la DM dependerá de la neoplasia subyacente, la localización y presencia o no de metástasis.
Se ha visto que la resección/tratamiento del tumor primario remite los signos de dermatomiositis en muchos de los casos, destacando la importancia en el diagnóstico temprano de la neoplasia asociada.5
En aquellos casos en que los síntomas son graves, es apropiado el uso de corticoides como primera línea de tratamiento, además se han reportado resultados exitosos con el uso de inmunoglobulina endovenosa, rituximab, metotrexate e hidroxicloqoquina.6,7,17
La supervivencia de dermatomiositis asociada a cáncer no está clara, pero se mantiene cercana al 50% a los 5 años.
CONCLUSIONES
En este reporte queremos destacar la importancia del examen físico dermatológico completo, en concordancia con los hallazgos histológicos y de laboratorio, para el diagnóstico de patologías malignas subyacentes. Resaltar que el hallazgo de los anticuerpos anti 155/140 tienen un alto valor predictivo negativo para el diagnóstico de neoplasias en asociación con dermatomiositis, por lo que sería de vital importancia disponer de estos anticuerpos, aunque hasta la fecha, su acceso sigue siendo limitado.
A su vez, tener en cuenta que el cáncer de vesícula biliar puede ser causante de DM paraneoplásicas, si bien esta asociación no es de las más frecuentes.