Introducción
El hallazgo en una radiografía simple de tórax de infiltrados pulmonares bilaterales en un paciente tabaquista severo, con clínica de disnea y tos, nos obliga en la actualidad a descartar en primera ins tancia infección por SARS-CoV-2.
El COVID-19 típicamente induce una neumonía bilateral difusa intersticial con lesiones en distri bución asimétrica y parcheada que afecta principalmente a la periferia pulmonar. La neumonía es la complicación más grave, especialmente en pacientes mayores de 60 años con comorbilidades asociadas.
Debido a su alta sensibilidad y accesibilidad, la TC de tórax aporta datos sobre la extensión y grave dad de esta enfermedad. Los hallazgos tomográficos por orden de frecuencia son: opacidades en vidrio esmerilado con engrosamiento septal y/o reticulación, vidrio esmerilado aislado, vidrio esmerilado con consolidación y consolidación aislada, estrías fibróticas y líneas subpleurales1,2. Otros hallazgos como neumotórax, derrame pleural (DP) o pericárdico y linfadenopatías son infrecuentes, pero pueden ob servarse con la progresión de la enfermedad3,4.
A pesar de que las infecciones respiratorias (bacterias, virus, micobacterias) son la causa más frecuente de infiltrados pulmonares, hay que considerar otros procesos no infecciosos (cardiogénicos, inflamato rios, inmunológicos, tumores y metástasis). La asociación de infiltrados pulmonares con neumotórax espontáneo y derrame pleural en infección por SARS-CoV-2 es alrededor del 1% y 3% respectivamen te3-16. Dado lo poco frecuente de esta presentación y teniendo en cuenta que en el caso que se describe, el paciente no recibió asistencia respiratoria mecánica que justificara la evolución con neumotórax, nos obliga a plantear otros diagnósticos diferenciales como causa de dichos hallazgos radiológicos, teniendo en cuenta la clínica y los factores de riesgo del paciente11-14.
Caso clínico
Se presenta el caso de paciente masculino de 60 años de edad, tabaquista severo 135 paquetes/año, con antecedente de hipertensión arterial, en aislamiento social obligatorio y preventivo por la emergencia sanitaria. Sin contacto estrecho con paciente sospechoso o confirmado de Covid-19. No registra aplica ción de vacuna antigripal ni antineumocóccica. Consulta el 16 de mayo del 2020, al servicio de guardia por presentar disnea progresiva, escala mMRC I a III, tos escasamente productiva, con expectoración de característica mucosa, de una semana de evolución y pérdida de peso hace un mes. Al ingreso se encontraba afebril, normotenso, regular mecánica ventilatoria, con rales crepitantes bilaterales como único hallazgo físico, se realiza laboratorio e imágenes.
Análisis complementarios
Leucocitos: 10600 /mm3 neutrófilos 80,7%, linfocitos 16,9%, Hemoglobina:15 g/dl, Plaquetas: 334000/mm³, Hematocrito: 44%, Urea: 28 mg/dl, creatinina: 0,73 mg/dl, GOT:17, GPT:27, Gluce mia: 117 mg/dl, LDH: 381 UI/l, PCR: 5,91 mg/l, VSG: 30 mm/ hora, Ferritina: 372 ng/ml, TP: 73%, KPTT: 31 seg, PH: 7,39, PO2: 43 mmHg, PCO2: 39 mmHg, HCO3: 24 mmol/l, Lactato: 1,9 mmol/l, Sat O2 82%, FIO2: 0,21. Serología VIH no reactiva.
Estudios de Imágenes
La radiografía (Rx) de tórax puso en evidencia opacidades bilaterales, con tendencia a la consolidación de vértice a base.
En la tomografía computada (TC) de tórax, se observaron adenopatías mediastinales discretamente aumentadas de tamaño, que no superan 1 cm de diámetro con derrame pleural izquierdo leve. Extensas áreas de consolidación alveolar ileofugales bilaterales, predominio lóbulos superiores.
Otros hallazgos fueron, deformación polo superior del riñón izquierdo, por masa heterogénea con densidad tisular 60 mm, presunto proceso neo formativo.
Abordaje terapéutico y evolución
Se interpreta en primera instancia el cuadro clínico como insuficiencia respiratoria aguda hipoxémica con neumonía grave con sospecha de Covid-19.
El paciente ingresa a unidad de cuidados intensivos, inicia tratamiento empírico con un esquema combinado de antibióticos-piperaciclina tazobactam 4,5 mg cada 6 hs/vancomicina 1 g día/azitromicina 1 g día/lopinavir-ritonavir 200mg/ día. Se realiza PCR- SARS CoV-2, se recibe resultado negativo a las 72 hs, evoluciona favorablemente sin requerimiento de ARM, recibiendo soporte de oxigeno con mas cara con reservorio. A los 7 días por mejoría clínica, se decide su pase a sala general para continuar su tratamiento antibiótico. Se reciben hemocultivos, baciloscopía y cultivo para gérmenes comunes del esputo negativos. Se otorga el alta hospitalaria, con control programado por consultorios externos de Neumonología para seguimiento y estudio de imágenes pulmonares.
A la semana de su egreso hospitalario concurre a la consulta ambulatoria refiriendo disnea mMRC II y toracodinia bilateral. Se constata hipoxemia por gasometría arterial, sin modificaciones en el resto de los valores de laboratorio. En nueva TC de tórax se observa persistencia de imágenes consolidativas bilaterales en lóbulos superiores e hidroneumotórax izquierdo Grado III.
Se decide colocar tubo de avenamiento pleural y toma de biopsia por VATS (Fig. 4), previo hisopado nasofaríngeo para SARS- CoV-2 negativo. Se plantean diagnósticos diferenciales entre ellos cáncer de pulmón, metástasis de cáncer renal, neumonía en organización, micosis pulmonar entre otros.
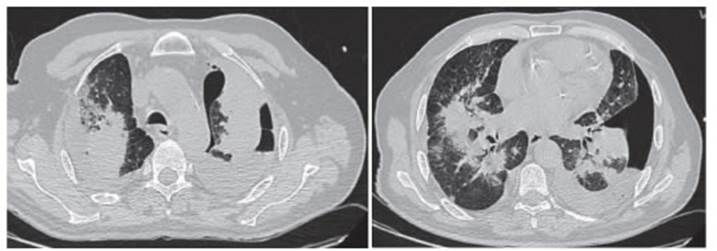
Figura 3 TC comparativa a los 21 días de tratamiento antibiótico. Persistencia de imágenes consolidativas en lóbulos superiores e hidroneumotórax izquierdo.

Figura 4 Imagen intraoperatoria, pinza endoscopica reticulada que separa lesión parenquimatosa por arriba en lobulo superior izquierdo, de pulmón sano por debajo en el lobulo inferior izquierdo.
Luego de procedimiento quirúrgico el paciente evoluciona en forma tórpida y fallece a la semana.
Se recibe informe anatomopatológico: parénquima pulmonar y pleura infiltración neoplásica del tipo adenocarcinoma.
Se realizaron técnicas de inmunohistoquimica: TTF-1: positivo, PAX-8: negativo. Dichos hallazgos confirman cáncer primario pulmonar.
Discusión
El cáncer de pulmón (CP) puede tener una amplia forma de presentaciones clínicas y radiológicas, así como una evolución y una progresión variable, lo que dificulta el reconocimiento temprano y el diag nóstico oportuno15.
Los hallazgos clínicos e imagenológicos en la neumonía COVID-19, puede parecerse a los encontrados en pacientes con cáncer de pulmón, o como complicaciones del tratamiento (inmunoterapia, quimiote rapia, radioterapia, y/o terapias dirigidas) y otras complicaciones infecciosas12. De la misma forma, los pacientes con cáncer de pulmón avanzado, tienen síntomas similares a una neumonia por SARS-CoV-2, (p. ej., tos y dificultad respiratoria), lo que puede causar un retraso en el diagnóstico del mismo5.
El adenocarcinoma de pulmón evoluciona a partir de las glándulas mucosas y representa aproxi madamente el 40% de todos los cánceres de pulmón. Es el subtipo más común que se diagnostica en personas que nunca han fumado. Generalmente se presenta en la periferia del pulmón y en muchos casos se puede encontrar en cicatrices o áreas de inflamación crónica. La edad media de diagnóstico del adenocarcinoma de pulmón es de 71 años, y este cáncer en particular, es muy raro antes de los 20 años. En las últimas dos décadas, el adenocarcinoma ha reemplazado al cáncer de células escamosas de pulmón como el cáncer de células no pequeñas más prevalente6. El adenocarcinoma de pulmón de tipo neumónico (P-ADC) fue definido por Detterbeck et al.7 como “adenocarcinoma que se presenta con áreas de infiltrados o consolidaciones similares a la neumonía que involucran una región del pulmón”. Histo lógicamente, hay un crecimiento lepídico predominante, con ocupacion parcial de los espacios alveolares por mucina o células tumorales. La literatura existente sugiere una correlación entre los hallazgos de imagen y el tipo histológico con el adenocarcinoma de tipo mucinoso que se presenta como un patrón de consolidación en el 33-75% de los casos y como opacidades en vidrio esmerilado en el 75%15.
La diseminación local del adenocarcinoma puede ser de contiguidad a la pleura, el diafragma, el pericardio o los bronquios, y la enfermedad avanzada se disemina al mediastino, los grandes vasos, la tráquea, el esófago, la columna vertebral o el lóbulo adyacente. La metástasis en ganglios linfáticos ocurre en los peribronquiales antes de pasar a los ganglios mediastínicos o subcarinales y luego al pul món contralateral. La metástasis a distancia incluye la extensión a un lóbulo contralateral, nódulos pleurales, derrame pleural o pericárdico maligno, o cualquier sitio distante como el cerebro, los huesos o el hígado. La afectación pulmonar difusa de tipo neumónico se asocia a peor pronóstico, pero también a menor metástasis ganglionares y a distancia8.
En nuestro caso clínico, el paciente presentó infiltrados pulmonares bilaterales con tendencia a la consolidación, derrame pleural y neumotórax espontaneo que en contexto de pandemia hizo necesario descartar en primera instancia infección por SARS-CoV-2. Aunque la asociación con patología pleural es poco común en pacientes con COVID-19, existen reportes de casos en la actualidad, que se corres ponden con una aparición mas tardía en el caso del DP y de peor pronostico16.
La relación de un neumotórax y un carcinoma broncopulmonar también es infrecuente. Se estima que solo el 2% de todos los neumotórax espontáneos coexisten con un tumor maligno de pulmón, ya sean primarios o secundarios. El mecanismo por el cual se produce un neumotórax secundario a cáncer de pulmón todavía no está claro, pero hay muchas teorías al respecto. La primera postula que podría resultar de la necrosis del tumor, ruptura del tejido neoplásico necrótico en la cavidad pleural. La se gunda, que podría ser causado por la ruptura de un nódulo tumoral o de la necrosis de las metástasis subpleurales. Una tercera teoría propone que el tumor ubicado en la periferia pulmonar puede obstruir bronquiolos y así producir distensión local del pulmón y eventual ruptura pulmonar. La cuarta atribuye el neumotórax a la relación causal con bronquitis crónica o enfisema bulloso, y que estas bullas podrían romperse seguido de una alteración de la arquitectura bronquial del cáncer9,10.
La presencia de hallazgos sospechosos en la radiografía de tórax, unido a la existencia de factores de riesgo para CP en pacientes con neumotórax de evolución tórpida, incrementan la sospecha clínica, por lo que se deben indicar pruebas complementarias de mayor especificidad y sensibilidad como la TC torácica con y sin contraste, PAAF, fibrobroncoscopia, videotoracoscopia, que son de gran importancia en el diagnóstico más preciso tanto del CP como del neumotórax y para la obtención de un resultado histopatológico, lo que condicionaría una conducta terapéutica pronta y adecuada9.
Es importante considerar diagnósticos diferenciales de origen neoplásico para los casos sospechosos de neumonía de lenta resolución, como ocurrió con nuestro paciente. El diagnostico precoz de cáncer de pulmón es importante y los síntomas respiratorios pueden confundirse con una infección por SARS-CoV-2 en este contexto y retrasar el diagnóstico. Además, los procedimientos invasivos requeridos para el diagnóstico y la estadificación apropiados son a menudo procedimientos potencialmente generadores de aerosoles, un hecho que puede introducir más demoras o incluso conducir a la eliminación de algunos métodos diagnósticos estándar debido a la posibilidad de exposición del personal médico al SARS-Cov-2. El desafío actual en el tratamiento de pacientes con cáncer de pulmón es la necesidad de equilibrar el riesgo potencialmente amenazante de una infección con COVID-19 contra la terrible consecuencias de retrasar o no tratar un diagnostico de malignidad. Debemos promover y aconsejar la percepción del paciente de su riesgo personal de enfermedad grave por SARS-CoV- 2 y los riesgos de padecer otras patologias vinculadas al uso de tabaco. La falta de control de salud pulmonar en estos pacientes, más aun si están experimentando síntomas sugestivos de cáncer trae aparejado demoras diagnósticas con pérdida de la oportunidad del tiempo diagnóstico y terapeútico con aumento de la morbimortalidad13.
















