Introducción
Las neoplasias pleurales primitivas son poco frecuentes (menos del 5%) siendo el tumor fibroso solitario de la pleura (TFSP) una variedad benigna de evolución clínica habitualmente silente y hallazgo inci dental. Su presentación radiológica y heterogeneidad morfológica plantean diagnósticos diferenciales con lesiones malignas y benignas1. El diagnóstico se basa en la sospecha clínica y el estudio anatomo patológico e inmunohistoquímico que característicamente resulta positivo para vimentina y CD342. El tratamiento de elección es la resección quirúrgica completa2,3.
Caso clínico
Paciente masculino de 49 años con antecedentes de hipertensión arterial, diabetes mellitus tipo 2, obe sidad grado II (BMI 37,87). Concurrió a emergencias por cuadro de 72 hs de evolución caracterizado por disnea progresiva hasta mMRC4. Al examen físico presentaba regular mecánica ventilatoria con tiraje generalizado y sibilancias diseminadas. En la tomografía de tórax se observó formación de aspecto sólido con densidad de partes blandas en hemitórax izquierdo, disminución del volumen del pulmón homolateral, efecto de masa sobre el mediastino y descenso del diafragma del mismo lado (Figura 1). Se le realizó espirometría que mostró un patrón no obstructivo severo (FVC 1,97 40% LIN 3,98 FEV 1,56 LIN 3,05). La fibrobroncoscopía evidenció compresión extrínseca del árbol bronquial izquierdo y congestión de la mucosa que impidió la visualización de los bronquios de los segmentos basales.

Figura 1 Tomografía de tórax. A. Plano axial en ventana para mediastino, donde se observa voluminosa formación en la región inferior izquierda del tórax de densidad partes blandas. B. Plano coronal.
Se realizó abordaje de la masa mediante toracotomía postero-lateral izquierda. La hemostasia fue dificultosa por lo que se debió resecar el lóbulo inferior izquierdo con un sangrado intraoperatorio de 1,5 litros. Evolucionó con shock hipovolémico y pasó a terapia intensiva con buena evolución posterior.
El estudio anatomopatológico informó formación tumoral de 25 × 16 × 13 cm, peso de 1905 gr y cápsula congestiva pardo grisácea. Al corte resultó sólida, homogénea, de coloración blanquecino-amarillenta, de consistencia duro-elástica y aspecto arremolinado (Figura 2). En la microscopía se describió proliferación celular fibroblástica, células fusiformes de núcleos pequeños ovoides y escaso citoplasma dispuestas en haces desordenados con colágeno interpuesto y estructuras vasculares grandes ramificadas (Figura 3).
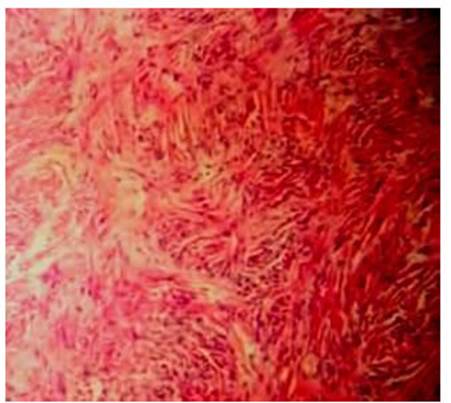
Figura 3 Microscopía. Hematoxilina y eosina. Se observa proliferación de células fusiformes de núcleos pequeños.
Se realizó inmunohistoquímica que informó vimentina y CD34 positivos. El resto de los marcadores fueron negativos: citoqueratina AE1/AE3, antígeno epitelial de membrana (EMA), AML, desmina y S100. Se diagnosticó tumor fibroso solitario de la pleura.
Discusión
El TFSP es una entidad muy poco común. Sin embargo, constituye el segundo tumor primitivo más frecuente en dicha topografía después del mesotelioma maligno difuso. Es una neoplasia benigna y de hallazgo incidental. Puede aparecer a cualquier edad con una media de edad de presentación de 51 años sin diferencias entre ambos sexos. No se asocia con la exposición al asbesto u otros carcinógenos conocidos. Su presentación radiológica y heterogeneidad morfológica plantean diagnósticos diferenciales con neoplasias malignas y benignas1. Cuando el origen es pleural (habitualmente a partir de la pleura visceral), debe diferenciarse en primer término del mesotelioma. Otros diagnósticos diferenciales son el cáncer de pulmón no células pequeñas, el carcinoide atípico, el hamartoma, el linfoma, el schwannoma y las metástasis. La tasa de incidencia es de 2,8 casos por 100.000 personas. Cerca de 900 casos de esta enfermedad han sido reportados en la literatura. Si bien el origen pleural es el más común también se ha descrito el origen intrapulmonar. Sakurai y cols. han comentado en su publicación sólo 11 casos de localización intrapulmonar hasta el año 2008, con igual presentación con respecto a aquel de origen pleural4.
El diagnóstico se basa fundamentalmente en la sospecha clínica ante la presencia de un tumor de lento crecimiento puesto en evidencia en las imágenes. La radiografía de tórax y la tomografía computada no exhiben características específicas. En el caso de la segunda, suele observarse una formación, que de presentar gran tamaño desplaza estructuras vecinas, y que puede o no ser lobulada. La densidad de la misma varía en relación a la composición de la lesión (a mayor cantidad de colágeno, más densidad tomográfica). El realce provocado por el contraste es heterogéneo y suele ser de intensidad leve a mo derado, dependiendo del grado de malignidad de la lesión. El patrón de distribución es completamente inespecífico, resultando poco útil en el diagnóstico diferencial5. En el trabajo de Rosado-de-Christenson et al, se menciona que el 100% de los pacientes con lesiones malignas presentan realce mientras que solo el 60% de aquellas lesiones que tienen un comportamiento benigno lo presentan6. Por otro lado, en la imagen por resonancia magnética (IRM) el tumor fibroso se presenta isointenso en T1 y con inten sidad variable en T2, lo que se describe como un patrón mixto blanco y negro. A pesar de ser tumores ampliamente vascularizados la imagen clásica de vacío de flujo es poco común y su presencia no se correlaciona con mayor probabilidad de malignidad7. En cuanto al PET-18 FDG, sin bien los tumores con comportamiento benigno comúnmente presentan poca actividad metabólica mientras que aque llos con componente maligno tienden a mostrar mayor actividad metabólica y ser más homogéneos, no ha demostrado clara utilidad para poder diferenciarlos8. Se ha postulado que la utilización de Ga- DOTATOC (en lugar de 18-FDG), que presenta afinidad por los receptores de la somatostatina, sería más sensible y de mayor utilidad9. Con respecto a las manifestaciones clínicas, en general se relacionan con compresión de estructuras vecinas. Los síntomas o signos más comunes son tos, dolor de pecho, disnea y hemoptisis. El derrame pleural se observó en hasta un 16% de los casos2. Se han reportado síndromes paraneoplásicos asociados, como la osteoartropatía pulmonar hipertrófica (hasta en un 35% de los casos) y la hipoglucemia intermitente causada por la producción de factor insulino símil 2. Este último se denomina síndrome de Doeg-Potter y se halla presente hasta en el 14% de los casos. Se ha descrito más frecuentemente en tumores localizados en la cavidad pleural derecha, de gran volumen y con alta actividad mitótica. Suele resolver completamente tras la resección2,10,11.
En 1989 England y cols. describieron los criterios de malignidad de los TFSP: alta celularidad, marcado pleomorfismo celular, actividad mitótica mayor a 4 mitosis por 10 campos de gran aumento, invasión vascular, atipia celular y necrosis12.
La presencia de un sólo criterio obliga a considerar el carácter maligno de la lesión. Raramente pueden recurrir localmente o dar metástasis luego de la resección. Las recurrencias pueden ser tardías con un período de latencia de hasta 30 años. Las formas malignas pueden ser de novo o resultar de la transformación de una forma benigna3.
Es necesaria la realización de técnicas de inmunohistoquímica para la confirmación diagnóstica2. El perfil inmunofenotípico característico del TFSP es la positividad para vimentina y, en más del 80% de los casos, para CD34. Desde el punto de vista histopatológico debe diferenciarse del mesotelioma (principalmente sus variantes sarcomatoide y desmoplásica), el timoma fusocelular, el fibrosarcoma, el histiocitoma fibroso maligno, el neurofibroma, el neurofibrosarcoma, el schwannoma, los tumores de músculo liso, el angiosarcoma, el sarcoma de Kaposi, el hemangiopericitoma y el carcinoma fusocelular metastásico, entre otros1,3,13.
El tratamiento de elección de estas neoplasias es siempre quirúrgico con resección completa de toda la lesión lo que constituye el único factor de buen pronóstico2,11,14. El procedimiento quirúrgico puede realizarse por acceso convencional, o VATS (cirugía torácica video-asistida) dependiendo siempre del tamaño tumoral2,3. Ante la imposibilidad de obtener la resección completa se podría considerar indicar tratamiento radiante3.
Conclusiones
El TFSP debe ser sospechado ante la presencia de una gran masa pleural de lento crecimiento, más aún en la presencia de hipoglucemia. La inmunohistoquímica es esencial para su confirmación diagnóstica e identificación de criterios de malignidad. Dada la posibilidad de que existan recurrencias tardías es nece sario el seguimiento a largo plazo aún en las lesiones que muestran características de buen pronóstico.















