INTRODUCCIÓN
El síndrome de Achenbach, también llamado síndrome del dedo azul, hematoma digital paroxístico o dedo azul agudo idiopático, es una entidad poco descrita en la bibliografía.1,2,3,4,5,6 Si bien se comunica una incidencia baja, de hasta cinco casos por millón de habitantes, se considera que su diagnóstico podría estar subestimado.4,7,8,9 Tiene una prevalencia más alta en la población femenina, de entre 40 y 60 años.2,7,10,11 Aunque su etiología es desconocida, se ha descrito que puede relacionarse con una hemorragia subcutánea espontánea y se han postulado diversas hipótesis de alteración del flujo vascular y de fragilidad capilar para explicar este fenómeno.2,4,5,7,9,12,13,14,15,16,17,18,19,20Como sus características clínicas de presentación hacen sospechar un episodio isquémico, el conocimiento de este cuadro debería estar más difundido, teniendo en cuenta que los pacientes acuden a la atención médica a través de diferentes especialidades, como dermatología, cirugía vascular, clínica médica, medicina familiar, cirugía plástica y ortopedia. Es importante conocer esta enfermedad principalmente para evitar estudios de diagnóstico costosos e invasivos y poder ofrecer un tratamiento y un seguimiento adecuados.9,11,13,21
El objetivo de este artículo es presentar un caso de síndrome de Achenbach y una revisión bibliográfica, proponiendo una ruta diagnóstica sencilla y segura.
CASO CLÍNICO
Mujer de 75 años, jubilada, y de mano dominante derecha. Relataba antecedentes de polimialgia reumática, hipotiroidismo, depresión, dislipemia y gastritis crónica. Tomaba aspirina 100 mg/día. Concurrió al Departamento de Urgencia de ortopedia por la aparición súbita de color violáceo en el dedo índice de su mano derecha. Refirió que, dos horas antes, había comenzado con dolor y edema de forma espontánea. A los pocos minutos, notó cambios de coloración en su dedo, se tornó violáceo, acompañado de sensación de calor y limitación funcional. No refirió una causa desencadenante, negó un traumatismo y la exposición a cambios bruscos de temperatura. Tampoco había sufrido episodios similares antes.
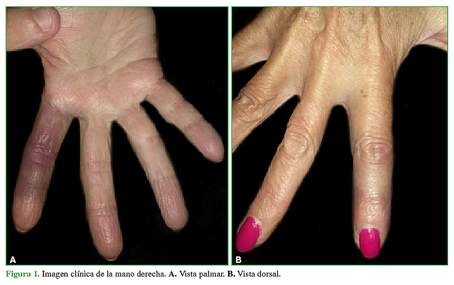
En el examen físico, se observó una coloración violácea de la región volar del dedo índice, sin compromiso de la falange distal. El diámetro estaba aumentado comparado con el contralateral y la flexión estaba limitada por el edema (Figura 1).
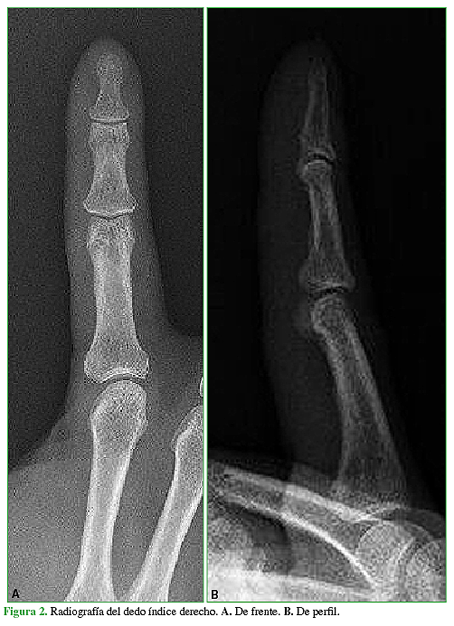
Se constató lo siguiente: un relleno capilar <2 segundos, una adecuada temperatura local, pulsos periféricos radial y cubital, prueba de Allen en la muñeca y a nivel digital negativa. La sensibilidad estaba conservada, con discriminación a dos puntos <6 mm. Se evaluaron el dolor y la funcionalidad mediante la escala analógica visual (0 = sin dolor; 10 = el peor dolor) y el puntaje DASH (0 = mejor resultado, 100 = peor resultado). El puntaje para el dolor era 5/10 en reposo y 7/10 en actividad, y el puntaje DASH inicial era de 63,75. Las radiografías no revelaron compromiso óseo (Figura 2).
A su vez, ante el compromiso de partes blandas, se solicitaron una ecografía y una ecografía Doppler de forma urgente, que mostraron edema subcutáneo, flujo arterial conservado y ausencia de trombosis. Se realizaron análisis bioquímicos que incluyeron hemograma, coagulograma (recuento de plaquetas, tiempo de protrombina, tiempo de tromboplastina parcial activado), ionograma, eritrosedimentación, proteína C reactiva y perfil lipídico. Todos estos valores estaban dentro de los parámetros normales. Teniendo en cuenta tanto la evaluación clínica como los exámenes complementarios, se indicó reposo manual y analgesia por vía oral, según necesidad.
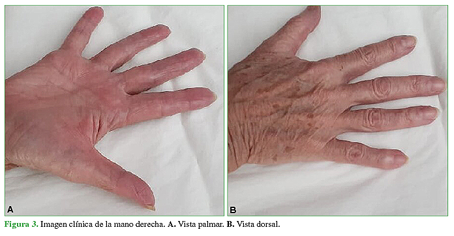
Durante los sucesivos controles, se observó una disminución progresiva de los signos clínicos, el cuadro se curó a las dos semanas, sin dejar secuelas, y tampoco hubo recurrencias hasta el alta definitiva a los cuatro meses del comienzo (Figura 3). En ese momento, la evaluación arrojó un puntaje de 0/10 tanto en reposo como en actividad, para la escala analógica visual, y un puntaje DASH de 16,5.
DISCUSIÓN
El primer registro de esta enfermedad se remonta a 1958, por Walter Achenbach.22 Es más prevalente en etnias de raza blanca, el sexo femenino (90%) y durante la mediana edad.3,4,7,10,23 A pesar de que la etiología no es clara, Robertson y cols. asocian esta enfermedad a una reducción del flujo digital demostrada por angiografía; pero, por el contrario, Takeuchi y cols. no comunican cambios en el flujo digital.3,17 Mediante el uso de la capilaroscopia, se observaron hemorragias, sin cambios morfológicos en los capilares; mientras que, por otro lado, se postuló la fragilidad de los pequeños vasos, posiblemente relacionada con la edad y el factor hormonal.8,16,18Además, Kämpfen y cols. publicaron que el uso de la ergotamina puede provocar una reacción vasoespástica.12Como aseguran los numerosos estudios, no sería una expresión de una enfermedad sistémica, pero se la asocia con artritis reumatoide, tiroiditis autoinmune, enfermedad gastrointestinal y de la vesícula biliar, acrocianosis y migraña.1,14,24
Su presentación clínica consiste en la aparición súbita de cambio de coloración azul-violácea, frecuentemente precedida por síntomas prodrómicos, como picazón, molestias, parestesias o dolor.2,4,25 Luego del cambio de coloración, que puede virar a pálido o rojizo, los síntomas que acompañan al cuadro son dolor (60-100%), edema (60%), parestesias (20-40%), limitación funcional y, en menor medida, sensación de calor o frialdad.7,10,11,14,17,23,24 El cambio de coloración es explicado, tanto por histología como por los estudios por imágenes, como un mecanismo de hemorragia subcutánea, sin transitar por los estadios que comúnmente un hematoma atraviesa.1,3,4,15,16,19 Se considera de aparición espontánea, aunque algunos reportes lo asocian a fenómenos mecánicos, como traumas menores o efectos cizallantes durante actividades repetitivas con la mano afectada, y la exposición solar.3,7,11,16,19
Las regiones más afectadas son las manos, con predominio del lado derecho, y los dedos índice y mayor, aunque puede presentarse en otras áreas, como los pies.2,7,10,11,15,24 Es característica la ausencia de compromiso de la falange distal y su delimitación a la región volar, aunque no es un signo patognomónico.2,4,21 Según algunos autores, hay riesgo de recurrencia (un promedio de hasta 3 episodios) y, en otras publicaciones, se asoció la presencia de algún familiar con antecedente de síndrome de Achenbach como un factor predisponente.7,9,23 El tratamiento es puramente sintomático, con analgésicos, crioterapia, inmovilización y reposo.4,7Su pronóstico es benigno, no deja secuelas, y resuelve espontáneamente a los pocos días de comenzar, aunque puede extenderse hasta seis semanas, según algunos autores.2,3,7,21
El examen físico es fundamental para valorar los distintos diagnósticos diferenciales. Se deben evaluar las zonas afectadas teniendo en cuenta lo siguiente: si hay compromiso de todo el dedo, se puede sospechar un episodio isquémico o síndrome de Raynaud; si están afectadas las zonas acrales, sospechar acrocianosis, acrorrigosis o eritema pernio; y si aparece en regiones distintas de las acrales, puede considerarse púrpura psicogénica (por estrés emocional) o dermatitis artefacta.7,21 El dedo comprometido puede estar frío en el episodio isquémico o el síndrome de Raynaud, o caliente en la eritromegalia.21 Se observan estigmas cutáneos, como úlceras o gangrena, en la tromboangeítis obliterante y la presencia de nódulos (trombos) en la trombosis de venas digitales.7,21La palpación de los pulsos periféricos y la prueba de Allen, tanto en la muñeca como digital de forma bilateral, son útiles ante la sospecha de un episodio isquémico de origen embólico, trombótico, vasoespástico o vasculítico.11La prueba de Adson suele ser positiva en un síndrome del opérculo torácico.7,21 Finalmente, no debe desestimarse la presencia de síntomas y signos sistémicos que puedan expresar colagenopatías o endocarditis bacteriana.7,11,21
Los métodos complementarios empleados, como se ha comprobado, no aportan datos específicos positivos para el diagnóstico del síndrome de Achenbach y su utilidad radica en descartar los diagnósticos diferenciales.2,4,7,24Estos incluyen la toma de la presión arterial con índice tobillo/brazo, saturometría con oxímetro de pulso, ecografía convencional, y ecografía Doppler venosa y arterial; análisis de laboratorio, como hemograma, coagulograma, razón internacional normatizada, ionograma, función renal y hepática, eritrosedimentación, proteína C reactiva, perfil lipídico e inmunológico (anticuerpos antinucleares, factor reumatoide, anti-ADN) y serología viral, radiografías, resonancia magnética, ecocardiograma, angiotomografía o angiografía, capilaroscopia, y hasta la toma de biopsia.3,9,12,16,17,18,19,21 Si es necesario, se debería comenzar con métodos incruentos que incluyan análisis completos, radiografía y ecografía Doppler que ayudarán a descartar lesiones traumáticas, trastornos inmunológicos y vasculares; y avanzar a estudios más invasivos cuando no se haya podido establecer el diagnóstico, como angiografía o angiotomografía, que pueden ser útiles tanto para el diagnóstico como para un eventual tratamiento.
Consideramos que la falta de conocimiento sobre el síndrome de Achenbach y la creencia de que represente un cuadro de urgencia revelan la importancia de su conocimiento. Por esto, entendemos que una exhaustiva anamnesis y un correcto examen físico serían suficientes para su diagnóstico y, por lo tanto, los exámenes complementarios quedarían reservados para aquellos casos de duda diagnóstica.