INTRODUCCIÓN
La osteotomía tibial alta (OTA) está indicada para el genu varo artrósico en estadios tempranos, por lo general, en personas jóvenes y activas, pero los buenos resultados iniciales suelen deteriorarse con el tiempo. En tales casos, está indicada la conversión a una artroplastia total de rodilla, que tiene una incidencia del 23% a los 10 años.1
Se ha señalado que la conversión de OTA a reemplazo total de rodilla (RTR) es un procedimiento técnicamente más demandante que una artroplastia primaria. Esto se debe a la posible dificultad para extraer el material de osteosíntesis, el abordaje quirúrgico previo, la frecuente disminución del rango de movilidad, la altura de la rótula y el manejo del balance ligamentario. Además, luego de la OTA, la anatomía de la tibia proximal puede estar alterada, producto del cambio en el ángulo de la caída tibial posterior, el desplazamiento traslacional de la epífisis con respecto a la metáfisis, con la consiguiente discordancia con el eje anatómico tibial y el riesgo de contacto del vástago o la quilla tibial con la cortical.2
Varios autores publicaron resultados menos satisfactorios en pacientes con antecedentes de OTA comparados con aquellos sometidos a artroplastias primarias.3
El RTR luego de una OTA de cierre comparada con una de apertura logra un resultado similar, aunque se comunican más dificultades técnicas del procedimiento de las primeras.3,4
Nuestro objetivo fue analizar los resultados clínicos y radiográficos de la conversión a RTR luego de una OTA y comparar la evolución de los pacientes con una OTA de cierre versus una de apertura previa.
MATERIALES Y MÉTODOS
Se llevó a cabo un estudio descriptivo retrospectivo entre 1997 y 2019. Se incluyó a pacientes con antecedentes de OTA valguizante, tanto de apertura como de cierre, a quienes se les realizó un RTR y que fueron controlados, como mínimo, un año. Los criterios de exclusión fueron: OTA varizante, seguimiento <1 año y datos clínico-radiográficos incompletos en la historia clínica.
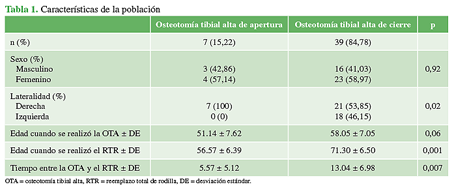
La serie incluyó 46 artroplastias en 39 pacientes (7 casos bilaterales). Treinta y nueve (84,78%) tenían una OTA sustractiva previa y siete (15,21%), una aditiva. Las características de la población estudiada se detallan en la Tabla 1.
Técnica quirúrgica y prótesis
Todas las cirugías protésicas se efectuaron en un quirófano de flujo bajo anestesia raquídea hipotensiva. En 18 rodillas (39,1%), la OTA estaba fijada con una placa; en 10 (21,7%), con grapas y hubo otras 18 (39,1%) sin material de osteosíntesis que fueron tratadas con inmovilización enyesada hasta su consolidación. De los 28 pacientes con material de osteosíntesis, ya sea grapa o placa, solo a tres se les retiró el material en un tiempo quirúrgico anterior al RTR por sospecha de infección (que fue negativa), mientras que, en los otros 25, el material de osteosíntesis se retiró en el mismo procedimiento.
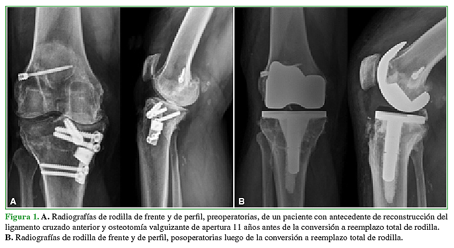
Con respecto al abordaje, en rodillas con OTA de apertura, fue pararrotuliano medial, a través del cual se retiró el material de osteosíntesis, ya que se obtuvo un acceso directo, y se realizó la artroplastia (Figura 1); en cambio, en la OTA de cierre que presentaban placa y tornillos, se realizaron dos abordajes independientes: uno sobre la cicatriz lateral para retirar la osteosíntesis y otro longitudinal anterior a través del cual se realizó el RTR, siempre dejando un espacio mínimo de 5 cm entre ambas incisiones. Como alternativa, en tres pacientes, se decidió retirar solo los tornillos proximales de la osteosíntesis a través de incisiones pequeñas para liberar el segmento proximal de la tibia y colocar el componente tibial dejando la osteosíntesis in situ (Figura 2).
Propia
Figura 1 A. Radiografías de frente y de perfil, preoperatorias, de un paciente con antecedente de reconstrucción del ligamento cruzado anterior y osteotomía valguizante de apertura 11 años antes de la conversión a reemplazo total de rodilla. B. Radiografías de frente y de perfil, posoperatorias luego de la conversión a reemplazo total de rodilla.
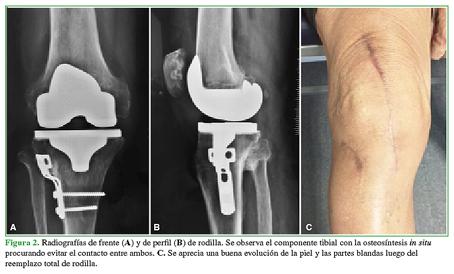
Figura 2 Radiografías de frente (A) y de perfil (B) de rodilla. Se observa el componente tibial con la osteosíntesis in situ procurando evitar el contacto entre ambos. C. Se aprecia una buena evolución de la piel y las partes blandas luego del reemplazo total de rodilla.
Las artrotomías fueron mediales; en nueve instancias (19,5%), fue necesario recurrir al recorte del tendón cuadricipital (rectus snip) para lograr evertir la rótula. La liberación para obtener el equilibrio ligamentario fue en valgos no reductibles, mediante la sección de la cintilla iliotibial y, si era necesario, se realizaba la osteotomía del epicóndilo lateral y la liberación de la cápsula posteroexterna. En los varos recidivados, bastó con la liberación medial clásica.
Se colocó la prótesis rotuliana en 20 de los 46 RTR, según el estado de la rótula durante la cirugía y la preferencia del cirujano actuante.
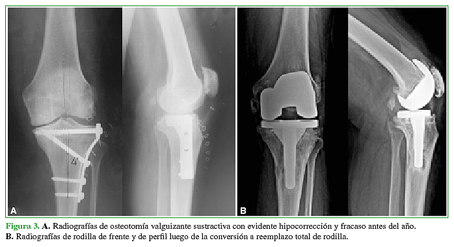
Se utilizaron vástagos tibiales en siete casos con la finalidad de sobrepasar la zona de debilidad generada por la OTA (Figura 3). Además, se colocó un vástago en un paciente con retraso de la consolidación en el sitio de la OTA y en otro con un valgo severo de 25° en el que se utilizó una prótesis constreñida.
Propia
Figura 3 A. Radiografías de osteotomía valguizante sustractiva con evidente hipocorrección y fracaso antes del año. B. Radiografías de rodilla de frente y de perfil luego de la conversión a reemplazo total de rodilla.
En dos oportunidades, se colocaron vástagos con offset debido a la traslación lateral de la epífisis tibial y la medialización del canal medular.
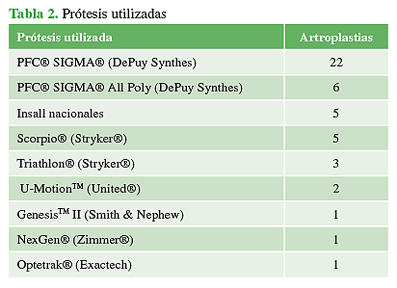
Los componentes de la prótesis se fijaron con cemento con antibióticos. Se indicó a todos los pacientes profilaxis antibiótica (cefazolina por 24 h) y antitrombótica (heparina de bajo peso molecular). Los controles posoperatorios se efectuaron a las 3 y 6 semanas, 3 y 6 meses, y luego anualmente. Las prótesis utilizadas se detallan en la Tabla 2.
Los datos se obtuvieron de la historia clínica electrónica y el archivo radiográfico. Se analizaron los datos demográficos, el tipo de implante utilizado y el seguimiento clínico mediante el Knee Society Score (KSS).5
En los análisis radiográficos preoperatorio y posoperatorio, se midió el eje femorotibial, la caída tibial posterior y el índice de Insall-Salvati. Para estudiar el aflojamiento de la prótesis, se utilizó el puntaje de Ewald para evaluar las líneas de radiolucidez de la siguiente manera: 4 líneas o menos, no significativas; de 5 a 9 líneas, necesidad de realizar un seguimiento de cerca y 10 o más, posible falla, al margen de los síntomas.6,7
Además, se evaluó la supervivencia de la OTA hasta la conversión a RTR, las complicaciones asociadas al RTR y la supervivencia de la prótesis hasta la actualidad.
Análisis estadístico
Las variables cuantitativas se expresan como media y desviación estándar, y las variables categóricas, como porcentaje. Se utilizaron la prueba t para comparar las diferencias en las variables cuantitativas entre los grupos, y la prueba de ji al cuadrado para las diferencias entre proporciones. Se consideró estadísticamente significativo un valor p <0,05. Se empleó el programa STATA versión 13.0 para el análisis estadístico.
RESULTADOS
El seguimiento promedio del RTR fue de 5.72 años (rango 1-19). En los resultados clínicos, se observó una mejoría del KSS promedio de 42,3 a 79,8. Los parámetros radiográficos también tuvieron una evolución favorable; se obtuvo un eje femorotibial posoperatorio promedio de 5,39° de valgo (ningún paciente con un varo luego del RTR), una caída tibial posterior de 3,10° y un índice de Insall-Salvati de 0,89 (Tabla 3).

Propia
Tabla 3 Evolución clínico-radiográfica de los pacientes antes del reemplazo total de rodilla y después
Asimismo, según el puntaje radiográfico de Ewald, solo tres pacientes (6,52%) tenían alguna línea radiolúcida <2 mm, aunque sin repercusión clínica.7
Luego de la artroplastia, se registraron las siguientes complicaciones: una dehiscencia de la herida en el tercio distal, que resolvió con cura plana en seis semanas; un caso de erisipela distal y homolateral a la artroplastia, tratada con antibiótico por vía oral; una infección periprotésica en el posoperatorio temprano, la cual requirió una limpieza quirúrgica, sin recidiva hasta el momento; un caso de inestabilidad de la prótesis en flexión, resuelta mediante la colocación de un inserto tibial de mayor tamaño; un caso de rigidez, acompañado de rótula baja, con un rango de flexo-extensión posoperatoria de 10°-70°, a este paciente, se le realizó una movilización bajo anestesia a los dos meses del RTR, y se obtuvo un rango de 10° a 120°.
Cuatro pacientes murieron durante el estudio, ninguno por complicaciones quirúrgicas, y todos ellos habían cumplido un seguimiento mínimo de cinco años.
DISCUSIÓN
Luego de una evolución inicial satisfactoria, el resultado de una OTA se deteriora con el tiempo, la tasa de supervivencia oscila entre el 71% y el 95% a los 5 años, y entre el 51% y el 98% a los 10 años.8,9,10,11 De acuerdo con algunos autores, se estima que la tasa de falla anual aumenta notablemente luego de los 11 años.3
En esta serie, la tasa de supervivencia de una OTA fue de aproximadamente 11.9 años, con resultados aún más favorables en el grupo de OTA de cierre con respecto al grupo de apertura (13.04 vs. 5.57 años). Sin embargo, este dato presenta un sesgo, ya que las OTA de cierre se efectuaron entre 1981 y 2006; y las de apertura, entre 2007 y 2016, por lo que el seguimiento de estas últimas fue inferior al tratarse de un procedimiento incorporado más tardíamente.
En la bibliografía, no hay consenso sobre el retiro del material en uno o en dos tiempos. Mont y cols. remarcan que la ventaja de realizarlo en dos tiempos es que resulta una cirugía más predecible y permite tomar muestras para cultivo; sin embargo, efectuarlo en un tiempo disminuye los costos, es más cómodo para el paciente y se evitan dos procedimientos.12
En nuestra serie, de las 25 rodillas que tenían osteosíntesis, se retiró el material en el mismo acto quirúrgico, en 22 oportunidades y solo en tres casos, fue en dos tiempos. En los 21 casos restantes, la rodilla fue inmovilizada con calza de yeso, por lo que no hubo necesidad de retirar el material de osteosíntesis.
El desafío quirúrgico más común que suele presentarse es la eversión rotuliana; por lo tanto, el recorte del tendón cuadricipital (snip) es la técnica más utilizada para lograr la exposición articular. En nuestra serie, se efectuó en nueve pacientes (19,5%), de los cuales siete eran del grupo de OTA de cierre y dos del OTA de apertura; estos datos son similares a los comunicados por otros autores, como Gill y cols. (23%), Bastos Filho y cols. (25%), y Mont y cols. (<40%).13,14,15 Con respecto a estos hallazgos, una revisión sistemática halló mayores dificultades técnicas de la exposición articular en las OTA de cierre, por lo que fue necesario realizar, de manera más frecuente, el corte del cuádriceps o la osteotomía de la tuberosidad anterior de la tibia.16
La bibliografía refiere que la OTA, tanto de cierre como de apertura, predispone a una rótula baja. La OTA de cierre lateral provoca la proximidad de la tuberosidad anterior de la tibia a la interlínea articular, lo que teóricamente causaría una rótula alta; sin embargo, es más probable que la rótula baja se deba a la inmovilización y la fibrosis posoperatoria del tendón rotuliano. Esta fibrosis y el acortamiento del tendón rotuliano podrían ser una de las causas de la dificultad para evertir la rótula que surge en estos pacientes.
Luego del RTR, solo un 30,43% (14 pacientes) tuvo un índice de Insall-Salvati <0,8, cinco de ellos ya presentaban dicha condición antes del reemplazo articular y solo uno de ellos se acompañaba de rigidez posoperatoria, con un rango de flexo-extensión de entre 10° y 70°. Dicho porcentaje es bajo si se lo compara con lo comunicado por Haddad y Bentley (50%), quienes también la describen como un hallazgo frecuente.17,18Además, al evaluar la variación del índice de Insall-Salvati luego de la artroplastia, no obtuvimos cambios significativos, tal como lo publicaron Song y cols.3
El reemplazo de la rótula sigue siendo un tema controvertido y, en esta serie, se efectuó la artroplastia de rótula en algo menos de la mitad de los casos (43,4%) cuando, a criterio del cirujano, se consideraba que había un deterioro evidente de esta, durante la cirugía. Los resultados no muestran una diferencia clínica entre aquellos con prótesis de rótula o sin ella.3,19
La tasa de complicaciones reportadas en rodillas con antecedentes de OTA convertidas a RTR es del 6-15%,4 similar a nuestros hallazgos, que correspondieron a cinco rodillas (10,8%). Dos requirieron una revisión: un caso por inestabilidad en flexión al que se le recambió el inserto tibial por uno de mayor espesor y otro por una infección en el posoperatorio inmediato que se resolvió mediante una limpieza quirúrgica. La principal causa de revisión que se comunica en la bibliografía es, sin embargo, el aflojamiento aséptico; no hemos registrado este hallazgo hasta el cierre del seguimiento.20
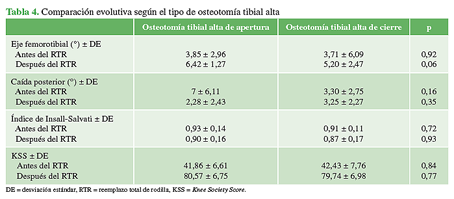
Con respecto a los resultados clínicos y radiográficos por tipo de OTA, no obtuvimos diferencias significativas entre estos grupos, tal como se muestra en la Tabla 4, lo cual coincide con lo hallado en una revisión sistemática de 10 estudios.16
Por último, destacamos la mejoría clínica y funcional obtenida luego del RTR, evaluada mediante el KSS, teniendo en cuenta que los estudios publicados comunican un rango de movilidad disminuido en este grupo de pacientes.3,14,19,21,22,23
Unas de las principales limitaciones de nuestra serie son su carácter retrospectivo y el tamaño de la muestra, ya que existe una diferencia entre los grupos comparados.
Como es de esperar, no se realizaron todas las OTA en nuestra institución, lo que genera una muestra heterogénea, en tanto que todas las artroplastias se llevaron a cabo en nuestra institución con la misma técnica quirúrgica.
En nuestra serie de casos, se obtuvieron buenos resultados a corto y mediano plazo, con una mejoría tanto clínica como radiográfica luego de la conversión, y la rótula baja fue un hallazgo frecuente, aunque sin repercusión clínica.
No se hallaron diferencias en la evolución de los RTR entre las OTA de cierre y apertura, sí es preciso hacer hincapié en las diferencias técnicas en cuanto al abordaje y el retiro de la osteosíntesis.
Según nuestro conocimiento, hay, al menos, dos publicaciones sobre los resultados del RTR luego de OTA sustractivas, el nuestro es el primer estudio que compara los resultados de OTA sustractivas y aditivas.24,25