Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista argentina de cirugía
Print version ISSN 2250-639XOn-line version ISSN 2250-639X
Rev. argent. cir. vol.109 no.4 Cap. Fed. Dec. 2017
Articulo original
Fracturas panfaciales. Oportunidad de tratamiento
Panfacial fractures. Treatment tming and strategy
Jorge O. Güerrissi
División de Cirugía Plástica del Hospital Cosme Argerich de Ciudad de Buenos Aires, Argentina.
Los autores declaran no tener conflictos de interés.
Correspondencia: Jorge O. Güerrisi e-mail: joguerrissi@gmail.com
Recibido el 20 de abril de 2017
Aceptado el 08 de agosto de 2017
RESUMEN
Antecedentes: las lesiones panfaciales son aquellas que involucran al menos dos de los tres segmentos faciales: frontal, tercio medio, tercio inferior o mandíbula. Este tpo de fracturas se acompaña comúnmente (18 a 45%) de lesiones en otras partes, como el neurocráneo, la columna cervical y el globo ocular.
Objetivos: describir sus causas más frecuentes, las áreas faciales más afectadas, el momento y la oportunidad adecuados para iniciar la secuencia del tratamiento en 58 pacientes con lesiones panfaciales tratados en la División de Cirugía Plástica del Hospital Cosme Argerich entre los años 2000 y 2010.
Material y métodos: de 720 pacientes con traumatismo facial, 68 (9,4%) presentaron fracturas pan-faciales; no obstante, el seguimiento de la evolución hasta los 2 años posoperatorios fue hecho en 58 (8%) pacientes, quienes fueron incluidos en este estudio.
Resultados: las áreas más afectadas fueron las órbitas y la nariz (68%), el malarcigoma (60%), el maxilar superior (42%) y la mandíbula (28%). El cráneo estuvo directamente involucrado en 6 pacientes (15%). En todos los casos el método de tratamiento consistó en: 1) exploración a cielo abierto; 2) reducción y fijación de las fracturas con osteosíntesis mediante placas y tornillos, 3) reemplazo de huesos conminutados con autoinjertos óseos y material no biológico.
Según el epicentro de las fracturas y las alteraciones estructurales faciales, la reconstrucción se inició desde el tercio superior hacia el inferior en 38 pacientes y en los 30 restantes de abajo hacia arriba.
Conclusión: la biomecánica básica es obtener la recomposición de la línea media, mantener el ancho facial y la proyección lateral de la cara. Los resultados fueron aceptables en 48 casos (85%) y no aceptables en 9 (15%), teniendo en cuenta la recuperación de las formas y armonías faciales, las deformidades estéticas, las secuelas funcionales, las complicaciones y la complejidad de operaciones secundarias correctivas.
Palabras clave: fracturas panfaciales, fracturas graves faciales, fijación interna de la cara.
ABSTRACT
Background: panfacial fractures are those that involve at least two of the three facial segmentis: frontal, medial third and jaw o mandibular area. Concomitant injuries (18 to 45%) afecting the ocular globe, endocranium and cervical spine are associated with panfacial lesions.
Objectives: to describe the most frequent causes, facial areas involved and the right tming to initate the treatment sequence in 58 patentis with panfacial injuries treated at the Plastic Surgery Division of the Cosme Argerich Hospital.
Material and methods: between 2000 to 2010, 720 patentis with facial trauma were treated. Of them, 68 (9,4%) presented panfacial fractures and 58 were included in this study.
Results: the most afected areas were orbit and nose (68%); zygoma-malar (60%); maxilla (42%) and jaw (28%). The cranium was directly involved in 6 patentis ) (15%). The reconstructive method used in all cases was; 1. Open fracture expositon; 2. Reducton and fxaton by means of plates and screws; 3. Replacement of the comminuted bones with iliac autograf and no biologic material. According to the epicenter of the fracture and structural alteraton, the reconstructon was done from superior to inferior thirds (up-botom), 38 patentis; and from inferior to superior third (botom-up), 30 patentis, respectively.
Conclusions: the Results were acceptable in 48 cases (85%) and inadequate in 9 (9%) according to facial harmony, aesthetic deformity, functonal sequels, complicatons and severity of secondary corrective operatons. The basic biomechanic needs were to obtain the recompositon of the midline, maintain the facial width and the lateral projecton of the face.
Keywords: panfacial fractures, severe facial fractures, internal fxaton of the face.
Introducción
Las lesiones panfaciales son aquellas que envuelven al menos dos de los tres segmentos faciales: frontal, tercio medio, tercio inferior o mandíbula; constituyen verdaderos desafos para la elección del planeamiento y de la técnica quirúrgica para su tratamiento1,2.
Epidemiológicamente acompañan a los cambios sociales en la convivencia de las sociedades, la deficiencia en la educación, la falta de controles, las deficiencias de la infraestructura de calles y rutas, el auge de la motorización social, la imprudencia, la acción de las drogas y sustancias adictivas, el aumento de las agresiones interpersonales, los asaltos en la vía pública y las modificaciones de la agresividad de los deportes3-5.
Si bien las causas más frecuentes varían según los diferentes países e incluso en las regiones dentro de un mismo país, hay coincidencia en afrmar que, en los últmos 30 años, los accidentes de tránsito y la violencia fisica interpersonal son las principales5,6.
Las fracturas panfaciales acompañadas de lesiones en otras partes del organismo son frecuentes y tenen relación directa con la causa: impactos de alta velocidad. Las zonas más reiteradas son el neurocráneo, la columna cervical y el globo ocular7,8.
El motivo de esta presentación es describir la experiencia de 10 años (2000-2010) en el Servicio de Cirugía Plástica del Hospital Cosme Argerich, en 58 pacientes con lesiones panfaciales, describiendo sus causas más frecuentes, las áreas faciales más afectadas, el momento y la oportunidad adecuados para iniciar la secuencia del tratamiento y evaluar los resultados obtenidos.
Material y métodos
Desde 2000 hasta 2010 fueron vistos en el Servicio de Cirugía Plástica del Hospital Cosme Argerich 720 pacientes con traumatismos maxilofaciales con diversos grados de complejidad, que afectaban la piel o los huesos o ambos, diversas áreas faciales, e incluso asociados a lesiones en el resto del organismo.
De los 720 pacientes, 68 (9,4%) presentaron fracturas panfaciales; no obstante, el seguimiento de la evolución hasta los 2 años posoperatorios fue hecho solo en 58 (8%), quienes fueron incluidos en este estudio.
Estos 58 pacientes presentaron lesiones severas con fracturas complejas que se inscribieron dentro de las denominadas panfaciales y asociadas con heridas importantes de las partes blandas en 8 (13,7%).
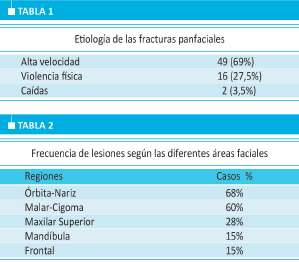
Los accidentes de tránsito fueron la causa en 40 pacientes (69%), la violencia fisica y los asaltos en la vía pública en 16 pacientes (27,5%), los accidentes en el trabajo (caídas de altura) y los accidentes deportivos en 2 pacientes (3,5%) (Tabla 1).
Los accidentes en la vía pública se produjeron principalmente por la intervención de motos, automóviles y bicicletas.
Los sectores más afectados fueron las órbitas y la nariz (68%), el malar-cigoma (60%), el maxilar superior (42%) y la mandíbula (28%). El cráneo estuvo involucrado en 6 (15%) de los casos, siendo afectado el hueso frontal en relación directa con el traumatismo orbitario (Tabla 2).
Las etapas principales de los controles preoperatorios se iniciaron desde el momento en que fue recibido el paciente en agudo, evaluando la vía aérea, pérdidas de sangre y estado de la conciencia. Posteriormente se realizó la evaluación y tratamiento de las lesiones asociadas como las cerebrales, de la columna cervical, de tórax, abdomen y miembros, y finalmente, además de indicarse los estudios convencionales preoperatorios, se examinaron las diferentes fracturas mediante imágenes tomográficas simples, tridimensionales y pantorradiografias mandibulares.
En todos los casos, el método de tratamiento consistó en: 1) exploración a cielo abierto; 2) reducción y fijación de las fracturas con osteosíntesis mediante placas y tornillos (100%), 3) reemplazo de huesos conminutados con autoinjertos óseos y material no biológico en 36 casos (65,5%).
El material para los injertos óseos fue extraído de la cresta ilíaca en 21 pacientes (55%), de la calota en 8 (21%) y de hueso costal en 7 (18%); las mallas de titanio o polietleno poroso de alta densidad se utlizaron solo en 3 (7,8%).
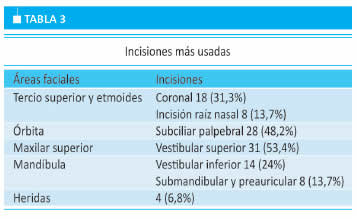
Las etapas quirúrgicas descriptas permite-ron la reparación de las lesiones faciales y craneales al mismo tempo y en un mismo procedimiento. En todos los casos, la reconstrucción maxilofacial fue realizada entre los 7 y 15 días posteriores al traumatismo. Los abordajes fueron realizados a través de incisiones coronales en 24 pacientes (41,3%); subciliares palpebrales bilaterales en 28 (48,2%), vestbulares superiores en 31 (53,4%), vestbulares inferiores en 14 (24%), submandibulares en 8 (13,7%) y, aprovechando las heridas traumáticas, en 4 (6,8 %) (Tabla 3).
Resultados
De acuerdo con el epicentro de las fracturas y la alteración estructural facial, la reconstrucción se inició desde el tercio superior hacia el inferior, o viceversa. En 38 pacientes, la reconstrucción de la cara comenzó desde arriba hacia abajo; a pesar de haber fracturas frontoorbitarias, no exista pérdida de hueso ni grandes desplazamientos y se mantuvo intacta la osteoarquitectura orbitocigomática; esto permitó componer la línea media, conservar el ancho facial y la proyección laterofacial (Fig. 1 a,b,c,d,e,f, g y h).
En 20 pacientes se inició desde abajo hacia arriba, haciendo primero la reconstrucción mandibular (para recuperar la altura posterior de la cara), luego la desimpactación de las estructuras medio faciales y obtención de una oclusión armoniosa y estable mediante la fijación con miniplacas y tornillos para, finalmente, completar la reparación orbitonasoetmoidal (Fig.2 a,b,c,d,e,f,g, h, i y j).
Los resultados fueron agrupados en: aceptables 48 casos (85%) y no aceptables 9 (15%), teniendo en cuenta la recuperación de las formas y armonías faciales, las deformidades estéticas, las secuelas funcionales, las complicaciones observadas y la complejidad de las operaciones secundarias correctivas.
Cuando fue necesario reemplazar fragmentos óseos conminutados, restaurar arbotantes o pilares faciales básicos (reborde orbitarios), recuperar la proyección de áreas estéticas como el malar o el dorso nasal, se usó en 21/38 (55%) de los casos el autoinjerto de cresta ilíaca, de calota en 8/38 (21%) y costal en 7/38 (18%) (Fig. 3 a,b,c,d,e,f,g, h e i).
Los abordajes se eligieron no solo teniendo en cuenta las áreas faciales más afectadas sino permiten-do abordar el mayor porcentaje de lesiones; las más usadas fueron las vestbulares superiores en 31 pacientes (53,4%), las subciliares palpebrales bilaterales en 28 (48,2%), las coronales en 24 (41,3%), las vestbulares inferiores en 14 (24%), las submandibulares en 8 (13,7%) y aprovechando las heridas traumáticas, en 4 (6,8%).
Los resultados obtenidos con el tratamiento descripto muestran el beneficio de poder reparar todas
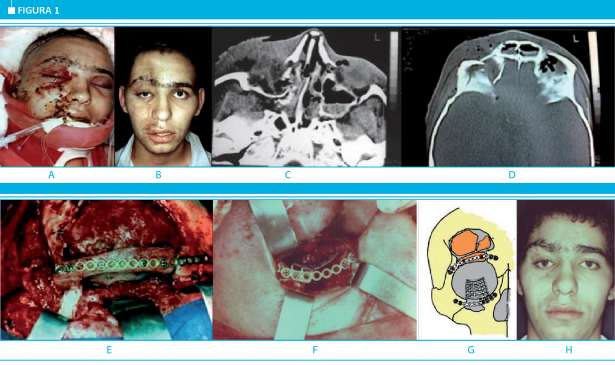
A. Fractura orbitofrontal luego de la craniectomía descompresiva. B. Posoperatorio a los 6 meses con hundimiento frontal y pseudoptosis palpebral y enofalmia derecha. C y D. Tomografia computarizada preoperatoria mostrando las lesiones frontales. E, F y G. Esquema de la reconstrucción con autoinjerto óseo y piso orbitario con malla de titanio. H. Seis meses posoperatorio de reconstrucción orbitofrontal las fracturas faciales y craneales al mismo tempo, en un solo acto quirúrgico, usando las mismas incisiones y abordajes, para poder alcanzar no solo la reconstrucción tridimensional ósea facial sino también corregir las partes blandas afectadas.
Las complicaciones posoperatorias fueron detectadas en 18 pacientes (22,4%); las más frecuentes fueron las distonías neurógenas (10%) y las disestesias de los nervios infraorbitarios y mentonianos; la necesidad de remover las placas de osteosíntesis fue del 3% por infección y osteomielitis local, exposición e intolerancia. Otras complicaciones fueron la reabsorción de los injertos, que se hizo evidente por disminución del volumen alcanzado en el inicio de la cirugía, las alteraciones de la oclusión dentaria (2%), la enofalmia (2%) y la distopia cantal interna (1%) así como la necesidad de retoques por razones estéticas cicatrizales (4%) (Tabla 4).
Discusión
Las lesiones traumáticas panfaciales constituyen un desafo para el cirujano reconstructivo, quien no solo debe actuar como tal sino como organizador de un equipo interdisciplinario formado por ofalmólogos, odontólogos y ortodoncistas, neurocirujanos, infectólogos, intensivistas, médicos clínicos, psicólogos, etcétera.
Las lesiones asociadas a nivel del globo ocular, el neuroencéfalo y la columna cervical tenen una frecuencia de entre el 18 y el 45%, según diferentes autores7,8,11.
|
| TABLA 4 | |
| Complicaciones | ||
| Complicaciones | Casos % | |
| Distonías neurogénicas | 10% | |
| Remoción de placas | 3% | |
| Alteraciones de la oclusión dentaria | 2% | |
| Enoftalmia | 2% | |
| Distopia cantal | 1% | |
| Alteraciones de la cicatrización | 4% | |
Si bien existe unanimidad entre ellos en considerar las fracturas panfaciales como aquellas que involucran más de dos sectores faciales, podría ser más completa la definición si se incluyeran la multplicidad y conminución de los trazos, la alteración funcional consiguiente (ectropión, lesión de la vía lagrimal, trismos, dificultad en la masticación, disestesia, etic.) y la complejidad que se necesita para una reconstrucción estética y funcionalmente aceptable.
La mayoría de los autores concuerdan en que la gravedad de las lesiones tene relación directa con la severidad de los accidentes de tránsito y asaltos en la vía pública9.
Estas lesiones panfaciales fueron más frecuentes en el sexo masculino en una relación de 3:1.
La experiencia recogida en esta serie permite llegar a la misma conclusión que alcanzaron otros autores: el tratamiento a cielo abierto mediante abordajes amplios, fijación rígida interna mediante el uso de osteosíntesis con placas y tornillos de titanio y el uso de autoinjertos óseos favorece los buenos resultados, disminuyendo la cantidad y calidad de secuelas y complicaciones posoperatorias10.
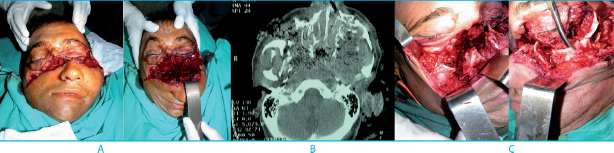

Figura 2. a, b y c. Fractura panfacial con lesiones en partes bandas. La tic en 3D muestra la severidad fracturaria en frontal, órbita, maxilar superior y mandíbula; d y e. Comienzo de la reconstrucción por el tratamiento de las fracturas mandibulares; f y g. Reconstrucción con autoinjerto de cresta ilíaca en órbita derecha; h. tic posoperatoria mostrando el uso de placas y tornillos; i y j. Posoperatorio a los 18 meses
También hay coincidencia con la experiencia de otros autores como P. Gruss11, en que cuando hay ausencia de hueso o conminución fracturaria el reemplazo con injerto de hueso autólogo contribuye a estabilizar el esqueleto a través de la reconstrucción de los pilares o arbotantes óseos, sin necesidad de fijación externa.
Por otra parte, la mayoría de los autores están de acuerdo en priorizar el uso de autoinjertos óseos extraídos de cresta ilíaca, costlla y calota craneana, en lugar de otro tpo de materiales10-12.
Comparativamente con las publicaciones de otros autores, todas las lesiones deberían ser corregidas durante la operación inicial, en una misma etapa operatoria, lo que evitaría graves deformidades pos-traumáticas de dificil de corrección secundaria.
En la mayoría de los casos, la reconstrucción maxilofacial debe realizarse entre los 7 y 15 días después del traumatismo, considerando el tempo necesario para: 1) completar los estudios y la evaluación preoperatoria neurológica, ofalmológica, dental y radiológica; 2) completar el período de disminución del edema y eliminación de los hematomas que oscurecen los datos semiológicos y la asimetría facial; 3) en nuestra experiencia también el tempo suficiente para conseguir los elementos de osteosíntesis por parte de los pacientes a través de las obras sociales o las ayudas sociales públicas.
Los abordajes a cielo abierto son los más practicados. La incisión coronal es útl para las región frontal y el tercio superior de las órbitas; la incisión sobre la raíz nasal es útl para las fracturas orbitonasoetmoidales. Las órbitas y el tercio medio de la cara son expuestos a través de las incisiones subciliares y vestbular superior, mientras que la mandíbula lo es por abordajes submandibulares o intraorales vestbulares inferiores13. De acuerdo con Jack y Vasconez, las complicaciones posoperatorias han disminuido en número y gravedad como también las reoperaciones por secuelas y deformidades secundarias, fundamentalmente por la precocidad en el tratamiento integral y el uso de la fijación rígida interna14.
Conclusiones
El aumento de la producción de las fracturas panfaciales está asociado a los impactos de alta velocidad y energía por accidente vehicular de autos y motos.
La reconstrucción facial debe realizarse en un plazo no mayor de las 2 semanas de producidas las lesiones, tras evaluar las condiciones de la función respiratoria y la vía aérea, la normalización del estado de la conciencia y de haber realizado tratamiento de las lesiones del neurocráneo y de la columna cervical.
Cuando la lesión afecta los tres niveles faciales, debe comenzarse por la reconstrucción del arco mandibular y continuar hacia el tercio medio y las órbitas. Si la gravedad lesional está en el tercio superior, se debe comenzar por estabilizar el complejo orbitofrontal y luego continuar hacia la mandíbula.
Los pasos básicos de la cirugía son: 1) abordaje amplio para una correcta exploración y diagnóstico preciso de las fracturas; 2) reducción a cielo abierto y fijación rígida interna; 3) uso de los autoinjertos óseos y 4) tratamiento de las partes blandas.
Los elementos fundamentales del tratamiento son la fijación rígida interna y el uso de autoinjertos óseos.
1. Follmar KE, Debruijn M, Baccarani A, Bruno AD, Mukundan S, Erdmann D, Marcus JR. Concomitant injuries in patentis with panfacial fractures. J Trauma. 2007; 63:831-5. [ Links ]
2. de Melo WM, Sonoda CK, Shinohara EH, García IR Jr. Using the botom-up and outiside-in sequence for panfacial fracture management: does it provide a clinical significance? J Craniofac Surg. 2013; 24:e479-81. [ Links ]
3. Rallis G, Stathopoulos P, Igoumenakis D, Krasadakis C, Mourouzis C, Mezitis M. Treating maxillofacial trauma for over half a century: how can we interpret the changing paterns in etology and management? Oral Surg Oral Med Oral Pathol Oral Radiol. 2015; 119(6):614-8. [ Links ]
4. Yokoyama T, Motozawa Y, Sasaki T, Hitosugi M. Retrospective analysis of oral and maxillofacial injuries in motor vehicle accidentis. J Oral Maxillofac Surg. 2006; 64:1731-5. [ Links ]
5. Lee KH. Interpersonal violence and facial fractures. J Oral Maxillofac Surg. 2009; 67:1878-83. [ Links ]
6. Simpson DA, McLean AJ. Epidemiology. In: David DJ, Simpson DA (eds). Craniomaxillofacial Trauma. Melbourne, 1995. Chapter 3, pp. 85-99. [ Links ]
7. Mulligan RP, Mahabir RC. The prevalence of cervical spine injury, head injury,or both with isolated and multple craniomaxillofacial fractures. Plast Reconstr Surg. 2010; 126:1647-51. [ Links ]
8. He D, Zhang Y, Ellis E 3rd. Panfacial fractures: analysis of 33 cases treated late. J Oral Maxillofac Surg. 2007; 65:2459-65.
9. Curtis W, Horswell BB. Panfacial fractures: an approach to ma-nagement. Oral Maxillofac Surg Clin North Am. 2013; 25:649-60.
10. Gruss JS, Phillips JH. Complex maxillary fractures: role of butress reconstructon and immediate bonr grafis. Plast Reconstr Surg. 1989; 16:93-104.
11. Gassner R, Tuli T, Hächl O, Rudisch A, Ulmer H. Cranio-maxillofacial trauma: a 10 year review of 9,543 cases with 21,067 injuries. J Craniomaxillofac Surg. 2003; 31(1):51-61.
12. Habal MB. Bone grafing in craniofacial surgery. Clinics in Plastic Surgery. 1994; 21:349-63.
13. Güven E, Ugurlu AM, Kuvat SV, Kanliada D, Emerkli U. Minimally invasive approaches in severe panfacial fractures. Turkish Journal of Trauma & Emergency Surgery. 2010; 16:541-5.
14. Jack JM, Stewart DH, Rinker BD, Vasconez HC, Pu LL. Modern surgical treatment of complex facial fractures: a 6-year review. J Craniofac Surg. 2005; 16:726-31.














