Introducción
La pérdida o el fracaso de una restauración coronaria suele ser una ruta potencial para el ingreso de bacterias y saliva del medio oral hacia los tejidos perirradiculares. 1-3 Con el fin de eliminar o reducir este problema, se han desarrollado e investigado diferentes materiales y técnicas de obturación de los conductos radiculares. 4
Para cumplir con sus objetivos, un sellador en-dodóntico debería tener propiedades antibacterianas, ser radiopaco, biocompatible y adherirse bien a las paredes dentinarias del sistema de conductos radiculares. 4 Según los informes de Camilleri 5 , 6 y Assnan et al., 7 los selladores a base del compuesto de minerales trióxido (MTA) cumplirían con la mayoría de las premisas de un sellador endodóntico ideal. 5-7 Estos materiales liberan iones calcio e inducen la formación de hidroxiapatita. 5-7 Presentan, además, un excelente sellado marginal, son biocompatibles, bioactivos y osteoconductivos. 8 , 9 A raíz de estas propiedades, los selladores a base de MTA han sido indicados como una excelente alternativa para la obturación del sistema de conductos radiculares. 9 A la gran variedad de productos a base de MTA disponibles, recientemente se agregó el sellador MTA Densell (MTAd; Densell, Buenos Aires, Argentina). Sin embargo, hasta el momento no se dispone de información adecuada acerca de su comportamiento biológico en contacto con el tejido óseo.
Los selladores endodónticos biocerámicos considerados de última generación han introducido ciertos cambios importantes en relación con las técnicas de obturación, 10 por lo que rápidamente captaron el interés de clínicos y especialistas. Los cementos y los selladores biocerámicos son biocompatibles, bioac-tivos y osteoconductivos, y en presencia de humedad son capaces de establecer una adhesión efectiva con las paredes dentinarias mediante la formación de hidroxiapatita; son radiopacos y de fácil manejo en la clínica. 11 Uno de los selladores biocerámicos de reciente aparición en el mercado es el Bio-C Sealer (BIOc; Angelus, Londrina, Brasil). De acuerdo con el fabricante, el sellador está compuesto por aproximadamente un 65% de carga biocerámica, y contiene silicato de calcio, aluminato de calcio, óxido de calcio, óxido de circonio, dióxido de sílice y agentes dispersivos. Se presenta como un material premezclado, combinado con un vehículo libre de agua. Es hidrófilo, e inicia su reacción de fraguado en presencia de la humedad dentro del conducto radicular y de la existente en los conductillos dentinarios. 6
El propósito del presente ensayo fue comparar la biocompatibilidad de BIOc y de MTAd, implantados en el tejido óseo de ratas.
Materiales y métodos
El protocolo de este ensayo fue previamente revisado y aprobado por la Comisión de Ética de la Asociación Odontológica Argentina (res. 0219).
Se implantaron en las tibias de 30 ratas Wistar macho (±350 g de peso) tubos de silicona de 2 mm de longitud, 1,5 mm de diámetro y 0,5 mm de luz interna (Dow Corning Chemicals, Midland, MI, Estados Unidos) que habían sido esterilizados con rayos gamma y obturados al ras en ambos extremos con BIOc (lote 47731) o MTAd (lote RK0519). Ambos materiales fueron preparados de acuerdo con las instrucciones del fabricante. Durante los procedimientos operatorios, se tuvo especial cuidado de no contaminar las paredes externas de los tubos con los selladores ensayados.
Los animales fueron tratados en conformidad con los requerimientos de las normas ISO 10993-1-1992 e ISO 10993-2-1992 12 , 13 y los principios éticos de experimentación y las especificaciones para el cuidado y uso de animales de laboratorio. 14 Durante los 7 días previos a los procedimientos de implantación, fueron puestos en cuarentena a efectos de asegurar que se encontraran en óptimas condiciones de salud.
Cada uno recibió un implante de BIOc en la tibia izquierda y uno de MTAd en la tibia derecha. La preparación de los especímenes y las maniobras quirúrgicas de implantación fueron realizadas bajo condiciones asépticas y de acuerdo con los siguientes procedimientos: luego de anestesiar a los animales mediante la administración intraperitoneal de clorhidrato de ketamina (14 mg/kg) y acepromazi-na (10 mg/kg), se practicó en cada tibia una incisión longitudinal de aproximadamente 16 mm, separando los tejidos hasta la superficie ósea. Posteriormente, se realizó la disección del periostio y se practicó un orificio con una fresa redonda de carburo-tungsteno de 1,5 mm de diámetro (Maillefer-Dentsply, Ballaigues, Suiza) en el área diafisial, aproximadamente a 8 mm del extremo lateral externo y de forma perpendicular al eje mayor de la tibia, rotando en un micromotor a baja velocidad y constante refrigeración con suero fisiológico estéril. Los implantes se insertaron en los orificios, con uno de sus extremos en contacto directo con el espacio medular, mientras que el lado opuesto se niveló con la superficie externa de la cortical ósea. Finalmente, las heridas se suturaron con hilo de seda. De esta forma, se prepararon 30 implantes experimentales de BIOc y 30 de MTAd; a cada período de observación utilizado (7, 30 y 90 días) le correspondieron 10 implantes de cada material. La posición de los implantes fue controlada mediante radiografías posoperatorias inmediatas de cada una de las tibias, tomadas a una distancia estandarizada de 10 mm con películas Kodak Utraspeed (Eastman Kodak Co., Rochester, NY, Estados Unidos). Los animales permanecieron en jaulas de acero inoxidable con agua potable y alimento balanceado ad libitum, temperatura ambiental controlada (24 °C) y ciclos de luz-oscuridad de doce horas. Luego, fueron eutanasia-dos mediante una sobredosis de solución anestésica. Las tibias fueron removidas, fijadas en solución de formol-buffer al 10%, descalcificadas y procesadas para su estudio histológico mediante técnicas de rutina. Se obtuvieron secciones longitudinales semi-seriadas de unos 7 mm de espesor de la parte más central de los implantes, las cuales fueron posteriormente coloreadas con hematoxilina y eosina.
Las secciones se analizaron y fotografiaron a diferentes aumentos por medio de un microscopio óptico (Carl Zeiss, Oberkochen, Alemania) equipado con una cámara digital Canon EOS SD M-IV (Canon, Tokio, Japón). Las imágenes fueron capturadas y analizadas con el programa Image Tool v. 3 (Uni-versity of Texas Health Center, San Antonio, TX, Estados Unidos). La evaluación fue realizada por dos observadores previamente calibrados. En los casos sobre los que no hubo acuerdo, las secciones histológicas fueron nuevamente analizadas en conjunto hasta obtener un consenso.
Los parámetros considerados para la evaluación fueron la presencia y el espesor de una cápsula fibrosa, el desarrollo de nuevas trabéculas óseas, los cambios vasculares y el tipo de células inflamatorias.
Los criterios empleados para categorizar la reacción de los tejidos fueron los siguientes: Categoría 1: cápsula fibrosa con formación y desarrollo de nuevas trabéculas óseas, sin la presencia de células inflamatorias. Categoría 2: presencia de tejido fibroso, escasas células inflamatorias en los tejidos circundantes y desarrollo incipiente de trabéculas óseas. Categoría 3: ausencia de cápsula fibrosa, sin desarrollo de tra-béculas óseas, presencia de tejido granulomatoso con polimorfonucleares neutrófilos, linfocitos, plasmo-citos, macrófagos, células gigantes multinucleadas, fibroblastos y numerosos capilares congestionados.
Las diferencias entre BIOc y MTAd dentro de cada período de observación se analizaron por medio del test de McNemar. El efecto producido por los factores tiempo y material se analizó con la prueba de Kruskal-Wallis (P<0,05).
Resultados
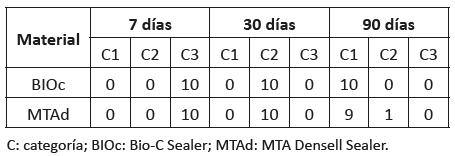
Al finalizar cada uno de los períodos posoperatorios, la observación macroscópica de las áreas implantadas reveló que todos los implantes se mantenían en su sitio. A los 7 días las heridas se encontraban en proceso de cicatrización, mientras que a los 30 días habían cicatrizado normalmente. En todos los períodos estudiados, los animales se hallaban en buen estado de salud. Los estadísticos descriptivos del tipo de reacción a los materiales problema en los diferentes períodos experimentales se observan en la tabla 1.
A los 7 días, la reacción de los tejidos en contacto con BIOc y MTAd fue considerada de categoría 3 en todos los casos (fig. 1A-B). Se observó la presencia de numerosos polimorfonucleares neutrófilos, linfocitos, plasmocitos, macrófagos y áreas hemorrágicas. También se observaron áreas necróticas cercanas a los materiales.
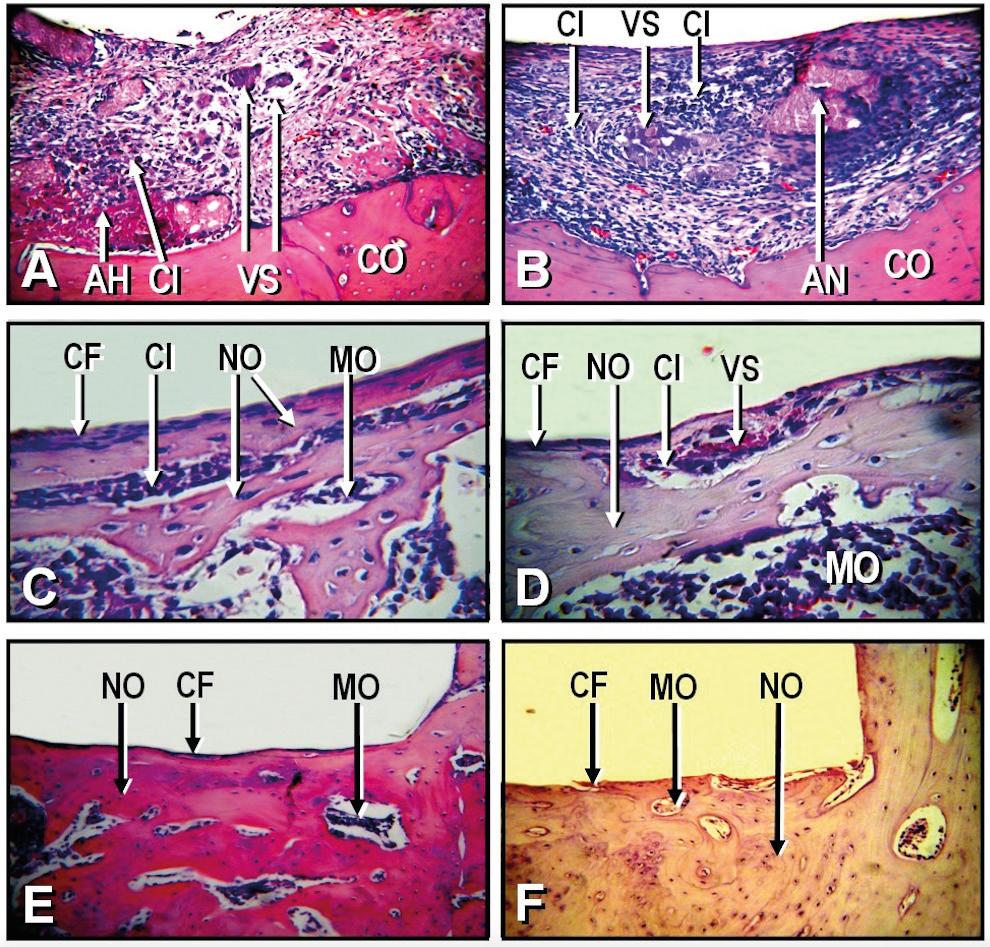
Figura 1 A: Microfotografía de un espécimen representativo de BIOc a los 7 días. Se observa la presencia de áreas hemorrá-gicas (AH), células inflamatorias (CI) y numerosos vasos sanguíneos (VS). (CO: cortical ósea; hematoxilina y eosina; magnificación original X850). B: Microfotografía de un espécimen representativo de MTAd a los 7 días. Se observa un cuadro similar, con gran cantidad de células inflamatorias (CI), vasos sanguíneos (VS) y áreas necróticas (AN). (CO: cortical ósea; hematoxilina y eosina; magnificación original X850). C: Microfotografía de un espécimen representativo de BIOc a los 30 días. Se observa una cápsula fibrosa con algunas células inflamatorias (CF), trabéculas óseas neoformadas (NO), persistencia de células inflamatorias entre las trabéculas (CI). (MO: médula ósea; hematoxilina y eosina; magnificación original X850). D: Microfotografía de un espécimen representativo de MTAd a los 30 días. Se observa una cápsula fibrosa delgada (CF), células inflamatorias persistentes (CI), vasos sanguíneos (VS) y una trabécula ósea neoformada (NO). (MO: médula ósea; hematoxilina y eosina; magnificación original X1000). E: Microfotografía de un espécimen representativo de BIOc a los 90 días. Se observa una cápsula fibrosa delgada (CF) rodeada por una neoformación ósea (NO), sin células inflamatorias. (MO: médula ósea; hematoxilina y eosina; magnificación original x850). F: Microfotografía de un espécimen representativo de MTAd a los 90 días. Delgada cápsula fibrosa (CF) rodeada por una neoformación de tejido óseo sano (NO). (MO: médula ósea; hematoxilina y eosina; magnificación original X850).
A los 30 días, la reacción de los tejidos a BIOc y MTAd correspondió a la categoría 2 en todos los casos (fig. 1C-D). En contacto con ambos materiales se observó una cápsula fibrosa con presencia de células inflamatorias en su interior, un área subyacente de tejido granulomatoso persistente y neoformación incipiente y desordenada de trabéculas óseas.
A los 90 días, la reacción de los tejidos a BIOc perteneció a la categoría 1 en todos los casos, mientras que para MTAd solo 9 casos fueron catalogados en esta categoría (fig. 1E-F). En contacto con ambos materiales se observó una cápsula fibrosa delgada y la neoformación de tejido óseo sin presencia de células inflamatorias. Un espécimen de MTAd reveló la persistencia de células inflamatorias rodeando una formación incipiente de nuevas trabéculas óseas; fue considerado de categoría 2. En este período se observó que, en contacto con BIOc, los espacios medulares fueron ligeramente más amplios.
El análisis estadístico de los resultados mostró que no hubo diferencias significativas entre materiales dentro de cada período de observación (P>0,05), pero sí las hubo (P<0,05) cuando se compararon los resultados obtenidos en los distintos períodos de observación.
Discusión
La implantación de biomateriales en el tejido óseo de la rata constituye un procedimiento válido como ensayo previo a las pruebas de uso para el estudio de la biocompatibilidad de los materiales en-dodónticos. 15 , 16 El empleo de tubos de silicona como portadores de los materiales investigados tuvo como objetivo el aprovechamiento de su excelente bio-compatibilidad, ya informada en estudios anterio-res. 17-19 Los períodos de observación estipulados se hallan comprendidos en los plazos establecidos por los estándares internacionales para el estudio de las propiedades biológicas de biomateriales. 20 La observación histológica del área que rodeaba los implantes reveló que, a los 30 y 90 días posoperatorios, se encontraban totalmente circundados por una cápsula fibrosa libre de células inflamatorias y tejido óseo, fácilmente distinguible de la reacción focalizada en el área en la que el tejido tomaba contacto directo con los materiales problema.
Si bien hasta el momento el comportamiento biológico de BIOc y MTAd en tejido óseo no ha sido convenientemente informado, la intensidad de la reacción osteogénica a la implantación de ambos materiales al finalizar el presente experimento no resultó totalmente inesperada, 21 ya que no fue diferente a lo que ocurre con otros selladores comerciales a base de MTA o de silicato de calcio. 19, 22, 23 Las áreas ne-cróticas observadas a 7 días de la implantación probablemente se deban a la formación de hidróxido de calcio y al pH altamente alcalino de los materiales durante su fraguado. 24 , 25 Luego de una reacción inflamatoria inicial, tanto BIOc como MTAd estimularon e indujeron la reparación de los tejidos mediante la formación de nuevas trabéculas óseas sanas con espacios medulares regulares, especialmente a los 90 días posoperatorios. Este orden de los acontecimientos es considerado como el desarrollo normal y progresivo del proceso de reparación del tejido óseo luego de la implantación de materiales que poseen la capacidad de estimular e inducir la neoformación de tejidos calcificados. 9, 21-23
Conclusión
En las condiciones en que fue realizado el presente ensayo, tanto BIOc como MTAd se comportaron como materiales biocompatibles y osteoinductores en tibia de ratas.
Sin embargo, es necesario considerar que los resultados de la implantación de un biomaterial en animales de experimentación no pueden ser extrapolados de forma directa a la situación clínica en humanos, por lo que deberían ser interpretados con cautela.