Introducción
El schwannoma, también conocido como neurilemoma, neurinoma, fibroblastoma perineural o glioma periférico, es un tumor neuroectodérmico benigno de la vaina nerviosa o vaina de mielina formada por células de Schwann. (1,2) La primera descripción de este tipo de tumor fue realizada por Verocay en 1910.3 Su etiología es desconocida, pero se postula que las lesiones surgen por la proliferación de células de Schwann en un punto dentro del perineuro. 4 Los schwannomas son los tumores derivados de nervios periféricos más frecuentes, aproximadamente del 25 al 48% de los casos presentan una localización en el territorio cervicofacial, especialmente en los tejidos blandos de esta región.5 Se pueden clasificar o dividir en schwannomas periféricos o schwannomas intraóseos (SI), éstos últimos también denominados centrales. 6
Los schwannomas de cabeza y cuello ocurren tanto intracranealmente, fundamentalmente en el ángulo pontocerebeloso; como en los tejidos blandos periféricos, donde mayoritariamente son intraorales y afectan la lengua, la mucosa yugal, el piso de boca, el paladar y en menor incidencia, el labio. 9 La presentación clínica suele ser una tumefacción submucosa de superficie lisa, similar a lesiones como mucoceles, pólipos fibroepiteliales, fibromas, lipomas o tumores benignos de glándulas salivales. Los SI son poco comunes, constituyen menos del 1% de los schwannomas presentes en la región en cuestión, y menos del 0,2% de todos los tumores primarios óseos. (8,10,11) La mandíbula es el sitio más habitual para su localización, atribuyéndose al calibre del nervio dentario inferior y su largo trayecto dentro de la mandíbula. 11 La distribución por edades de pacientes con SI es variable, ya que estas lesiones pueden estar presentes durante varios años antes de la manifestación de los síntomas. Sin embargo, su prevalencia máxima se produce en la tercera y cuarta década de vida. 12 Presenta una ligera predilección femenina, con una relación mujer-hombre de 1.5:1.13 En su mayoría son lesiones solitarias asintomáticas sin manifestaciones clínicas, que suelen ser hallazgos radiográficos. Sin embargo, algunas lesiones presentan asimetrías, dolor o alteraciones sensitivas. 11 A pesar de que no existen reportes de transformación maligna de SI, la transformación maligna de los schwanommas en general es controversial y se encuentra aún bajo discusión. (9,13)
Histológicamente, el schwannoma suele ser un tumor encapsulado, caracterizado por una mezcla de dos patrones: Antoni tipo A y Antoni tipo B. El tejido Antoni A se caracteriza por sus células fusiformes en empalizada, retorcidas alrededor de áreas eosinofílicas acelulares conocidas como cuerpos de Verocay. Estos cuerpos de Verocay se producen a partir de la duplicación de membranas basales y procesos citoplasmáticos. El patrón Antoni B, por otro lado, es menos celular y organizado, las células fusiformes u ovaladas están dispuestas al azar dentro de una matriz mixoide amorfa, pudiendo encontrarse, a su vez, cambios quísticos secundarios. Las células implicadas muestran una reacción inmunohistoquímica positiva difusa para la proteína S-100, siendo menor la tinción en los sectores Antoni B. 9 En 1985, Erlandson 14 clasificó los schwannomas en siete subtipos histológicos: clásico (Verocay), celular, plexiforme (con crecimientos multinodulares), craneal, melanótico, antiguo (con cambios degenerativos) y granular. Si bien los subtipos no tienen relevancia clínica, debe tenerse en cuenta que el subtipo celular suele tener una mayor tasa de recurrencia y el melanótico estaría asociado con un mayor riesgo de transformación maligna. 10 El tratamiento más reportado en la literatura consiste en la enucleación completa a través de un colgajo mucoperióstico y una ventana ósea de acceso. 15
En los últimos años, se incrementó la evidencia científica en relación a los schwanommas, así como también se profundizó en aspectos asociados a su patogenia, epidemiología y tratamiento. No obstante, hay escasos reportes clínicos de la subentidad intraósea. El presente trabajo tiene como objetivo reportar un caso clínico de schwanomma intraóseo mandibular y revisar sus aspectos clínicos, radiográficos y anatomopatológicos.
Caso clínico
Este estudio se encuentra llevado a cabo bajo consenso paciente-profesional, explicitado bajo consentimiento informado y de acuerdo con la Declaración de Helsinki de 1975, revisada en 1983. Se presentó a la consulta una paciente de 30 años de edad, derivada al servicio de Cirugía y Traumatología Bucomaxilofacial del Hospital “Parmenio Piñero” de la Ciudad Autónoma de Buenos Aires, Argentina, por su odontólogo de cabecera, a raíz de un hallazgo radiográfico durante un control de rutina. Tras la anamnesis no se identificó ningún antecedente personal patológico ni hereditario de relevancia.
Durante el examen clínico extraoral no se evidenciaron alteraciones ni asimetrías faciales (fig. 1).
En la inspección intraoral se observó la presencia de múltiples focos infecciosos odontógenos e higiene oral deficiente. Los tejidos blandos no presentaban particularidades (fig. 2).

Figura 2 Examen intraoral. Se observan múltiples focos infecciosos odontógenos (piezas 47, 35 y 34), higiene oral deficiente, restauraciones con presencia de pigmentación y placa bacteriana. Tejidos blandos sin particularidades.
Cabe destacar que en ningún momento la paciente relató sintomatología asociada alguna. La figura 3 corresponde a los estudios complementarios imagenológicos donde se constató una imagen radiolúcida mandibular izquierda, multilobulada y corticalizada que se extendía al nivel apical de las piezas dentarias 34 y 35, extendiéndose hasta la raíz mesial de la pieza dentaria 36. Dicha lesión osteolítica no aparentaba producir rizólisis patológica y respetaba la cortical basal mandibular.

Figura 3 Ortopantomografía digital. Tomografía de macizo creaneofacial en corte frontal, axial y reconstrucción 3D. Presencia de una imagen radiolúcida mandibular izquierda, multilobulada y corticalizada, que se extiende al nivel apical de la piezas dentarias 34 y 35 extendiéndose hasta la raíz mesial de la pieza 36.
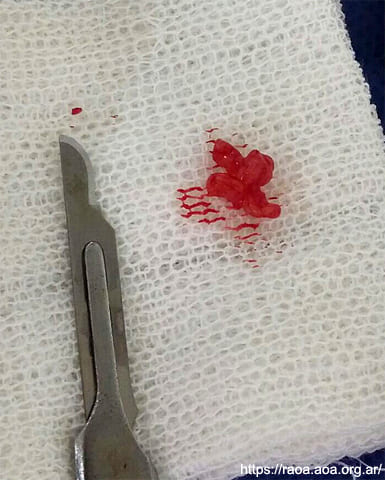
Se planificó realizar una biopsia incisional. La figura 4 muestra el tejido tumoral resecado. El resultado correspondiente al análisis macroscópico consistió en múltiples fragmentos irregulares, blancoamarillentos, que totalizaron en conjunto una dimensión de 1,7 por 1,7 cm.
En la figura 5, a nivel histológico se evidencia una proliferación de células fusiformes con núcleos elongados y ovoides, dispuestos en fascículos con una disposición focal en empalizada.

Figura 5 Histopatología. Se denota la proliferación de células fusiformes con núcleos elongados y ovoides en fascículos con disposición focal en empalizada.
Las secciones del tumor se tiñeron inmunohistoquímicamente con un anticuerpo policlonal de conejo con una dilución de 1:500 (Dako, Japan Co, Tokio, Japón) contra la proteína S-100, arrojando resultados positivos (fig. 6). Tras los resultados anteriormente mencionados se arribó al diagnóstico de SI.
Se programó consecuentemente la exéresis completa de la lesión bajo anestesia local, previa endodoncia de las piezas dentales involucradas en la lesión. Se realizó una incisión intracrevicular de las piezas 37 a 33 con descarga vertical posterior y legrado de un colgajo a espesor total. Se procedió a la enucleación completa de la lesión del tejido óseo y consecutivamente se disecó la misma del nervio mentoniano. Se realizó una toilette del lecho quirúrgico y síntesis cruenta. La figura 7 corresponde al escenario clínico intraoperatorio. El informe anatomopatológico de la pieza confirmó el diagnóstico previo de SI.

Figura 7 A Fotografía intraquirúrgica del colgajo a espesor total de acceso. Se observa la discontinuidad de cortical vestibular.
La paciente evolucionó favorablemente. Presentó una parestesia mentoniana postoperatoria inmediata, la cual remitió a las dos semanas postquirúrgicas. No se registraron otras complicaciones asociadas. En la figura 8 se observan los registros clínico-radiográficos a los 30 días postquirúrgicos, donde se confirma la presencia de una osificación progresiva en la periferia de la lesión y silencio clínico.
A: Fotografía oclusal intraoral. No presenta alteraciones clínicas.
Discusión
Los schwannomas usualmente se presentan como tumores aislados que afectan los nervios periféricos de las regiones cervicofaciales y las superficies flexoras de las extremidades. Pueden presentarse solos o asociados a síndromes como la neurofibromatosis tipo II, schwannomatosis o al complejo de Carney.
Las lesiones centrales usualmente se originan a partir de trayectos nerviosos sensitivos, siendo muy común la afectación de la rama vestibular del octavo par, aunque también pueden verse afectadas las ramas trigeminales. 10 Según Chi et al. 16 hay tres mecanismos por los cuales los SI pueden involucrar al tejido óseo: pueden originarse centralmente en el hueso; pueden originarse en el canal nutricio y producir la expansión de este; y pueden originarse a nivel perióstico ocasionando la erosión secundaria del hueso y la penetración en el mismo. 6
De acuerdo con Perkins et al. 13 , la edad promedio de afectación de un SI es de 36,9 años. La mandíbula es la región más afectada, y aparece en localizaciones posteriores en un 78% de los casos. En el presente reporte, la edad y predilección por sexo se correlaciona con el reportado por la literatura, al igual que la localización anatómica. Si bien no se ha observado ninguna manifestación clínica en este caso, el hallazgo clínico más frecuente es la tumoración o la asimetría, seguido por el dolor, la movilidad dentaria y la parestesia. Las características acompañantes incluyen reabsorción radicular externa, adelgazamiento o erosión cortical, calcificaciones irregulares, ulceración mucosa e infección. (13,16) La asociación directa con el nervio dentario inferior se observa intraoperatoriamente en el 57% de casos. (13,17) Radiográficamente, los SI presentan típicamente una radiolucidez unilocular bien definida en un 76% de los casos, multilocular y difusa en patrones menos frecuentes, en un 16% y un 4% de los casos respectivamente. Las características epidemiológicas y clínico- radiográficas presentadas en este trabajo comparten las del reciente reporte argentino de Gómez et al. 18
Microscópicamente, los schwannomas de tejido blando y los SI son idénticos. Se encuentran compuestos por células fusiformes eosinofílicas con núcleos ovalados o en forma de coma, dispuestos en alternancia con zonas de tejido Antoni A y B. En los schwannomas también se observan características del estroma, como vasos sanguíneos hialinizados, macrófagos cargados de lípidos, depósitos de hemosiderina, delicadas fibras de colágeno y agregados linfoides. 10 Inmunohistoquímicamente, los schwannomas expresan inmunorreactividad difusa e intensa en el núcleo y el citoplasma para la proteína S-100 y positividad nuclear para el SOX-10. 19 El marcador S100 es una proteína dimérica que pertenece a una familia multigénica fijadora de calcio, se expresa principalmente por células del sistema nervioso central y tejidos derivados de la cresta neural. La proteína S-100 presenta casi siempre una fuerte inmunorreactividad citoplasmática y nuclear difusa, por lo que es el marcador clásico para el diagnóstico de esta entidad y el utilizado también en el presente caso. El marcador SOX-10 que se utiliza actualmente es un factor de transcripción más específico, que se encuentra activado en células originadas en la cresta neural y es esencial para la formación de nervios y melanocitos.
Resulta importante plantear el diagnóstico diferencial con diversas entidades patológicas con características clínico-radiográficas similares y que puedan afectar la mandíbula, como las lesiones quísticas inflamatorias periapicales, los queratoquistes mandibulares, quistes odontogénicos calcificantes o de Gorlin, quistes óseos traumáticos o hemorrágicos, granulomas centrales de células gigantes, lesiones fibro-óseas (como los fibromas cemento-osificantes), tumores odontogénicos (ameloblastomas o fibromas ameloblásticos), entre otros. 12
Los schwannomas no son consideradas neoplasias agresivas, la recurrencia reportada en la literatura es baja (en alrededor del 8% de los casos) y se asocia a una remoción incompleta de la lesión o a la siembra de células tumorales. 13 La enucleación completa de la lesión es el tratamiento de elección. Dentro de los tratamientos alternativos reportados en la literatura se ha descripto la utilización de osteotomías sagitales de rama mandibular para acceder a la lesión con menor pérdida de sustancia ósea. (13,16,20) Paralelamente, se ha utilizado la asistencia endoscópica para realizar procedimientos menos invasivos, con mejor visibilidad y magnificación. (21,22) Las resecciones en bloque son terapéuticas aplicadas en casos particulares, pero no representan la norma del tratamiento.
La complicación más común es la parestesia del nervio asociado, pero en la mayoría de los casos no se describe su seguimiento y evolución. La preservación del nervio siempre es preferible, aunque se han reportado casos en los que fue necesario su resección. 13 El artículo de DeLeonibus et al. 15 describe la realización de un injerto de nervio sural para restituir la resección de un trayecto del nervio dentario inferior.
Como conclusión, el diagnóstico de schwannoma intraóseo es un hallazgo incidental e infrecuente. Teniendo en cuenta la reciente literatura, es un tumor poco común, o al menos presenta una condición de subregistro en Argentina. Es por eso que el presente caso constituye una rareza. Los schwannomas intraóseos deben ser considerados en el diagnóstico diferencial de lesiones radiolúcidas osteolíticas que afecten a las regiones posteriores mandibulares.