Introducción
El quiste odontogénico glandular (QOG), descripto por primera vez en 1987 como “quiste sialoodontogénico” por Padayachee y Van Wyk (1) y posteriormente por Gardner et al.(2) en 1988 es una entidad poco frecuente que corresponde a menos del 0,2% del total de los quistes odontogénicos del desarrollo.
Desde la segunda clasificación de las lesiones quísticas y tumorales de la cabeza y el cuello de la OMS (3) publicada en 1992, se incluyó esta entidad como parte de los quistes del desarrollo de los maxilares, atribuyendo su origen a restos embriológicos de la odontomorfogénesis.
En la última actualización del 2017 la OMS definió al QOG como un quiste del desarrollo compuesto por un epitelio con características que simulan una glándula salival o una diferenciación glandular. (4)
El QOG ocurre exclusivamente en los huesos maxilares, con una relación de 3:1 entre la mandíbula y el maxilar superior. Epidemiológicamente, puede presentarse en un amplio rango de edades, con una moda entre la 4.a y 7.a década de vida. (3) No se ha descripto esta lesión en pacientes pediátricos menores a 10 años. La incidencia en ambos sexos es equivalente.
Su presentación clínica e imagenológica es variable según la agresividad de la lesión. Kaplan et al.(5) en el 2005, describen los factores a evaluar para determinar dicha agresividad. Estos factores incluyen: el tamaño, considerando lesiones pequeñas a aquellas que se restringen al área alveolar y no abarcan más de dos piezas dentarias y lesiones grandes a aquellas que abarcan más de dos dientes y se extienden a la rama mandibular, seno maxilar o fosas nasales; la locularidad, considerando que las lesiones multiloculares son más agresivas que las uniloculares; la fenestración de las tablas óseas y la rizólisis. (6,7) La tasa de recidiva del QOG no dependerá exclusivamente del tratamiento realizado, sino también de la agresividad de la lesión.
El diagnóstico del QOG es complejo, ya que depende de sus características histológicas. Fowler et al.(8) realizaron un análisis estadístico en 2011 concluyendo que, para establecer el diagnóstico, la lesión debería tener al menos 7 de 10 características histológicas determinadas. En el 2017, la OMS incluyó estos parámetros como métodos de diagnóstico histopatológicos. Estas características incluyen: espesor variable del epitelio de recubrimiento del quiste, una capa luminal de células cuboidales (hobnail cells) presentes al menos focalmente, microquistes intraepiteliales, metaplasia apócrina de células luminales, células claras en la capa basal y parabasal, proyecciones papilares dentro del corion subyacente, presencia de células mucosas, esferas epiteliales similares a las del quiste periodontal lateral, presencia de cilias y compartimientos multiquísticos (fig. 1). (4,8)
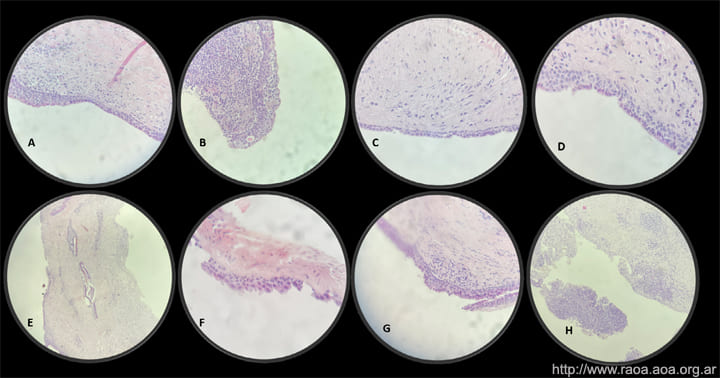
Figura 1 Imágenes histológicas de lesiónA: Espesor variable del epitelio. B: Microquistes intraepiteliales. C: Células cuboidales en la capa luminal. D: Cilias. E: Quistes dentro del estroma. F: Metaplasia apócrina. G: Hobnail cells. H: Denso infiltrado inflamatorio.
Debido a su baja casuística, no existe una modalidad terapéutica específica para esta lesión. Su tasa de recidiva es alta luego de tratamientos conservadores como la enucleación, el curetaje y la marsupialización, alcanzando el 35%, comparable a lo ocurrido con el queratoquiste odontogénico (QQO). Los tratamientos agresivos, como las resecciones marginales o segmentarias, presentan una tasa de recidiva mucho menor, pero una mayor morbilidad.
Se han descripto recurrencias hasta 8 años posteriores al tratamiento, por lo que el seguimiento debe realizarse estrictamente. (8,9)
Se encuentran en la literatura múltiples reportes describiendo reconstrucciones óseas alveolares sobre defectos generados por QOG. Sin embargo, se encuentran pocas descripciones de rehabilitación implantoasistida sobre dichos defectos. (8,10,11)
El objetivo del siguiente trabajo es describir un caso de QOG manejado con tratamiento conservador, terapias adyuvantes y rehabilitación implantoasistida a los 7 años de seguimiento.
Caso clínico
Se presenta un paciente masculino de 47 años que se presentó en el Hospital ZGA “Gral. Manuel Belgrano”, derivado por su odontólogo por un hallazgo radiográfico patológico sin sintomatología asociada. Se obtuvo el consentimiento informado del paciente para la utilización de sus imágenes de la galería del Servicio de Cirugía y Traumatología Bucomaxilofacial para esta publicación.
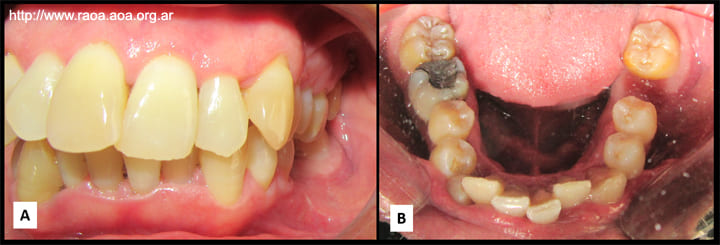
Durante la anamnesis, no refirió antecedentes médico- quirúrgicos de relevancia. Al momento del examen cervicofacial presentaba asimetría asociada a un leve aumento de volumen en la región paramandibular izquierda, de consistencia dura a la palpación con la piel que lo cubría de aspecto normal. La examinación intraoral reveló un estado gíngivoperiodontal regular. En zona de línea oblicua externa izquierda presentaba abombamiento de tabla ósea vestibular, duro a la palpación, levemente doloroso y mucosa que lo cubría de características normales (fig. 2).
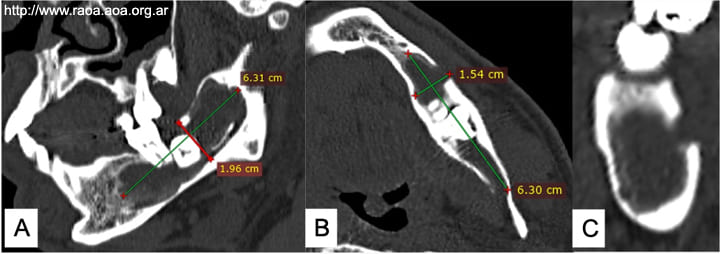
No refirió parestesia. En la radiografía panorámica se observaba una imagen radiolúcida, de bordes definidos en cuerpo mandibular izquierdo, desde zona premolar, con extensión hacia rama mandibular, incluyendo pieza 38. En la tomografía computada de macizo craneofacial se observó una imagen hipodensa multilocular de 6,31 x 1,96 x 1,54 cm, que abarcaba desde la rama mandibular izquierda hasta la zona premolar homolateral. Presentaba adelgazamiento cortical en la tabla lingual con fenestración de tabla vestibular. Dentro de la lesión se observaba al conducto alveolar inferior desplazado hacia lingual.
El aspecto tomográfico era vinculable a una lesión agresiva (fig. 3).
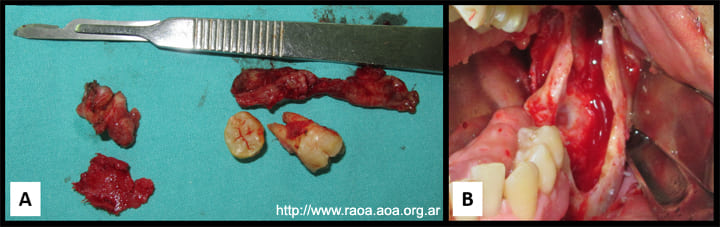
Luego de la firma del consentimiento informado, se realizó una biopsia incisional seriada que reveló un resultado de QOG (protocolo HP 0963-2016) (fig. 1). Se decidió un tratamiento quirúrgico bajo anestesia general, mediante incisión en el borde anterior de la rama izquierda con extensión vestibular hasta pieza 34, exposición de lesión y ostectomía vestibular, y enucleación y exodoncia de piezas 38 y 37. Luego, un tratamiento de superficie con solución de Carnoy (SC) por 3 minutos y ostectomía periférica del lecho quirúrgico y abundante toilette y síntesis. No se observaron complicaciones en el postoperatorio inmediato ni mediato (fig. 4).
Se realizaron controles clínicos y radiográficos cada 6 meses en los primeros dos años y luego un control anual hasta la actualidad (fig. 5).
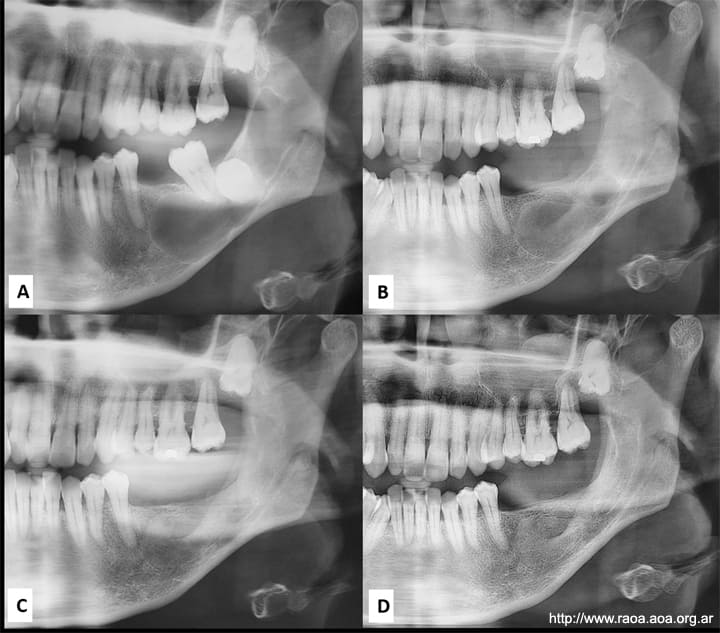
Figura 5 Seguimiento radiográficoA: Rx prequirúrgica. B: Rx posquirúrgica. C: Control radiográfico 2 años. D: Control radiográfico 4 años.
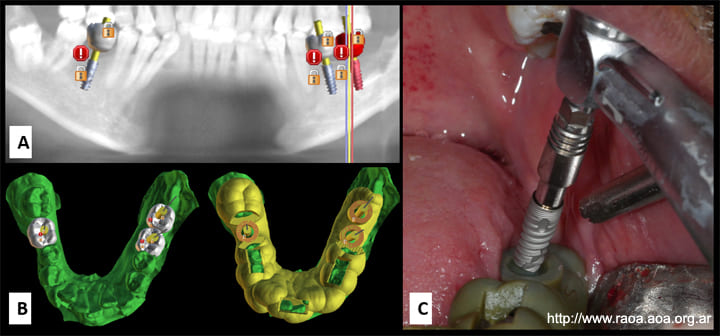
Luego de 7 años de seguimiento sin signos de recidiva se decide realizar rehabilitación oral implantoasistida, con utilización de guías quirúrgicas de precisión confeccionadas a partir de tomografía computada de haz cónico (CBCT). Se realizó cirugía guiada de implantes 36, 37 y 46. Al momento de la cirugía, previo a la colocación de los implantes, se realizó con una trefina una toma de muestra ósea de la zona donde se encontraba la lesión previamente y se envió al laboratorio de anatomía patológica para su evaluación histológica (fig. 6).
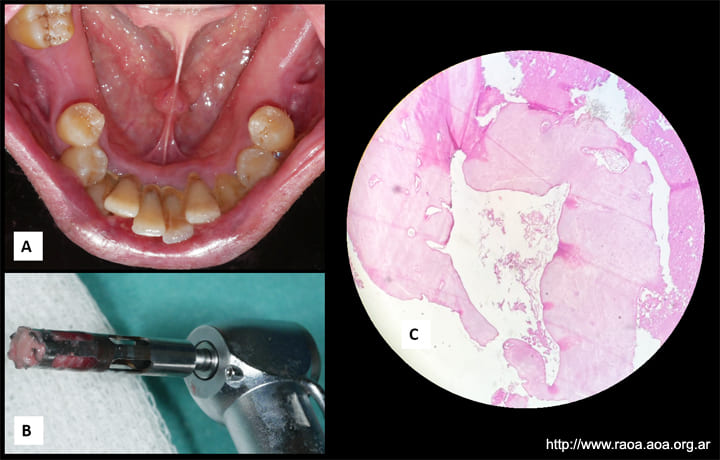
Figura 6 Biopsia previa a cirugía implantológicaA: Imagen clínica prequirúrgica. B: Biopsia ósea con trefina. C: Imagen histológica compatible con tejido óseo normal.
No se realizó reconstrucción del reborde de ningún tipo, ya que la cicatrización permitió la colocación de los implantes con el aprovechamiento máximo que aportan la planificación y la utilización de guías de precisión. El resultado de la biopsia reveló la presencia de tejido óseo de características normales sin signos de patología (protocolo HP 65307). En el control tomográfico se evidenció la correcta posición de los implantes según la planificación (fig.7).
Discusión
El QOG es una lesión rara con una prevalencia del 0,17% del total de las lesiones quísticas de los maxilares. Es una entidad potencialmente agresiva que en numerosos casos alcanza tamaños considerables, produce fenestración de corticales óseas y rizolisis, incrementando en estos casos la tasa de recurrencia.12 Debido al alto potencial de recidiva del QOG, además de terapias agresivas, se recomiendan periodos de seguimiento clínico-radiográfico prolongados de 10 años como mínimo. (8)
Imagenológicamente está lesión se puede presentar tanto con un aspecto unilocular como con uno multilocular. Manor et al.(6) evaluaron los rasgos radiológicos en los distintos QOG publicados en la literatura, concluyendo que la variante unilocular representa el 52% de los casos, y la multilocular el 48%. Las dimensiones del QOG varían entre 0,5 y 12 cm de longitud, con una media de 4,9 cm. El 94,5% de los casos presentaban bordes definidos y solo 4 casos de bordes escleróticos.
En la bibliografía no se encuentran protocolos específicos de tratamiento para el manejo del QOG y los términos utilizados para describir los procedimientos quirúrgicos son inconsistentes en los diversos artículos. Kaplan et al.(5) describieron las modalidades de tratamiento en cirugía menor incluyendo enucleación, curetaje, marsupialización y otros procedimientos conservadores; en cirugía mayor incluyeron resección segmentaria o marginal. El tratamiento de superficie con SC, criocirugía y/u ostectomía periférica fueron agrupados dentro de terapias adyuvantes. La cirugía menor se asocia a una tasa de recurrencia mayor al 35%, especialmente en lesiones extensas y multiloculares. La cirugía mayor está asociada a una recurrencia cercana al 0%, pero implica mayor morbilidad. Los métodos adyuvantes (como pueden ser la utilización de SC, criocirugía y ostectomía periférica o la combinación de estas técnicas) se asocian a una significante reducción de la recurrencia, aunque el rol de estos en los defectos óseos residuales continúa siendo indeterminado por la reducida cantidad de casos reportados a la fecha. (9)
La utilización de terapias adyuvantes ha sido extensamente descripta para otros quistes agresivos de los maxilares como el QQO. Stoelinga et al.(13) describen el manejo de las lesiones quísticas agresivas de los maxilares considerando que el tratamiento con enucleación y tratamiento de superficie es suficiente en la mayoría de los casos. Teniendo en cuenta que es una lesión infrecuente y el número de casos reportados en la literatura es escaso, hay que considerar las alternativas de tratamiento con SC o 5-fluoracilo (5FU), siendo estas opciones efectivas para quistes de igual o mayor agresividad que el QOG, como lo es el QQO o el ameloblastoma uniquístico (Ackerman I y II). El potencial de recidiva es menor al 16% con esta modalidad de tratamiento. La SC está compuesta por 60% de etanol, 30% de cloroformo y 10% de ácido acético. Hay estudios que demuestran que, utilizando esta solución hasta 3 minutos en la cavidad quística previamente enucleada, no genera daños permanentes en el tejido nervioso. (8,14,15)
En algunos países como Estados Unidos de América, se desarrolló la solución de Carnoy modificada (SCM), la cual no contiene cloroformo debido a que esta sustancia es considerada potencialmente carcinogénica no solo para el paciente, sino que también para los cirujanos que la manipulan. La SCM no obtuvo buenos resultados ya que presentó mayores índices de recidiva a la SC. Desde el año 2012 se encuentra en la bibliografía el tratamiento de superficie con 5FU con resultados favorables a la fecha. (16-18)
El paciente presentado en este artículo fue tratado con cirugía menor y tratamiento adyuvante con SC y ostectomía periférica. Se realizaron controles clínicos y radiográficos durante 7 años, sin evidenciar signos de recidiva. Se planificó rehabilitación implantoasistida, tomando muestra biópsica del hueso neoformado sobre el defecto óseo generado por el QOG. (19,20) El análisis histopatológico reveló tejido óseo de características normales. Se colocaron implantes cónicos de conexión interna, con una guía quirúrgica confeccionada a partir de la CBCT. Los implantes se oseointegraron correctamente en la posición planificada (fig. 8).
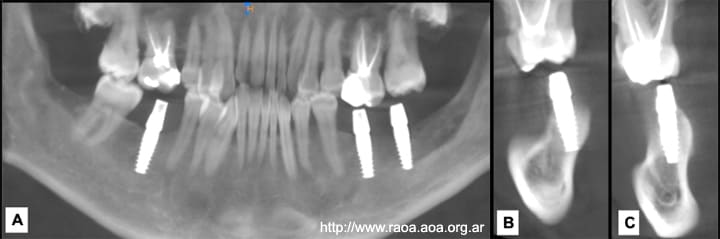
Figura 8 Control tomográfico de implantesA: Reconstrucción panorámica tomográfica. B: Implante zona 46. C: Implante zona 47.
El tratamiento conservador con cirugía menor y terapia adyuvante con SC y ostectomía periférica para el manejo del QOG agresivo, permitió una correcta neoformación ósea, de características histológicas normales, pudiendo realizar rehabilitación implantoasistida exitosamente a los 7 años de seguimiento.