La acidosis metabólica es una condición capaz de afec tar negativamente la dinámica cardiovascular, generando disminución del gasto cardíaco, hipotensión y resistencia a la acción de las catecolaminas entre otros efectos.
Una de sus variantes, la acidosis láctica, es causada ya sea por hiperproducción, o por reducción del catabo lismo de ácido láctico. Suele ocurrir en pacientes con cuadros críticos tales como el shock o la insuficiencia hepática grave1.
El síndrome HELLP (acrónimo referido a hemólisis, elevación de transaminasas y plaquetopenia), por otro lado, es una enfermedad propia de la segunda mitad del embarazo, frecuente aunque no invariablemente asociada a preeclampsia, descripta por primera vez por Weinstein en 19822.
En el presente caso describimos a una paciente que, llegando al final de su embarazo, se presentó con aci dosis láctica grave (definida por un pH menor de 7.20)3, asociada a alteración del hepatograma, elevación de LDH (láctico deshidrogenasa) y plaquetopenia leve compati bles con síndrome HELLP parcial, y además enfermedad leve por SARS-CoV-2 (coronavirus de tipo 2 causante de síndrome respiratorio agudo grave). La presencia inesperada de acidosis láctica en este marco motivó la presente comunicación.
Caso clínico
Mujer de 23 años (gestas 2, partos1) que consultó a nuestra institución, en la semana 36.5 de gestación, por tos seca y disnea progresiva de tres días de evolución, asociadas a mialgias y cefalea. Ingresó taquicárdica (120 latidos por mi nuto), afebril y saturando 96% al aire ambiente. En contexto de pandemia se realizó PCR para SARS-CoV2- con resultado positivo. La radiografía de tórax fue interpretada como normal.
La paciente comenzó con contracciones propias del tra bajo de parto, evidenciándose score de Bishop desfavorable. Con un cuadro de disnea, y frente a la falta de progresión del trabajo de parto, se decidió la finalización del embarazo por cesárea.
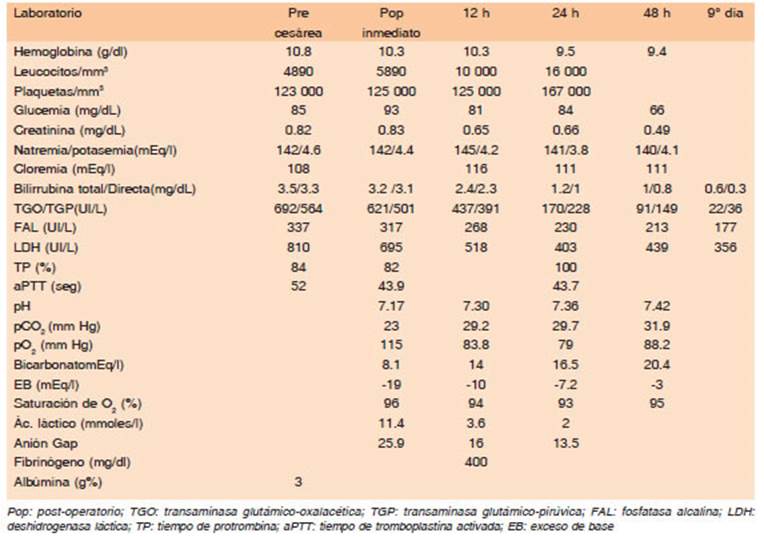
Se solicitó laboratorio inicial (precesárea), evidenciándose anemia leve (Hb: 10.8 g%), plaquetopenia leve (123 000/mm3), alteración del hepatograma: bilirrubina total: 3.5 mg%, bilirrubi na directa: 3.3 mg%, transaminasa glutámico-pirúvica (TGP): 564 UI/l, transaminasa glutámico-oxalacética (TGO): 692 UI/l, fosfatasa alcalina (FAL): 337 UI/l y elevación de LDH: 814 UI/l (Tabla 1).
La cesárea fue efectuada sin complicaciones, obteniéndo se un recién nacido saludable, Apgar 8/9, Capurro 37 sema nas, de peso adecuado para la edad gestacional. Se utilizó bupivacaina como anestésico por vía raquídea. Durante el procedimiento, la presión arterial sistólica mantuvo valores de entre 100 y 120 mmHg y la diastólica de entre 60 y 80 mmHg, manteniéndose una saturación de oxígeno de 98%.
Post cesárea, la paciente fue trasladada a terapia intensiva para su adecuado monitoreo. Se realizó determinación de ga ses en sangre arterial (fracción inspirada de oxígeno 21%) con los siguientes resultados: pH:7.17, pCO2: 23 mm Hg, pO2: 115 mmHg - Bicarbonato: 8.1 mEq/l, exceso de base:-19 mEq/l - saturación de oxígeno: 96% y ácido láctico: 11.4 mmoles/l.
Recibió tratamiento de sostén y plan de hidratación am plio con Ringer lactato con mejoría progresiva de los pará metros de laboratorio. Los mismos se normalizaron a las 72 horas. El compromiso respiratorio fue leve, posibilitando el alta pocos días después. El recién nacido no presentó complicaciones.
Discusión
El caso que se describe tiene la rara particularidad de asociar acidosis láctica con alteración del hepatograma, plaquetopenia, elevación de LDH e infección por SARS-CoV-2 en una embarazada de término.
Consideramos la disnea de ingreso como una ex presión de la respuesta fisiológica hiperventilatoria a la acidosis metabólica, ya que no presentó otra causa que la explicara.
Si bien la primera muestra de gases en sangre se ob tuvo inmediatamente después de la cesárea, la acidosis muy probablemente ya estaba presente al ingreso.
A lo largo de toda su evolución, los síntomas por SARS-CoV-2 fueron leves.
Tal como se describe en publicaciones recientes, la COVID-19 (enfermedad causada por el coronavirus de 2019) puede producir alteraciones de laboratorio similares al HELLP, específicamente elevación de tran saminasas, plaquetopenia, anomalías de la coagulación y hasta hemólisis microangiopática que hacen difícil la diferenciación4-7.
A pesar de que la paciente no cumplía con los criterios estrictos de la definición de HELLP de la clasificación de Tenessee8, ya que no había evidencia de hemólisis, y la plaquetopenia era superior a 100 000/mm3, sí lo hacía según los criterios de la clasificación de Mississippi, espe cíficamente para su clase 3, que se define por un recuento de plaquetas de entre 100 000 y 150 000/mm3, una LDH mayor a 600 UI/l y TGO o TGP mayor o igual a 40 UI/L9.
Nuestro caso podría definirse como un síndrome de HELLP parcial por la ausencia de hemólisis. Este grupo suele tener un curso menos grave10.
Esta entidad debe diferenciarse, entre otros cuadros, del hígado graso agudo del embarazo, cuya presencia es sugerida por ictericia y encefalopatía. Habitualmen te presenta leucocitosis (recuento de blancos mayor 15000/mm3), transaminasas en el orden de las 300 UI/l, hiperbilirrubinemia, hipoglucemia, elevación de los niveles de amonio plasmático, hipoalbuminemia y coagulación intravascular diseminada11.
En lo referente a la evolución, la rápida normalización de los parámetros de laboratorio luego de la cesárea en este caso, fortalece la hipótesis diagnóstica del HELLP, ya que difícilmente la cesación del embarazo mejore las alteraciones de laboratorio secundarias a la infección por SARS-CoV-2.
Respecto a la hiperlactacidemia, esta ocurre cuando la producción de lactato supera a su consumo. El corres pondiente exceso de protones genera la acidosis.
En la hipoxia tisular, el lactato es tanto sobreproduci do como subutilizado. Sin embargo, la paciente no tuvo signos de hipoperfusión periférica que pudieran respaldar ese mecanismo.
La glucólisis estimulada puede causar hiperlactacide mia en condiciones de elevada estimulación adrenérgica, tales como situaciones de gran estrés y administración de agonistas adrenérgicos tipo Beta 2 entre otras.
También puede ocurrir hiperlactacidemia en situacio nes en las cuales está inhibida la fosforilación oxidativa. Esto puede deberse por ejemplo al uso de propofol como anestésico, que no fue el caso de nuestra paciente.
Finalmente, puede haber una disminución del aclara miento de lactato por el hígado en el marco de enferme dades hepáticas agudas fulminantes1.
Si bien está descripta la producción de ácido láctico por el miometrio en mujeres con trabajo de parto disfun cional, este fenómeno no cursa con acidosis sistémica relevante12.
El origen de la lactacidosis en esta paciente es espe culativo. Podrían intervenir tanto fenómenos de hiperpro ducción vinculables a estimulación adrenérgica Beta 2 por estrés y a contracción muscular uterina disfuncional, como fenómenos de disminución del aclaramiento en el marco de disfunción hepática secundaria al síndrome de HELLP.
La disfunción hepática ocupa un lugar central en este síndrome, siendo la lesión típica la destrucción de hepatocitos, sea focal o periportal. Sería mediada por la interacción del receptor Fas (CD95) expresado en forma constitutiva por el hígado, con su ligando CD95L (FasL) de origen placentario13.
La acidosis láctica no parece ser un evento frecuente ligado a la infección por SARS-Cov-2. En un estudio que incluyó a 236 pacientes hospitalizados, la mayoría pre sentó alcalosis, ya sea metabólica o respiratoria. Solo el 2.8% tuvo acidosis metabólica, mayormente vinculada a disfunción renal14.
Por lo tanto, descartamos en principio que la COVID-19 en sí misma pudiera haber causado la acidosis.
Finalmente, destacamos el hecho de que el recién nacido se encontrara en buenas condiciones a pesar de la acidosis láctica de la madre. Esto podría explicarse por la capacidad de la placenta para amortiguar los cambios de pH materno15.