PUNTOS CLAVE
• La baja percepción de riesgo de infección y de conocimiento del potencial uso de anti rretrovirales, tanto en la profilaxis previa a la exposición (PrEP), como en la posterior a la exposición (PEP), dificultan la imple mentación de la estrategia de prevención combinada, en especial en poblaciones de riesgo aumentado.
• Es necesario brindar adecuada informa ción y conocimiento sobre las herramientas disponibles para la prevención del HIV y las ITS en general, y generar adecuados espacios de atención para la prevención en estas poblaciones.
El programa conjunto de las Naciones Unidas sobre el HIV/Sida (ONUSIDA) ha descrito que ningún enfoque del HIV puede terminar con la epidemia por sí solo. Para alcanzar las am biciosas metas de 2030, se necesitan paquetes combinados específicos que ofrezcan diversas intervenciones de prevención del HIV de alto impacto y con eficacia demostrada. Las inter venciones deben ser adaptadas y traducidas en acciones centradas en las personas, en los gru pos sociales y en los territorios en los que habi tan1. La prevención combinada (PC) es conside rada como la estrategia clave de la respuesta a la epidemia de HIV. Consiste en una combinación de intervenciones articuladas en prevención, con componentes de niveles biomédicos, com portamentales y estructurales. Se aplica tanto a nivel individual como universal, para dar res puesta a las necesidades de diferentes grupos poblacionales en sus respectivos contextos. En tre estas intervenciones se incluyen la distribu ción de preservativos, el inicio inmediato de te rapia antirretroviral (TARV) y la profilaxis previa a la exposición (PrEP) y posterior a ella (PEP). Se denomina profilaxis pre-exposición para el HIV (PrEP, del inglés Pre Exposure Prophylaxis) al uso de medicación antirretroviral (ARV) en personas que no tienen infección por HIV, pero están en riesgo de infectarse, para reducir su posibilidad de infección. Por su parte, la profilaxis post-ex posición para HIV (PEP, del inglés Post-Exposure Prophylaxis) se inicia con posterioridad al even to. Consiste en la administración de ARV, ideal mente antes de las 24 horas y con una ventana definida de 72 horas, posterior a una exposición de riesgo que puede ser consentida o no consen tida. La percepción del riesgo de infección y el conocimiento de las estrategias disponibles para prevenirla son esenciales para el logro de los ob jetivos propuestos para la PC1-4. La Argentina se ha adherido a los objetivos de ONU/SIDA y a la estrategia de la PC3, siendo la provisión de me dicación ARV, tanto para tratamiento como para prevención, de carácter gratuito y cobertura uni versal en la Argentina.
El Hospital Interzonal de Agudos Dr. Diego Paroissien se encuentra situado en el partido de La Matanza, Provincia de Buenos Aires. Este es el partido con mayor población de la provin cia, con 1 837 774 habitantes según el censo del 2022. La gran mayoría de los pacientes que acu den a atenderse no poseen obra social, no com pletaron el nivel educativo obligatorio y son de condición socioeconómica baja. La Unidad de Infectología realiza actividades asistenciales en consultorios externos, con un día semanal des tinado exclusivamente a la prevención, diagnós tico y tratamiento de ITS. Acude un gran caudal de pacientes, y este servicio es centro de refe rencia de la región sanitaria. Tanto los ARV como la medicación para tratamiento de una ITS son provistos de forma gratuita por la farmacia del hospital.
El objetivo del presente estudio fue efectuar una evaluación de la percepción de riesgo de in fección por HIV y del conocimiento sobre el uso de ARV para prevención, en una población de pacientes que concurrieron a un consultorio de infecciones de transmisión sexual (ITS) del co nurbano bonaerense.
Materiales y métodos
Se diseñó una encuesta de recolección de datos con preguntas de respuesta cerrada, mediante la que se inda garon datos personales y percepción de riesgo de infec ción por HIV, así como el conocimiento previo sobre PEP y PrEP y sobre el uso de ARV en prevención (Anexo). La en cuesta fue administrada, en una entrevista personaliza da, por la enfermera del consultorio de ITS, a las personas mayores de 18 años al momento de aplicar una dosis de penicilina para tratamiento de sífilis, o al extraer la mues tra de sangre para diagnóstico de una ITS. La encuesta fue realizada entre los meses de mayo y diciembre de 2022. Las mujeres embarazadas y las personas con diagnóstico previo de infección por HIV no fueron incluidas, ya que se controlan por otro circuito de atención. Por su parte, las personas transgénero, tienen a su disposición consulto rios específicos para su cuidado dentro del distrito, pero fuera del ámbito del hospital.
Los datos recolectados fueron incorporados a una base de datos y analizados mediante el programa Statis tix 10.0. Para el análisis estadístico se efectuó distribución de frecuencias de las variables categóricas y estadística descriptiva de las continuas. Se hizo un análisis estrati ficado según género y edad: menores de 25 años o ≥25 años. Para comparar la fuerza de la asociación en rela ción al género y grupo etario entre variables categóricas, se utilizó Odds Ratio (OR) con 95% de intervalo de confian za (IC 95%). La tabulación cruzada de los datos nomina les se comparó utilizando prueba de chi-cuadrado. Todos los participantes aceptaron firmar el correspondiente consentimiento informado. La presentación del presente trabajo fue autorizada por el Comité de docencia e inves tigación del hospital Dr. Diego Paroissien.
Resultados
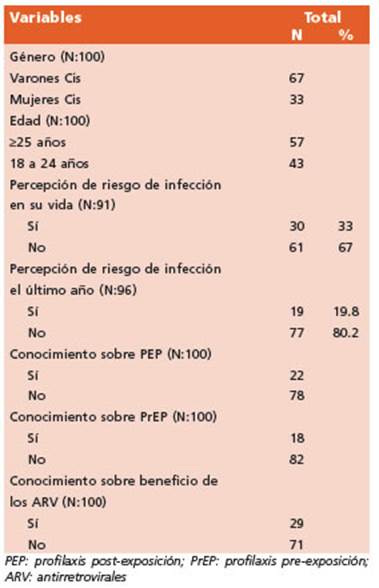
Respondieron a la encuesta 100 personas, 48 al momento de aplicar una dosis de penicilina para tratamiento de sífilis y 52 al efectuar extracción de muestra de sangre para diagnóstico de una ITS, 43 menores y 57 ≥ de 25 años (Tabla 1). La mediana de edad fue 27 años. Se reportaron como de sexo y género femenino 33 de los encuestados, y de sexo y género masculino 67. El 73% respondió haber in gresado al menos al nivel secundario de instruc ción. El 50% de los encuestados respondió haber tenido dos o más parejas sexuales el último año. Treinta consideraron que en su vida pudieron ha ber tenido riesgo de infección por HIV, y 19 que ese riesgo pudo haber ocurrido en el último año. De los encuestados, 78, respondieron no tener conoci miento sobre la PEP y 82 sobre la PrEP, y solo 29 que los antirretrovirales podían brindar algún posible beneficio para la prevención del HIV.
Respondieron haber tenido dos o más pare jas sexuales el último año, 26 de los 43 meno res de 25 años (60.5%) y 18 de los 57 (31.6%) con 25 o más años de edad. Respecto de la misma pregunta la respuesta fue afirmativa en 13/33, (39.4%), de las personas de género femenino y en 33/67, (49.3%), de las de género masculino.
En relación a las otras variables estudiadas, referidas a la percepción de riesgo de infección y el conocimiento sobre uso de antirretrovirales en prevención, la comparación estadística (Ta blas 2 y 3) de acuerdo con el género y los grupos etarios analizados, no demostró diferencias significativas.
Discusión
En la actualidad, y de acuerdo a la informa ción provista por la Dirección de Respuesta al HIV, ITS, Hepatitis Virales y Tuberculosis, en su boletín de diciembre de 2022, más del 98% de las personas diagnosticadas con infección por HIV el último trienio se infectó durante relacio nes sexuales desprotegidas. De los 13 502 casos de HIV reportados entre 2019 y 2021, el 69.4% (9367) eran varones cis, el 29.3% (3958) mujeres cis y 1.1% eran personas transgénero3. En el caso de los varones cis, el 64% con otros varones, el 34.2% con mujeres y el 0.7% (34 casos) con trans. Por su parte, entre las mujeres cis, el 96.8% se infectaron durante relaciones sexuales con va rones5.
Percibirse en riesgo de infección es esencial para adquirir conductas preventivas asociadas a la salud sexual. La percepción del riesgo es un proceso complejo que se construye con base en la experiencia subjetiva y en el contexto de la vida diaria. En lo relacionado al uso de preserva tivo en las relaciones sexuales, elemento clave en prevención, el discurso sobre la confianza en la pareja frecuentemente resulta en su rechazo, ya que este se asocia a significados no compati bles con la fidelidad. Las relaciones de poder en la pareja, también juegan un rol importante en relación a la utilización del mismo2,3,6.
El uso de ARV es un elemento esencial dentro del componente biológico de la PC. Ha sido cla ramente documentado que las personas que lo gran la supresión viral sostenida y mantienen un alto nivel de adherencia, no transmiten el virus por la vía sexual, lo que da sustento al concepto de indetectable-intransferible (I = I), promovido por ONU-SIDA1,3. Por otro lado, la exposición al HIV es considerada una emergencia. Cuando una persona reporta una exposición sexual o a sangre con un individuo infectado por HIV, o de situación desconocida respecto de la infección, debe recibir profilaxis (PEP) inmediatamente y no más allá de las 72 horas4,7-9. Los medicamen tos ARV actualmente recomendados para PEP son seguros y bien tolerados. La misma medi cación está recomendada y puede utilizarse de manera segura en caso de embarazo10. La PEP es una herramienta que juega un rol muy signifi cativo dentro de las políticas de prevención. Sin embargo, la misma se encuentra subutilizada, especialmente en lo relacionado con las rela ciones sexuales consentidas. Ha sido descrita la falta de adecuada comprensión y aplicación de la misma por parte de los médicos11.
De manera similar, la eficacia de la PrEP está bien documentada, siendo un componente im portante en la PC y en los esfuerzos para erra dicar el HIV. La misma debe entenderse dentro de un abordaje integral que permita el control y tratamiento de todas las ITS. Definir la población clave para la intervención es necesario para el logro de los objetivos propuestos con la imple mentación de la PrEP4,11,12.
Es muy importante comprender que la PrEP es el primer método de prevención altamente efectivo que puede estar en completo control de manera independiente por las mujeres, con cepto que debe ser atendido dada la situación de vulnerabilidad de un número importante de mujeres en algunos contextos13,14. La indicación usual de PrEP requiere la toma de un compri mido diario de tenofovir fumarato o tenofovir alafenamida asociado a emtricitabina, lo que representa un desafío, dados los fallos descritos de adherencia e interrupción de la medicación. Una segunda generación de ARV para PrEP, con medicamentos de acción prolongada de aplica ción cada 30 o 60 días, podrán facilitar la supera ción de estas dificultades15.
La Argentina se encuentra retrasada respecto a la incorporación de esta estrategia, habiéndose definido las directrices para la implementación de la PrEP en 2022, focalizadas principalmente en las denominadas poblaciones clave3.
En el presente estudio, focalizado en una po blación de riesgo elevado de infección por HIV, de mujeres cis y varones cis que concurrieron a un centro de atención de ITS de la región oes te del conurbano bonaerense, observamos una considerada muy baja percepción de riesgo de infección y pobre conocimiento sobre la PEP y PrEP y la utilidad de los ARV en prevención. Res pecto de la PrEP, los menores de 25 años parecen tener un nivel de conocimiento superior al de los mayores de 25, pero con respecto a la PEP es algo superior en los mayores a esa edad. Dichas diferencias no son significativas desde el pun to de vista estadístico. El nivel de percepción de riesgo es considerado de todos modos muy bajo, en ambos grupos etarios.
Interpretamos los hallazgos de nuestro estu dio, como relevantes, dado que se trata de una población considerada de alto riesgo. La baja percepción de riesgo de infección y de conoci miento del potencial uso de antirretrovirales dificultan la implementación de la estrategia de prevención combinada. Los datos reporta dos son indicativos de las dificultades para im plementar una estrategia de protección de una población en riesgo, aun teniendo el acceso a la atención en salud y a la medicación sin cargo. Para promover y facilitar el acceso de esas po blaciones vulnerables a los recursos disponibles en prevención, es necesario fortalecer los cen tros de atención primaria de la salud y mejorar los servicios de apoyo locales especialmente en los conurbanos de las grandes ciudades como es el caso de La Matanza.
Brindar adecuada información y conoci miento sobre las herramientas disponibles para la prevención del HIV y las ITS en general, debe estar dentro de las prioridades de los programas para el logro de un acceso integral a la salud se xual por parte de la población. Los centros de atención para diagnóstico y tratamiento de las ITS deben definir estrategias que promuevan la implementación de todos los componentes de la PC dentro de un abordaje integral de las mis mas. Es necesario generar adecuados espacios de atención, coordinados por equipos multidis ciplinarios capacitados y sensibilizados con la temática, para el logro de los objetivos de pre vención.