INTRODUCCIÓN
La colangitis biliar primaria (CBP) es una enferme dad autoinmune, crónica y progresiva, de etiología desconocida. Afecta predominantemente a mujeres de mediana edad y se caracteriza por una colesta sis causada por inflamación difusa, destrucción y fibrosis de los conductos biliares intrahepáticos, que da lugar, en última instancia, a cirrosis, hiper tensión portal e insuficiencia hepática.1
El diagnóstico de CBP debe tener al menos dos de los siguientes tres criterios: colestasis crónica con elevación sérica de fosfatasa alcalina o gamma glutamil transpeptidasa; La presencia de anticuer pos antimitocondriales (AMA), y características histopatológicas hepáticas indicativas de CBP.2
Las enfermedades autoinmunes pueden obser varse en hasta un 84% de los pacientes, con un 41% que tiene más de una entidad autoinmune asociada concomitante.3,4
La CBP puede involucrar la afectación de otros órganos, entre ellos el sistema respiratorio.
Es escasa la bibliografía acerca de las manifes taciones pulmonares que pueden producirse en pacientes con CBP, y muchas veces resulta difícil discriminar el compromiso pulmonar solo por CBP de aquella asociada a otra enfermedad del tejido conectivo. Es por esta razón, que la frecuencia de enfermedad pulmonar intersticial (EPI) no es conocida exactamente.
Durante el curso de la CBP se pueden desa rrollar varios tipos de compromiso intersticial: neumonía organizada, fibrosis intersticial, neu monía intersticial linfoide, neumonía intersticial no específica, enfermedad granulomatosa, son entidades descritas en diferentes trabajos. Menos frecuentemente puede observarse hemorragia alveolar, obstrucción de vía aérea, hipertensión pulmonar y derrame pleural.3 A pesar de que el diagnóstico de CBP usualmente precede a las manifestaciones pulmonares, puede ocurrir lo inverso.5
Presentamos el caso de una paciente con diag nóstico previo de CBP, la cual desarrolla durante el curso de su enfermedad, afectación pulmonar intersticial.
CASO CLÍNICO
Paciente femenina de 50 años, con antecedentes de tabaquismo, CBP diagnosticada en 2017 con hipertensión portal y tomografía computarizada con incipientes signos de intersticiopatía bibasal; consulta por cuadro de tres días de evolución caracterizado por distensión abdominal y disnea.
Al ingreso, la paciente se presentó con hipoxe mia, semiología de ascitis y rales crepitantes bi basales. En el laboratorio de ingreso, se evidenció trombocitopenia, leucocitosis, proteína C reactiva elevada y NT PRO-BNP normal. La radiografía de tórax presentaba infiltrado alveolar bilateral. El líquido ascítico demostró una celularidad a predo minio mononuclear.
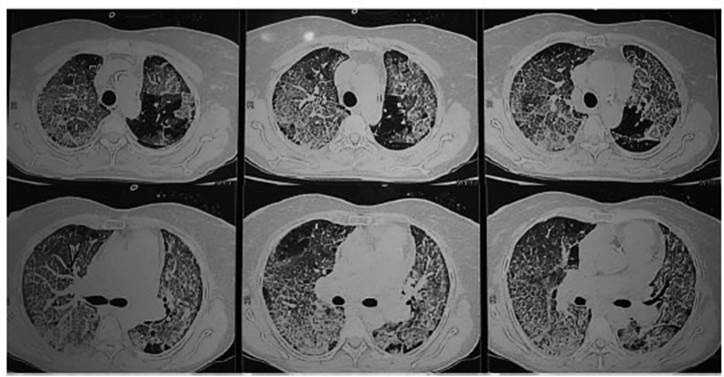
Se inició antibioticoterapia y tratamiento con diuréticos con evolución tórpida del cuadro. Pos teriormente, se realiza una TC de tórax, que evi dencia infiltrado intersticial con patrón en crazy paving bilateral (Figura 1). El hisopado nasofa ríngeo para SARS-COV-2, micoplasma, clamidia e influenza fueron negativos. El perfil inmunológico presentó un FAN + con un título de 1/320, anti centrómero +, anticuerpo antimitocondrial + y factor reumatoideo elevado.
Se decide iniciar corticoterapia sistémica, que evolucionó con franca mejoría de la oximetría. Finalmente, a las 48 h de la manifiesta mejoría clínica, la paciente intercurre con hemorragia digestiva alta y paro cardiorrespiratorio. Sin res puesta a las maniobras de reanimación, falleció.
DISCUSIÓN
La CBP es una enfermedad hepática autoinmune caracterizada por la destrucción progresiva de los conductos biliares intrahepáticos, que conduce a colestasis y fibrosis, y que pueden derivar a cirrosis e insuficiencia hepática.3
Es una patología que predomina en mujeres entre la cuarta y sexta década de vida. Los anti cuerpos antimitocondriales tienen una alta espe cificidad y están presentes en un 90%-95% de los pacientes.6
Las manifestaciones extrahepáticas se presen tan en más del 70% de los casos, fundamental mente debido a la asociación a otras enfermedades autoinmunes, como síndrome de Sjögren (esta es la entidad más frecuentemente asociada), hipoti roidismo o hipertiroidismo, esclerosis sistémica, artritis reumatoide y lupus.7
Min Shen y cols., en un estudio prospectivo que incluyó a 178 pacientes con CBP de un hospital de Pekín entre 2001 y 2007, observaron que un 84,4% presentaba asociación con otras enfermedades del tejido conectivo.8
No existen muchos datos en la bibliografía acer ca de la prevalencia de la enfermedad pulmonar intersticial en pacientes con CBP, pero se estima que afecta a un 15% de los casos.9
En 1970, Mason y cols. publican el primer re porte de enfermedad pulmonar intersticial en el curso de una CBP.10
Chen y cols., en un estudio retrospectivo que in cluyó a 136 pacientes con una media de seguimien to de 8,76 años durante 1999 y 2014, encontraron que el 11% de los casos tenían EPI.6
En el trabajo de Wang y cols., en una cohorte de 332 pacientes en China, un 46,6% tenía una o más enfermedades autoinmunes asociadas. La más frecuente fue el síndrome de Sjögren (121 casos, 36,2%). Hubo nueve casos de esclerosis sistémi ca (2,8%); doce, de lupus eritematoso sistémico (3,7%); nueve, de artritis reumatoide (2,8%); y 10, de polimiositis (3,1%). En comparación con los pacientes con CBP sola, los pacientes con Sjögren o esclerosis sistémica asociada, tenían mayor fre cuencia de EPI.11
En el trabajo de Min Shen y cols., en donde se excluyeron a los pacientes con condiciones que pudieran confundir el diagnóstico de EPI, encontraron que el 15% presentaba enfermedad intersticial. Si bien en la mayoría de los casos exis tía una asociación con otra enfermedad del tejido conectivo (principalmente síndrome de Sjögren), un 42,8% de los pacientes no presentaba ninguna asociación con otra entidad. Los factores de riesgo mayormente asociados a desarrollar EPI fueron tener una enfermedad autoinmune asociada y fenómeno de Raynaud.8
Los patrones tomográficos más comúnmente observados en EPI asociada durante el curso de una CBP incluyen opacidades reticulares (39%), opacidades parcheadas (25%), opacidades nodula res (25%), infiltrados en “vidrio esmerilado” (18%), engrosamiento de los septos interlobulillares (18%) y panal de abejas (11%).9
Se creía que la variante histológica de fibrosis en asociación con la CBP era similar a la neumonía in tersticial usual.12-14 Varios reportes describen que la fibrosis intersticial, la neumonía intersticial linfoide (NIL) y la neumonía organizada son los patrones más frecuentes en CBP. La NIL puede estar aso ciada a CBP y síndrome de Sjögren. En el estudio de Sheng y cols., se les realizó biopsia pulmonar a cinco pacientes con EPI, que reveló infiltrados in tersticiales con predominio de linfocitos, sugestivo de NIL, en tres pacientes. Las otras dos biopsias fueron compatibles con fibrosis intersticial, hiper plasia vascular y paredes vasculares engrosadas.8 La neumonía organizada puede ser una manifes tación de la CBP, especialmente en pacientes con una conectivopatía asociada.15 Davison y Epstein reportaron el caso de una neumonía organizada recidivante en un paciente con CBP, síndrome de CREST y pancreatitis crónica.16 Sin embargo, también puede presentarse en casos aislados de CBP. Almonte Batista y cols. reportaron el caso de una paciente con CBP y neumonía organizada, sin evidencia de conectivopatía subyacente asociada.17
Dentro de los diagnósticos diferenciales de pa trón en crazy paving debe considerarse al edema pulmonar cardiogénico o no cardiogénico, neu monías (virales, bacterianas o micóticas -PCP), la hemorragia alveolar, el síndrome de distrés respiratorio del adulto (SDRA), las vasculitis y la proteinosis alveolar, entre otras. Para la correcta caracterización y distinción resulta importante separar aquellas causas agudas de las subagudas o crónicas. De igual forma, puede separarse la etiología según sea su origen infeccioso (neumo nías), oncológico, idiopático (neumonía organizada, proteinosis, sarcoidosis, NSIP), inhalatoria (neu monitis por hipersensibilidad, neumonía lipoidea), sanguíneo (síndrome de distrés respiratorio del adulto, síndromes de hemorragia alveolar).18,19
Los datos acerca del tratamiento de la EPI en el curso de una CBP son muy limitados. La respuesta a agentes como corticoides y otros inmunosupre sores puede ser favorable. Sin embargo, la tasa de recurrencia es elevada y, desafortunadamente, la corticoterapia no frena la enfermedad hepática.9
CONCLUSIÓN
La frecuencia de enfermedad intersticial en pacien tes con CBP no es conocida con exactitud. Puede estar o no asociada a otras enfermedades del tejido conectivo; por lo tanto, es necesario realizar una búsqueda sistemática de estas y de las manifesta ciones pulmonares de dicha entidad.
En nuestra paciente, no se encontraron datos clínicos ni analíticos de enfermedad del tejido conectivo asociada ni de otros diagnósticos dife renciales con dicho patrón tomográfico; por lo que, en principio, la EPI que manifiesta como patrón el crazy-paving corresponde a una expresión pul monar propia de la CBP.