INTRODUCCIÓN
El síndrome antifosfolípido (SAF) es una entidad sistémica autoinmune caracterizada por fenóme nos trombóticos (arteriales o venosos), pérdidas fetales y elevación sérica persistente de anticuer pos antifosfolípidos.
Aunque no se conoce la prevalencia global, es una condición rara, se estima que está presen te aproximadamente en el 1 % de la población general. Puede ser primario o en el contexto de una enfermedad subyacente, generalmente lupus eritematoso sistémico (LES) u otros trastornos autoinmunes sistémicos.
Las complicaciones pulmonares más frecuentes son tromboembolismo pulmonar, hipertensión pulmonar tromboembólica y no tromboembólica, trombosis microvascular, síndrome de distrés respiratorio y hemorragia alveolar; esta última es una manifestación infrecuente y potencialmente mortal.
CASO CLÍNICO
Paciente masculino de 16 años consulta por epi sodios de hemoptisis, intermitente, de un año de evolución. Tiene antecedentes de SAF prima rio, anticoagulado con acenocumarol por TVP y TEP, internación por púrpura trombocitopénica idiopática (PTI) (tratado con gammaglobulina) y hemorragia alveolar (HA) en febrero de 2021, con requerimiento de ventilación invasiva por 9 días. El motivo de internación es hemoptisis. En el ingreso, se presenta hemodinámicamente esta ble, saturación de oxígeno del 98 %. Se plantea un diagnóstico presuntivo de HA.
Se realizan los siguientes estudios: Laborato rio: Complemento normal, anticuerpos ANCA negativo, FAN negativo, VSG 23, anti-MPO ne gativo, anti-PR3 negativo, anti-membrana basal glomerular negativo. TC de tórax: Aumento de la densidad pulmonar con infiltrado en “vidrio esmerilado” de distribución difusa a predominio peribroncovascular en ambos campos pulmonares. Área de consolidación en base izquierda (Figura 1 y Figura 2). EFR + difusión: FVC 4,41 (81 %); FEV1 3,31 (73 %); FEV1/FVC 75 %; DLCO 141 %; DL/ VA: 186 %; VA: 75 %. Broncoscopia: Sin lesiones endoluminales. Lavado broncoalveolar (BAL) en segmentos basales del lóbulo inferior izquierdo con cultivos negativos y citológico con el 95 % de siderófagos. Se suspende la ACO, se indica hepa rina EV, se realizan cultivos, se inicia terapia con antibióticos. Evoluciona de manera favorable y se externa.
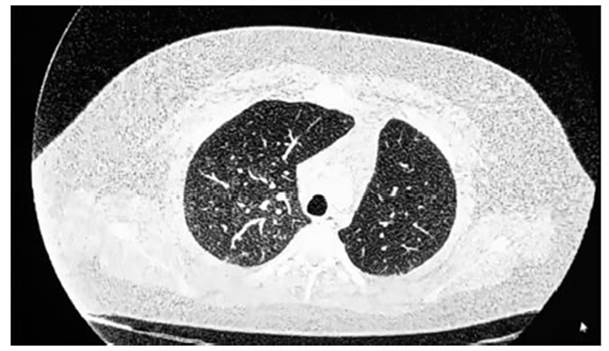
Figura 1 TC de tórax: Infiltrado alveolar de tipo vidrio esmerilado difuso bilateral a predominio de campo pulmonar derecho.
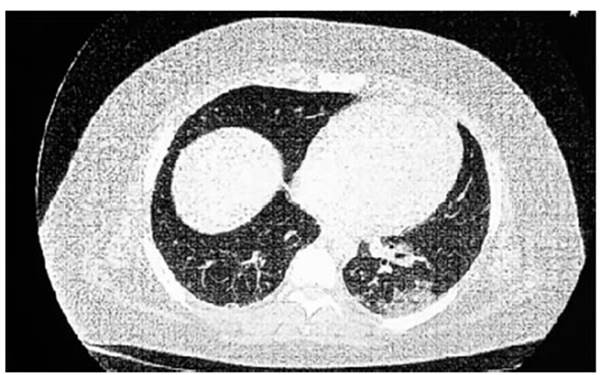
Figura 2 TC de tórax: Muestra infiltrado en “vidrio esmerilado” de distribución difusa a predominio peribroncovascular en ambos campos pulmonares. Consolidación en LII.
Se confirma diagnóstico de HA en contexto de SAF, por los infiltrados en la TC, la DLCO elevada y el elevado porcentaje de hemosideró fagos del BAL. Se realiza inmunosupresión con corticoides en altas dosis. No se vuelve a repetir la hemoptisis.
DISCUSIÓN
La principal forma de afectación pulmonar del SAF es el tromboembolismo pulmonar, con una frecuencia del 3,5 %-14,1 %. La hipertensión pulmonar tromboembólica crónica (HPTEC) es una complicación relativamente rara. Poli y cols. informaron la incidencia de HPTEC después de un primer episodio de embolismo pulmonar (EP) del 0,4 % en su serie, que incluyó 239 pacientes con EP.1
En un estudio de seguimiento prospectivo, a largo plazo, la incidencia acumulada de HPTEC en pacientes con EP diagnosticados por primera vez se encontró que el tiempo era del 11,2 % a los 3 meses; 12,7 %, a 1 año; 13,4 %, a los 2 años; y 14,5 %, a los 3 años.2
En el estudio de S. Sarinc Ulasli y cols., que incluye 67 pacientes, se detectó tromboembolismo pulmonar (PE) agudo en 11 (16,4 %); hemorragia alveolar, en 2 (3 %) pacientes. Cuatro pacientes con TEP agudo (36 %) desarrollaron hipertensión pulmonar tromboembólica crónica. Un paciente desarrolló HPTEC y hemorragia alveolar difusa después de una EP aguda durante el seguimiento.3
La hemorragia alveolar (HA) es una afección rara y potencialmente mortal del SAF con una prevalencia inferior al 0,7 %. Hillerdal y cols. reportaron el primer paciente en 1991 y, desde entonces, se han publicado aproximadamente 100 casos.4
En la serie de Stoots y cols., la hemorragia al veolar difusa fue la primera presentación de SAF en 9/79 (11 %) pacientes; tres de 17 pacientes, en una serie de casos, fueron diagnosticados de SAF solo después de presentar DAH. Sin embargo, otras dos revisiones de 18 y 13 pacientes observaron una mediana de aparición de DAH de 5,9 y 5,8 años, respectivamente, después del diagnóstico de SAF. Además, muchos pacientes tuvieron retraso en el diagnóstico.5
Los factores de riesgo que predisponen a la hemorragia alveolar son poco conocidos. Se su giere que la trombosis microvascular y la rotura de pequeños vasos pulmonares son mecanismos patogénicos potenciales de hemorragia alveolar en SAF. Se informó que las infecciones virales del tracto respiratorio superior o la neumonía bacte riana incitan episodios de hemorragia alveolar.6
El manejo de la anticoagulación en pacientes con SAF con hemorragia alveolar es complejo dado que la suspensión de la anticoagulación implica alto riesgo de trombosis recurrente. Se sugiere suspender la anticoagulación durante la hemorragia alveolar y se puede reiniciar cuando esté controlada.7
Los corticosteroides inducen la remisión en la mayoría de los pacientes, sin embargo, casi la mitad recurre y requiere un inmunosupresor ahorrador de esteroides para mantener la remisión. Los regímenes basados en ciclofosfamida o rituximab logran las tasas de remisión más altas (50 %); otras estrategias incluyen inmunoglobu lina intravenosa, plasmaféresis, micofenolato mofetilo o azatioprina.
En el trabajo de Cartin-Ceba y cols., se esta blece que no se pueden hacer recomendaciones firmes con respecto a los medicamentos inmu nosupresores preferidos, la ciclofosfamida o el rituximab fueron los agentes inmunosupresores más utilizados.8
CONCLUSIONES
La HA es una manifestación infrecuente de pre sentación del SAF. La broncoscopia, el BAL, DLCO, TC de tórax permiten confirmar el diagnóstico y ayudan a excluir otras causas de hemorragia alveo lar. La biopsia pulmonar es el método de referencia (gold standard) para confirmar el diagnóstico, aunque el patrón histológico no es específico y no recomiendan en forma rutinaria.














