PUNTOS CLAVE
• Se han observado diferencias en la evolución clínica en gestantes con COVID-19 entre diferentes períodos de la pandemia que dificultan generalizaciones sobre este tema.
• Estudios observacionales en países de altos ingresos durante la pandemia de COVID-19 sugieren que las per sonas gestantes presentan mayor morbimortalidad que la población general y mayores tasas de complicaciones obstétricas.
• En nuestro medio, durante el primer semestre del 2021, se observó una tendencia a cuadros de mayor gravedad clínica que en el año previo, desconociendo con exac titud la causa de dicho evento.
Estudios observacionales en países de altos ingresos durante la actual pandemia de COVID-19 sugieren que las personas gestantes presentan mayor morbimortalidad que la población general1-5.
La mayor gravedad de algunas infecciones virales respiratorias como la Influenza A H1N1, el síndrome respi ratorio agudo grave (SARS) y el síndrome respiratorio de Medio Oriente (MERS), en personas gestantes, ha sido bien establecida, siendo mayor el compromiso durante el tercer trimestre6-9. Sin embargo, el impacto de COVID-19 en esta población debería ser extensamente evaluado y en revisión constante.
Por otra parte, se han observado diferencias en la evo lución clínica en gestantes con COVID-19 entre diferentes períodos de la pandemia que dificultan generalizaciones sobre este tema5,10.
A su vez, las gestantes con COVID-19 presentaron mayores tasas de complicaciones obstétricas y resulta dos adversos perinatales, como nacimientos prematuros, preeclampsia y otras11-13.
Existe información limitada sobre la evolución clínica de las gestantes con COVID-19 en países de bajos y medianos ingresos. Esta información es relevante, considerando las diferencias sociodemográficas y las características particulares de los sistemas de salud a nivel regional y global. La recolección sistemática de datos aporta a la generación de hipótesis sobre medidas de prevención y tratamiento en la población observada y brinda información para sistematizar estrategias en salud.
Los objetivos del presente trabajo fueron describir la presentación clínica, complicaciones obstétricas y tasa de letalidad de las gestantes y puérperas con COVID-19 asistidas en una Maternidad Pública de la Provincia de Buenos Aires y comparar la presentación clínica, evolu ción y mortalidad de las gestantes asistidas en el 2020 con aquellas asistidas en el 2021.
Materiales y métodos
Se recolectaron datos demográficos y clínicos de personas gestantes y puérperas (dentro de las 48h del parto) con diagnóstico de COVID-19 por pruebas de biología molecular (RT-PCR o LAMP) confirmadas para SARS-CoV-2 por hisopa do nasofaríngeo (HNF). Todas las pacientes fueron asistidas en el Hospital Municipal Materno infantil de San Isidro y en sus centros periféricos asociados desde el 01/04/2020 al 31/07/2021.
El estudio fue aprobado por el Comité de Docencia e In vestigación del Hospital Central de San Isidro. Se consideró la eximición del consentimiento informado ante la situación de emergencia en contexto de pandemia, cuyos datos tu viesen impacto en acciones de Salud Pública. Se mantuvo la confidencialidad de los datos en cumplimiento de la Ley Nacional N° 25326 de Protección de Datos Personales del Ministerio de Justicia, Seguridad y Derechos Humanos de la Argentina.
Se incluyeron todas las gestantes que fueron confirmadas según definición de caso del Ministerio de Salud de la Nación Argentina a partir de la notificación en el Sistema Integrado de Información Sanitaria Argentina (SISA).
Se utilizó un formulario de recolección de datos para el registro de variables demográficas y antecedentes clínicos generales (hipertensión arterial (HTA), diabetes, obesidad, tabaquismo, ex tabaquismo, asma, inmunosupresión y tu berculosis pulmonar); antecedentes obstétricos (número de gestas previas, trimestre en el cual presentó la infección por COVID-19 [1°, 2°, 3° o puerperio dentro de las 48 h]), parto a término o no, forma de nacimiento (parto o cesárea por indicación obstétrica o clínica), evolución del producto de la concepción: viable, aborto o mortinato (mayor a 24 semanas de embarazo), complicaciones durante el emba razo como HTA, preeclapmsia, diabetes gestacional, parto pretérmino (PPT), ruptura prematura de membranas (RPM) y otras; evolución clínica del COVID-19: asintomática, leve, moderada, grave14. Indicación de aislamiento en domicilio, centros intermedios o internación en sala general o unidad de terapia intensiva (UTI), requerimiento de asistencia res piratoria mecánica (ARM), indicación de tratamiento, estado al egreso (alta/óbito).
En el análisis descriptivo las variables categóricas se expresan como frecuencia absoluta y relativa. Se compara ron dichas variables mediante Chi2 o Test de Fisher, según supuestos. Las variables cuantitativas con distribución normal como media y desvío estándar, se compararon mediante T-test. Se consideró un nivel de significancia < 5%. Se analizó estadística descriptiva y analítica mediante SPSS versión 21.
Resultados
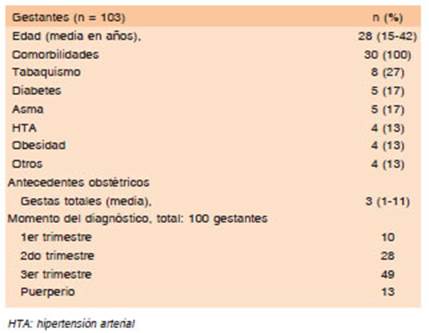
Entre el 1 de abril de 2020 y el 31 de julio de 2021 se asistieron en forma consecutiva 223 gestantes con sos pecha clínica de COVID- 19 de las cuales 103 tuvieron un diagnóstico confirmado por pruebas moleculares y fueron incluidas para el análisis. La Tabla 1 muestra las características demográficas, antecedentes clínicos relevantes, gestaciones totales y momento del embarazo al diagnóstico.
En cuanto a la presentación clínica, el 76.7% (n = 79) cursó un cuadro leve, el 18.45 % (n = 19) moderado y 4.8% (n = 5) grave.
El 59% (n = 61) fueron seguidas de manera ambula toria por telemedicina, se internó al 41% restante de los cuales el 30% (31) en sala general y 10.68% (n = 11) en UTI. Del total que se hospitalizaron, el 23% (n = 24) presentó criterios de neumonía. Se indicó dexametasona por criterio clínico al 7.7% (n = 8) y requirieron ARM el 2.9% (n = 3). La mayoría tuvo buena evolución y la tasa de letalidad fue <1% (n = 1).
Al momento del presente análisis 81 mujeres (78%) habían finalizado la gestación, de las cuales 46% (n = 37) fue parto vaginal, 53% (n = 43) por cesárea y solo una paciente tuvo un aborto a las 7 semanas de gestación. De aquellas que finalizaron el embarazo por cesárea, el 16% (n = 7) fue por complicación clínica, en su mayoría por compromiso respiratorio.
Del total que finalizó el embarazo, el 41% (n = 33) presentó algún tipo de complicación, siendo lo más fre cuente: RPM 42% (n = 14), HTA y otras enfermedades asociadas (incluyendo una paciente con preeclampsia) el 27% (n = 9) y PPT 18% (n = 6).
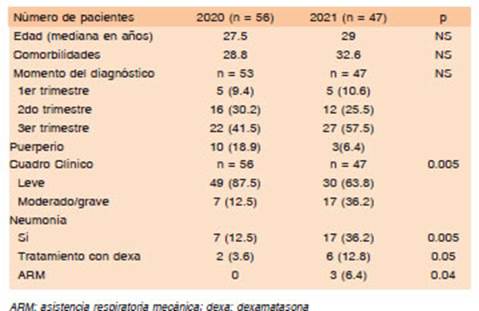
Cuando realizamos el análisis comparativo entre las dos olas pandémicas en la Argentina, del total de 103 gestantes confirmadas, 56 (54%) fueron asistidas en el 2020 y 47 (46%) en el 2021. La mayor incidencia de casos se observó en el mes de julio y en el mes de mayo respectivamente. En el 2021 hubo una mayor proporción de casos modera dos/graves (p = 0.016) así como también fue significativa la diferencia de aquellas gestantes con diagnóstico de neumonía (p = 0.005) y la indicación de ARM (p = 0.048). En cuanto a la indicación de dexametasona, se observó una mayor tendencia a su uso (p = 0.056) (Tabla 2). No se observaron diferencias significativas en relación a los antecedentes previos al embarazo, la edad de la gestante ni el momento del diagnóstico de la infección.
Discusión
Al inicio de la pandemia, las gestantes no se incluyeron dentro del grupo considerado de riesgo. Datos obser vacionales en China, mostraron que de 147 mujeres embarazadas, solamente el 8% tuvo enfermedad grave y el 1% presentó estado crítico, cifras menores a las observadas en la población en general del 14% y 6% respectivamente15.
En oposición, otros estudios posteriores donde com paraban gestantes con COVID-19 versus mujeres no embarazadas en edad reproductiva, informaron que las primeras eran más propensas a ingresar en una unidad de cuidados intensivos y recibir ventilación invasiva1,3. Ade más, se observó que más del 30% de las gestantes con COVID-19 tenían comorbilidades previas y una edad de 35 años o mayor2. Otros factores de riesgo como el índice de masa corporal alto, la HTA y diabetes preexistentes se asociaron con formas clínicas graves de COVID-19 durante el embarazo3.
En junio 2020, el CDC publicó datos extraídos de una base nacional de pacientes COVID-19 confirmados, don de 20,7% (326335) eran mujeres con un rango de edad de 15-44 años. El 9% (8207) resultaron embarazadas. Este informe asoció a las mujeres embarazadas con más pro babilidades de hospitalización, mayor riesgo de admisión en UTI y ARM que las mujeres no embarazadas, aunque el riesgo de muerte fue similar4. Posteriormente en el mes de noviembre 2020, una nueva actualización informó 34 muertes (1.5 por 1000 casos) entre 23434 mujeres embarazadas sintomáticas y 447 (1.2 por 1000 casos) entre 386028 mujeres no embarazadas sintomáticas, lo que reflejaba un aumento del 70% en el riesgo de muerte asociado con el embarazo (aRR = 1.7; 95% IC = 1.2-2.4)5.
A nivel local, las personas gestantes se vieron visible mente afectadas por el COVID-19, constituyendo en la Provincia de Buenos Aires la primera causa de muerte materna para el año 202113.
En la sala de situación de 04-10-2021 (S39), de un total de 115188 fallecidos, 208 eran personas gestantes, de las cuales 41 fallecieron en el año 2020 y 167 durante el 2021. La mediana de edad de las gestantes fallecidas era 32 años, siendo las comorbilidades más frecuentes obesidad, HTA y diabetes16.
En nuestro estudio, el 30% de las gestantes tenía algún antecedente previo al embarazo, siendo lo más frecuente el tabaquismo actual y en contraste con observaciones en países con altos ingresos2, solo 13% tenía antecedentes de obesidad.
Los datos analizados a la fecha sugieren que las ges tantes y/o afectadas durante el periparto experimentaron una enfermedad más grave en el 2021 durante la segunda ola pandémica del COVID-1917,18.
Una publicación del Intensive Care National Audit & Research Centre de Inglaterra informó un aumento en el número de embarazadas o puérperas (dentro de las 6 semanas) de 16 a 49 años que requirieron ingreso a cuidados intensivos entre la primera ola (70 [del 1 de marzo al 31 de agosto de 2020]) y la segunda ola (277 [1 de septiembre de 2020 - 4 de marzo de 2021]). Las admisiones representaron el 8.9% y el 13.5% de todas las mujeres de 16 a 49 años, y 0.6% y 1.2% de todos los pacientes que fueron admitidos en cuidados intensivos con COVID-19 en las respectivas oleadas19.
En España, en dos estudios comparativos de hospita lizaciones por COVID-19 entre la primera y segunda ola pandémica realizados en diferentes ciudades, el número de mujeres embarazadas hospitalizadas durante la se gunda ola también fue más elevado que en la primera20,21.
La experiencia en la UCI del Hospital Mount Sinai, Toronto, una gran unidad obstétrica de referencia, fue muy similar: 5 mujeres embarazadas con COVID-19 ingresaron entre marzo 2020 y enero de 2021, aumentando a 14 mujeres entre marzo y mayo de 2021, correspondiente a la tercera ola en Canadá que predominaba el VOC B.1.1.7 (Alfa)22.
La verdadera causa de este cambio no está clara actualmente. Se requieren estudios para definir si la emergencia de nuevas variantes podría estar relacionada a esta tendencia18.
Un análisis preliminar sugirió que no hay evidencia de que la variante B.1.1.7 que se originó en el Reino Unido al inicio de la segunda ola sea particularmente más infecciosa o cause enfermedad más grave en mujeres gestantes23. En nuestra cohorte no se evaluó sistemá ticamente las variantes virales involucradas, aunque datos de vigilancia epidemiológica a nivel local indicaron la circulación de las variantes B.1.1.7 (alfa) y Manaos durante el periodo de estudio.
La tendencia a cuadros más graves durante el 2021 también podría explicarse por un aumento en el nú mero total de casos de COVID-19 en la segunda ola, resultando en más personas gestantes infectadas. Esta postulación es coherente con los datos de Argentina que muestran que se notificaron desde la SE 7 un incremento de los casos, acelerándose a partir de la SE 11 y llegando al pico máximo en la SE 14 (156 901 casos) del 202124. A fines de abril, los casos confirmados eran más de 27000 a diario con un índice de positividad del 32.5%, concentrándose el 53% de los casos en el AMBA. La distribución de casos confirmados según sexo y edad era: el 49.2% masculino y 50.8% femenino, siendo la mayor cantidad de casos de mujeres en los grupos etarios entre 20-29 y 30-39 años25.
Además de asociarse con un aumento de la mortalidad materna, también se describen mayores complicaciones obstétricas como aquellas relacionadas con la HTA y com plicaciones perinatales como partos prematuros2,13,26,27.
En nuestro medio, de aquellas gestantes que finali zaron el embarazo, el 41% había presentado algún tipo de complicación durante el embarazo, siendo lo más frecuente RPM, HTA y PPT. Debemos realizar estudios a futuro para ver si hubo relación entre la gravedad del estado clínico y las complicaciones obstétricas. Además, deberíamos realizar otro estudio para comparar con los porcentajes de las personas gestantes no COVID-19 que tienen ruptura prematura de membrana, hipertensión arte rial y enfermedades asociadas (incluyendo preeclampsia) y parto pretérmino de datos históricos.
La inclusión de las personas gestantes a los progra mas de vacunación resultó imperativa28,29. Además de la vacunación que protege a las mujeres contra COVID-19 y sus complicaciones durante el embarazo, la evidencia emergente ha mostrado transferencia placentaria de anticuerpos anti-SARS-CoV-2 después de la vacunación materna COVID-19 durante el tercer trimestre, lo que su giere que la vacunación podría proporcionar algún nivel de protección al recién nacido30.
En nuestro estudio, solamente una gestante estaba vacunada previa a la infección por COVID-19 dado que incluimos gestantes hasta fines de Julio del 2021 y en nuestro país, el Ministerio de Salud de la Nación avaló la vacunación a todas las gestantes a partir del mes de junio del 202131.
Son necesarios estudios posteriores que incluyan gestantes y puérperas durante la tercera ola pandémica donde hubo una gran cantidad de infectados que presen taron menor morbimortalidad, fundamentalmente por la vacunación.
En conclusión, la mayoría de las gestantes cursó una enfermedad por COVID-19 leve, siendo en el 2021, du rante la segunda ola pandémica y previa a la vacunación generalizada de todas las gestantes, mayor la proporción de casos clínicos moderados/graves, desconociendo con exactitud a qué se puede deber este cambio en la evo lución. Además, se ha observado un alto porcentaje de complicaciones obstétricas que ameritan estudios a futuro.