La incidencia de infecciones por micobacterias atípicas ha aumentado debido a estados de inmunosupresión tales como la infección por HIV y tratamientos oncológi cos. Además, la creciente utilización de procedimientos estéticos, han sido comunicados como causantes del incremento de estas infecciones1.
La mesoterapia es un procedimiento mínimamente invasivo, donde el objetivo es estimular la dermis y el tejido celular subcutáneo con la aplicación de sustancias, para el tratamiento de la celulitis y el rejuvenecimiento de la piel. Presentamos el caso de una mujer con infección micobacteriana posterior a una mesoterapia en glúteos y muslos que se presentó como abscesos subcutáneos, con identificación de Mycobacterium abscessus en el cultivo, con respuesta satisfactoria al tratamiento antibiótico pro longado con claritromicina y trimetoprima-sulfametoxazol.
Los casos publicados son en países donde la mesote rapia es popular, principalmente Francia, España y Lati noamérica1-12. Destacamos la necesidad de fortalecer los controles de infección y los estándares de seguridad en los centros de cosmética quirúrgica para disminuir la inci dencia de estos efectos provocados por el procedimiento.
Caso clínico
Una mujer de 35 años consultó en el Servicio de Dermato logía por nódulos dolorosos e indurados en glúteos y cara posterolateral de ambos muslos, de 30 días de evolución. Se encontraba afebril y en buen estado general. Como antece dentes refería que, veinte días antes, se le había realizado una infiltración enzimática subcutánea con colagenasa, lipasa y hialuronidasa, con fines estéticos en un consultorio privado. Recibió tratamiento empírico con amoxicilina-clavulánico y trimetoprima-sulfametoxazol por 7 días, sin respuesta y pro gresión de las lesiones.
Al examen físico presentaba múltiples nódulos eritematosos, indurados, duro-elásticos, dolorosos y calientes a la palpación, el mayor de 2 cm, localizados en la región glútea y en la cara posterolateral de los muslos. A lo largo de los siguientes 30 días las lesiones progresaron en tamaño y dolor, y varias de ellas presentaron secreción purulenta que drenaba a través de múltiples bocas de drenaje (Fig. 1A). Teniendo en cuenta la clínica, el antecedente del procedimiento invasivo y la falta de respuesta a la antibioticoterapia instaurada, se sospechó una infección por micobacterias atípicas y se tomaron muestras para anatomía patológica y cultivos para gérmenes comunes, hongos y micobacterias. Una ecografía de partes blandas de la región posterior de ambos muslos mostró una paniculitis regional con múltiples colecciones líquidas asociadas.
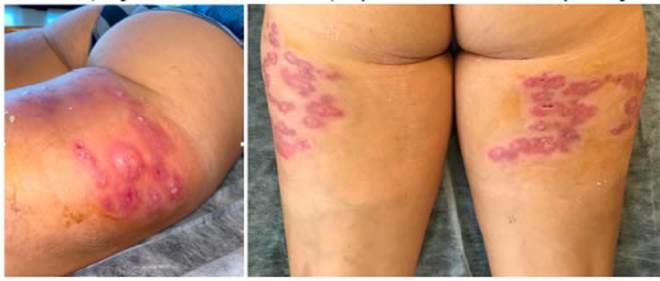
Fig. 1 A. Nódulos con secreción y múltiples bocas de drenaje. B. Máculas eritematosas violáceas residuales, luego de 6 meses de antibioticoterapia ajustada a resultados de cultivo y antibiograma
Los hallazgos histopatológicos se vincularon a una hipo dermitis septolobulillar a predominio neutrofílico y linfocitario (Fig. 2). Las técnicas de PAS, Grocott y Ziehl-Neelsen fueron negativas.
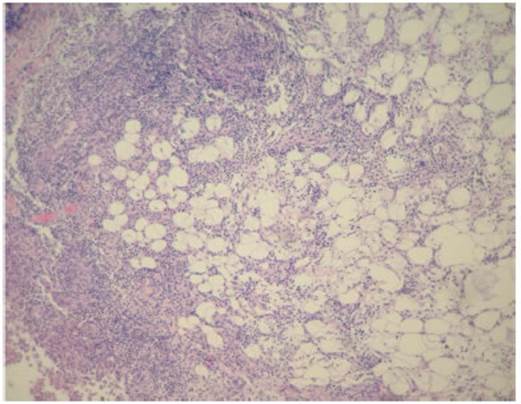
Fig. 2 A nivel septal y lobulillar hipodérmicos infiltrados inflamatorios neu trofílicos, linfocitarios e histiocitarios con tendencia focal a la abscedación (HyE, 100X)
A los 7 días de la toma de cultivo, se conoció el creci miento de un bacilo ácido-alcohol resistente (BAAR) en la muestra y se inició tratamiento empírico con claritromicina 1 g/día, etambutol 1.2 g/día y levofloxacina 500 mg/día. A los 30 días se pudo identificar el gérmen como M. abscessus sensible a claritromicina, linezolid, cefoxitina y trimetoprima-sulfametoxazol (TMS), por lo que se ajustó la antibioticoterapia a claritromicina 1 g/día más TMS 160/800 mg/8 horas.
Luego de 6 meses de tratamiento la paciente evolucionó satisfactoriamente con remisión completa de las lesiones y presencia de máculas eritematovioláceas residuales (Fig. 1B), sin recidivas.
Discusión
La popularidad con la que cuentan los tratamientos estéti cos invasivos es una de las causas probables de aumento en la incidencia de infecciones por micobacterias atípicas. Estas son gérmenes ubicuos, que pueden encontrarse en el agua, el suelo, el polvo y algunos animales. Las espe cies involucradas habitualmente son las de crecimiento rápido, como Mycobacterium fortuitum, M. abscessus y M. chelonae, que son las más frecuentemente asociadas a infecciones posteriores a procedimientos traumáticos o invasivos como inyecciones, laceraciones, pinchazos, depilación, liposucción, acupuntura, procedimientos qui rúrgicos, tratamientos con láser de CO2 y mesoterapia, como fue el caso de nuestra paciente, y generalmente se producen por contaminación del material utilizado2-8.
En 1987, se informó el primer caso de micobacte riosis atípica post mesoterapia en Francia. Los casos publicados son principalmente en Francia, España y Latinoamérica, y también han ocurrido casos en Bélgica, Tailandia y Estados Unidos. Los países de Latinoamérica y el Caribe donde se han visto la mayoría de los casos son Venezuela, Colombia, República Dominicana, Perú, Brasil y Argentina2-4.
M. abscessus puede causar infecciones de la piel y los tejidos blandos, enfermedad crónica pulmonar, infecciones oculares, infecciones del sistema nervioso central y, en pacientes inmunosuprimidos, bacteriemia y enfermedad cutánea diseminada2,4,7,8. Las fuentes de contaminación reportadas han sido el agua de red, la solución a aplicar y el material médico para la aplicación de los productos -por inadecuada esterilización o por resistencia de las micobacterias a los desinfectantes utilizados, como el glutaraldehido-9.
A nivel cutáneo se caracteriza por la aparición de nódulos inflamatorios, únicos o múltiples, de crecimiento progresivo, de 2-5 cm de diámetro, frecuentemente do lorosos, entre una y diez semanas después del procedi miento2-4,6,10. Como complicaciones, pueden abscedarse, ulcerarse y dejar cicatrices. En ocasiones evolucionan lentamente y originan una reacción inflamatoria crónica, con formación de fístulas2,4. Las localizaciones más típicas son muslos, abdomen, dorso y glúteos6. El número de lesiones que aparecen guarda relación con la cantidad de inyecciones realizadas10. No suelen encontrarse lin fadenopatías, y la picazón, el dolor muscular y la fiebre son infrecuentes4,6.
El tratamiento suele ser dificultoso debido a que las mi cobacterias no tuberculosas son generalmente resistentes a los antibióticos habituales y presentan una sensibilidad variable según la especie, como sucedió inicialmente con la paciente2,4,8. Por lo tanto, es muy importante contar con la identificación de especie y el antibiograma para ajustar los antimicrobianos. M. abscessus suele ser sensible a claritromicina, amikacina y cefoxitina y se sugiere la combinación de dos o más agentes antibióticos ya que la monoterapia contribuye al desarrollo de resistencia7,8. El tiempo de tratamiento recomendado puede ser prolonga do: la enfermedad localizada usualmente responde dentro de los 2-4 meses bajo terapia en pacientes inmunocom petentes, mientras que infecciones diseminadas pueden requerir más de 6 meses2,3,11. En ciertos casos, además de la antibioticoterapia, procedimientos quirúrgicos como incisión y drenaje, debridamiento, extirpación de los nó dulos localizados o extracción de cuerpos extraños (por ejemplo, implantes y catéteres intravasculares) pueden ser necesarios4,6,8,12. El tiempo adecuado de seguimien to recomendado es de entre 6 y 12 meses luego de la suspensión del tratamiento8.
En conclusión, las infecciones cutáneas y de tejidos blandos debidas a micobacterias atípicas deberían ser tenidas en cuenta en los diagnósticos diferenciales de todo paciente que presenta nódulos posteriores a pro cedimientos estéticos invasivos y que no responde a antibioterapia estándar. Destacamos la importancia de la toma de muestra para cultivo desde el inicio, ya que la mayoría de los casos son debidos a micobacterias atípicas de rápido crecimiento. El tratamiento empírico al momento de la identificación de un bacilo ácido-alcohol resistente con ajuste posterior del mismo con la identificación del germen y el análisis de su sensibilidad antibiótica, dismi nuirá el riesgo de secuelas estéticas graves, tales como cicatrices y trastornos pigmentarios definitivos.
Es de destacar la necesidad de fortalecer los controles de infección y los estándares de seguridad en los centros de cosmética quirúrgica y una mejor vigilancia de los re sultados de sus prácticas para disminuir la incidencia de estos efectos indeseados provocados por el procedimien to. Debido a que las micobacterias de crecimiento rápido son contaminantes ambientales ubicuos, las inspecciones del sitio para identificar prácticas inadecuadas (como, por ejemplo, reutilización de equipos o procedimientos de limpieza y desinfección inadecuados) y el análisis de las fuentes de agua, son cruciales para la prevención.














