Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista argentina de neurocirugía
versión On-line ISSN 1850-1532
Rev. argent. neurocir. vol.20 no.2 Ciudad Autónoma de Buenos Aires abr./jun. 2006
ARTÍCULOS ORIGINALES
Neurofibromatosis tipo 1 y tumores raquídeos del contenido
Patricio Manzone1,2,3, Víctor Domenech1,2,4, Daniel Forlino1,5, Eduardo Mariño Ávalos3, Lorena Cardozo Iñiguez3, Silvia Manzone Baranco6
1Hospital "Julio C. Perrando",
2Hospital "Avelino Castelán",
3Centro Nicolás Andry.
4Instituto Médico Pirovano,
5Centro de Diagnóstico por Resonancia SA, Resistencia, Chaco.
6Hospital Privado de la Comunidad, Mar del Plata, Buenos Aires, Argentina
RESUMEN
Objetivos: evaluar la prevalencia, pronóstico y posibilidades terapéuticas de los pacientes con Neurofibromatosis tipo 1 (NF 1) y
tumores raquídeos.
Método: se realizó una revisión retrospectiva de las historias clínicas y estudios disponibles de todos los pacientes con NF1 admitidos
a nuestros hospitales entre los años 1993 y 2002. Se evaluó a la admisión y al seguimiento aquellos casos con tumores raquídeos
estadificados con el Sistema de Weinstein-Boriani- Bacci, y las escalas Visual Analógica [VAS](para el dolor), de Frankel (status
neurológico) de Hoffer y de la OMS, así como el Indice de Karnofsky para el estado funcional.
Resultados: se encontraron 12 pacientes (9 varones, 3 mujeres) con NF 1 y tumores raquídeos. La edad promedio al diagnóstico fue
de 25.2 años, siendo 9 benignos y 3 malignos (uno con metástasis a distancia). El seguimiento promedio fue de: 2.8 años. Se
realizaron 14 procedimientos quirúrgicos de ablación asociados o no a reconstrucción en 11 pacientes. Hubo 11 complicaciones en
total (92%) pero solo en 6 pacientes (50%), de los cuales 2 eran portadores de tumores malignos. El 25% con tumores benignos
operados presentó una recidiva (promedio: 3.3 años de postoperatorio). Sin embargo, todas las variables funcionales (Frankel, VAS,
Hoffer, OMS y Karnofsky) mejoraron. Los dos últimos ítems (OMS, Karnofsky) mostraron mejoría de la calidad de vida, incluso en
los casos de óbito
Conclusión: 1) La existencia de tumores raquídeos sintomáticos debe tenerse presente en pacientes portadores de NF 1. 2) La
agresividad de los tumores benignos sintomáticos en estos pareció mayor a los de la población general. 3) A pesar de las dificultades,
la mejoría funcional y de la calidad de vida justificaron el abordaje quirúrgico en estos pacientes.
Palabras clave: Neurofibromas; Neurinomas; Neurofibromatosis; Tumores intrarraquídeos.
ABSTRACT
Objetive: To assess prevalence, prognosis and therapeutic
possibilities of patients with type 1 neurofibromatosis (NF-1)
and spinal tumors.
Method: All patients with NF-1admitted to our Hospital settlings
since January 1993 to December 2002 were analized, the clinical
records and image studies of those with spinal tumors as a cause
of admission were retrospectively reviewed. Karnofsky scale,
Functional World Health Organization (WHO) scale, Frankel
grade and Visual Analogical Scale (VAS) for pain were used at
hospital admission, postoperatively and at follow-up. Surgical
staging was reviewed with the Weinstein Boriani Bacci system.
Results: In this 10 years period we admitted 44 patients who
fully satisfied NIH criteria for NF-1. Twelve of them (27.3%)
presented symptomatic spinal tumors: 9 males and 3 females,
in average 25.2 years old. Spinal tumors were 9 benign (all
neurofibromas) and 3 malign. Mean follow up was 2.8 years.
Fourteen surgical procedures were performed in 11 patients.
Eleven complications occurred in 6 operated cases (50% of
patients), but 2 of 3 (67%) malignant spinal tumors cases had
complications. Two of 8 benign tumors operated (25%) recurred
an average of 3.3 years after surgery. All cases showed improved
postoperative functional score at follow-up (Frankel, VAS,
WHO and Karnofsky), including those cases who finally died.
Conclusion: 1) Symptomatic spinal tumors should be taken into
account in the general population patients with NF-1. 2) Benign
tumors in this series were more aggressive than those arising in
patients without NF. 3) Postoperative improvement of the functional
status and the quality of life, supports the surgical
approach among patients with NF-1 and symptomatic spinal
tumors, despite the technical difficulties.
Key words: Neurinomas; Neurofibroma; Neurofibromatosis; Spinal tumors
INTRODUCCIÓN
La incidencia de los tumores intradurales es del 3 al
10 por 100.000 habitantes en la población general1. Los
neurofibromas constituyen aproximadamente entre el
25 y 29% de los tumores intradurales extramedulares1-
3, y los sarcomas aproximadamente el 12% 1. Clásicamente,
estos tumores son muchos más frecuentes en los
pacientes portadores de neurofibromatosis que en la
población general4,5. En general, la neurofibromatosis
tipo 1 (NF1) está asociada con tumores intracraneales,
raquídeos y periféricos de orígenes astrocíticos o neuronales,
mientras que la neurofibromatosis tipo 2 (NF2)
produce tumores de las cubiertas del sistema nervioso
(SN)6. Se reconocen actualmente cuatro tipos de neurofibromatosis
(NF): NF1, NF2, la forma segmentaria y la
forma mixta; siendo la NF2 la que característicamente
presenta tumores intracanaliculares7.
Así, aunque típicamente los pacientes con NF 2 son
generalmente portadores del mayor número de tumores
intraespinales derivados de las vainas nerviosas y se
asocian con número elevado de cirugías8, en este trabajo
retrospectivo se presentan 12 casos de NF1 con
tumores intraespinales. Para evaluar las prevalencias,
pronóstico y posibilidades terapéuticas.
MATERIAL Y MÉTODO
Entre enero de 1993 y diciembre de 2002 fueron
internados 44 pacientes portadores de NF1 en nuestros
servicios hospitalarios. Se utilizaron los criterios del
National Institutes of Health [NIH] para incluir los
pacientes en este estudio (Cuadro 1)5-7,9; 12 de ellos
presentaron tumores raquídeos como causa mayor de
admisión.
Se efectuó una revisión retrospectiva de todas lashistorias clínicas, estudios complementarios, protocolos
quirúrgicos, informes anatomopatológicos y todo
examen disponible de estos 12 pacientes.
La estadificación se realizó con el sistema de Weinstein-
Boriani- Bacci (WBB) (Cuadro 2)10. El dolor se
valoró con la Escala Analógica Visual (VAS). El estado
neurológico se valoró con la escala de Frankel11. La
capacidad ambulatoria se evaluó con la escala funcional
de Hoffer12 (Cuadro 3). El estado funcional se valoró
con la Escala de la Organización Mundial de la Salud
[OMS]13 y el índice de Karnofsky13,14. Todos los parámetros
se evaluaron a la admisión y al seguimiento.
Cuadro1. Criterios diagnósticos

Cuadro 2. Esquema de estadificación del sistema
Weinstein-Boriani-Bacci
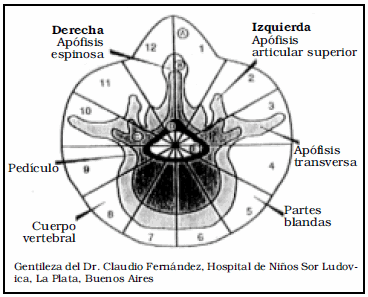
Cuadro 3. Clasificación de estado ambulatorio
funcional según Hoffer

RESULTADOS
Se revisaron 9 varones y 3 mujeres (relación 3:1) atendidos en nuestros servicios, portadores de NF1 en los que se diagnosticaron tumores intrarraquídeos (Tablas 1 y 2).
Tabla 1. Casuística (1a.parte)
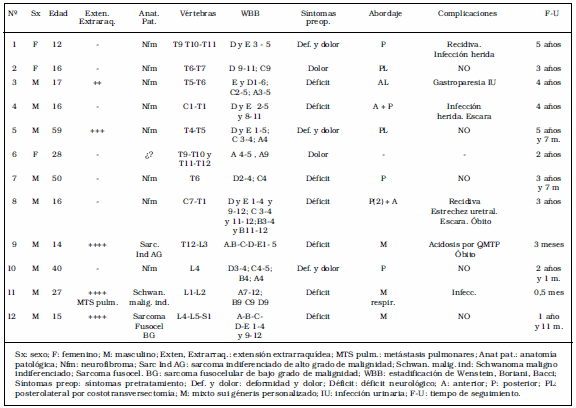
Tabla 2. Casuística (2a. parte)
La edad media al diagnóstico de los tumores espinales
fue de 25 años 3 meses (10-59 años), siendo en solo
3 casos el diagnóstico de NF previo al del tumor. En solo
3 casos hubo deformidades vertebrales asociadas, y los
tipos tumorales intraespinales presentes fueron 9 benignos
y 3 malignos, con solo uno de estos últimos presentando
metástasis a distancia. Los diagnósticos anatomopatológicos
fueron: 8 neurofibromas, 1 Schwanoma
maligno indiferenciado, 1 sarcoma fusocelular de bajo
grado, 1 sarcoma indiferenciado de alto grado, 1 caso sin
diagnóstico (caso 6, Tabla 1).
El seguimiento total promedio fue de 2 años 10
meses (rango: 2 semanas a 5 años y 7 meses). Se
registraron en total 4 óbitos en la serie (2 precoces). Si
se excluyen los óbitos precoces el seguimiento promedio
fue en cambio de: 3 años y 6 meses (rango: 23 meses
a 5 años y 7 meses).
La localización mostró una franca predominancia
por la columna torácica y toracolumbar (7 pacientes), y
los síntomas al diagnóstico fueron déficit neurológico (9
veces), dolor (4 veces, solo o asociado), y deformidad (1
vez, asociada a dolor).
La estadificación preoperatoria WBB mostró que 11
de los 12 pacientes presentaron compromiso de las
capas D (Extraósea-extradural) y/o E (Extraósea-intradural),
asociada o no a extensión a las otras capas.
La extensión promedio abarcó 5 zonas radiadas (rango:
3 a 8 zonas radiadas) y 3 capas (rango: 1 a 5 capas)
(Fig. 1).
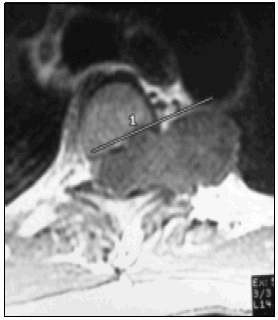
Fig. 1. Caso Nº 5 con neurofibroma dorsal y trastorno funcional
severo (Frankel A; VAS 7/10; Karnofsky 30%) extendido en
varias capas y zonas radiadas.
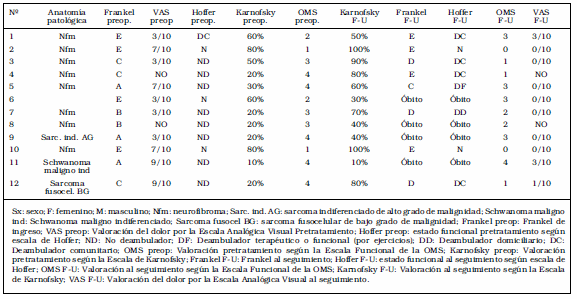
El Frankel pretratamiento fue A en 3 pacientes, B
en 2, C en 3, y E en 4. Cuando estaba presente, el
dolor pretratamiento mostró en promedio una intensidad
según VAS de 5,4/10 (rango 3/10 a 9/10). El
estado funcional pretratamiento fue: normal en 3,
deambulador comunitario en 1 y no deambulador en
8. La escala de Karnofsky pretratamiento promedio
fue de 39% (rango 10% a 80%), y el valor promedio de
la escala funcional de la OMS pretratamiento: 2,9
(rango 1 a 4).
Se realizaron 14 procedimientos quirúrgicos de ablación
asociados o no a reconstrucción (con implantes e
injertos o sustitutos) en 11 pacientes; 1 paciente solo
requirió observación (caso 6, Tabla1). Los mismos requirieron
6 abordajes posteriores, 2 posterolaterales, 2
anterolaterales, 1 anterior transesternoclavicular y 3
mixtos personalizados (Figs. 1-3). Hubo necesidad de
durotomía en 6 procedimientos (5 pacientes).
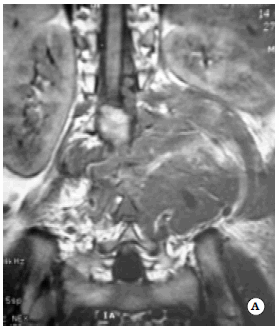
Fig. 2. Imágenes preoperatorias: IRM coronal (A).
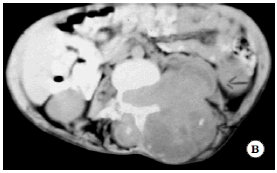
Fig. 2. Imágenes preoperatorias: TAC (B)
 .
.
Fig. 2. Imágenes preoperatorias: así como del abordaje mixto (C).
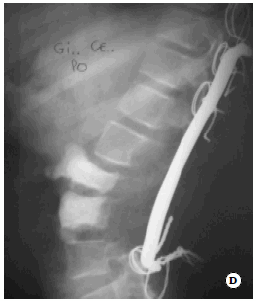
Fig. 2. Imágenes preoperatorias: de Rx a 3 meses postoperatorio (D) del
caso Nº 9 (sarcoma indiferenciado).

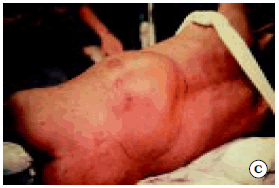
Fig. 3. IRM coronal (A), mostrando múltiples neurofibromas intrarraquídeos bilaterales cervicales, con severa compresión medular
(Caso Nº 4). Rx de Perfil a más de 3 años de seguimiento (B) y foto del resultado funcional (C)
Diferentes tratamientos postoperatorios fueron asociados
según el caso: radioterapia (1 caso); quimioterapia
(1 caso); equipamiento ortésico (3 pacientes); rehabilitación
en internación (7 pacientes); y cuidados paliativos
(en 1 caso).
Se registraron 11 complicaciones en total pero solo
en 6 pacientes (50% de la serie), de los cuales 2 eran
portadores de tumores malignos; es decir que 2 de los
3 portadores de tumores malignos presentaron complicaciones
(67%), correspondiendo a 2 de los 4 óbitos de
la serie. La sobrevida de estos fue por ende también
pobre, en promedio: 9 meses (rango 15 días a 23 meses).
Sin embargo, en los sobrevivientes todas las variables
funcionales mejoraron en promedio. Así, el grado de
Frankel mejoró o se conservó cuando fue normal; se
registraron: Frankel C: 1, D: 3 y E: 4 (Tabla 2). Lo mismo
ocurrió con el estado funcional; hubo al seguimiento:
normal: 2; deambulador comunitario: 4; deambulador
domiciliario: 1; deambulador por ejercicios: 1 (Tabla 2).
El dolor pretratamiento, cuando presente mejoró a un
promedio de intensidad según VAS de 0.7/10 (rango 0
a 3/10) (Tabla 2). La escala de Karnofsky mejoró en
promedio considerando todos los pacientes operados a
63% (rango 10% a 100%); y la escala funcional de la
OMS a 1.9 (rango 0 a 4) (Tabla 2).
DISCUSIÓN
Se reconocen actualmente 4 tipos de neurofibromatosis
(NF 1, NF 2, segmentaria y forma mixta), siendo
clásicamente los pacientes con NF 2 los portadores del
mayor número de tumores intraespinales derivados de
las vainas nerviosas y se asocian con número elevado de
cirugías6-8. Sin embargo, en esta serie presentamos 12
casos de NF1 con dichos tumores, y de hecho estos 12
pacientes corresponden al 27,3% (12/44) de los pacientes
admitidos por NF1 en nuestros servicios hospitalarios
en los 10 años que abarca el estudio retrospectivo.
Por su parte la NF1, también llamada Neurofibromatosis
periférica o Enfermedad de von Recklinghausen, es
la forma más común (1:3000 personas) y característica
de la enfermendad7, y aquella con manifestaciones
ortopédicas y sistémicas más floridas7,15,16; su gen ha
sido localizado en el brazo largo del cromosoma 177,9,16.
La NF2, menos frecuente (1:50.000 personas), ha sido
localizada genéticamente en el cromosoma 22; y seconocía como neurofibromatosis central, o Neurofibromatosis
bilateral del acústico5,9,16.
En la adultez los pacientes con NF pueden presentar
múltiples tumores nerviosos de las raíces raquídeas
ocasionan eventualmente mielopatía compresiva15,17.
En la NF1 los tumores raquídeos causan síntomas
neurológicos en alrededor del 2% de los pacientes18.
Aunque la tasa de tumores intrarraquídeos sintomáticos
suele ser descripta como baja en la NF, especialmente
en NF1. Creange et al encontraron solo 3 en 158
pacientes, y Thakkar et al describieron una "incidencia"
de 1,6 % en 1400 pacientes estudiados con NF118,19. En
la presente serie, sin embargo, esto no fue igual pues
todos lo pacientes presentaron síntomas debidos a los
tumores intrarraquídeos.
En este último aspecto, un síntoma común de todos
los tumores intradurales es el dolor1. Entre nuestros
pacientes el dolor estuvo presente solo 5 veces (solo o
asociado con otro síntoma), y el déficit neurológico fue
el motivo más frecuente de consulta: 9 veces, similar a lo reportado en la literatura20. Sin embargo, considerando
la posibilidad de tumores de contenido en la NF,
creemos que la existencia de dolor de origen raquídeo
debe orientar entonces hacia la existencia de tumores
que potencialmente requiera de abordaje quirúrgico
precoz. Por último, en esta serie la deformidad fue el
motivo de consulta en solo un caso7,21,22 (Caso Nº 1).
En general, los resultados del tratamiento quirúrgico
de los tumores extramedulares intradurales son
gratificantes, independientemente del tipo celular y de
la localización1. Sin embargo, en los pacientes con NF se
deben realizar consideraciones especiales para el manejo
de ciertos problemas debido a la extensión e
historia natural del compromiso del SN.
Se ha descripto que para los pacientes que no
satisfacen los criterios diagnósticos del NIH es útil la
observación de la morfología de los tumores intrarraquídeos:
en la NF1 típicamente son intraforaminales
extendiéndose de manera secundaria al canal raquídeo,
a diferencia de los casos de NF2 donde son primariamente
intradurales18. Sin embargo, en esta serie en
5 de los 12 pacientes que cumplieron los criterios para
NF1 los tumores fueron primariamente intradurales y
requirieron de durotomía para su tratamiento.
En caso de neurofibromas raquídeos múltiples, que
pueden ocurrir tanto en la NF1 como en la NF2, donde la
escisión completa no es posible la conducta es variable
según la sintomatología o no que presente el paciente.
Cuando se encuentran en estudios de catastro múltiples
neurofibromas pedunculados "en reloj de arena" pero el
paciente es asintomático, no se requieren intervenciones10,18,19,23-
25. En cambio, si se desarrolla mielopatía o
radiculopatía, el "debulking" quirúrgico de la lesión es
imprescindible especialmente en los niños1,3,6,10,17,18,26-
29. Si bien el tratamiento de los tumores intrarraquídeos
en el niño suele requerir de una laminoplastia osteoplástica30 a fin de evitar deformidades secundarias posteriores,
esta técnica no es recomendable en los pacientes con
NF. Sabido es que si hace falta realizar una laminectomía
para remover un tumor en un área distrófica de la
columna, es imprescindible realizar una artrodesis para
evitar una segura progresión de la deformidad y posterior
compresión medular debido a ella22,23,26,31,33; usualmente
esta artrodesis y estabilización deben ser anterior
y posterior o suplementadas con cemento en caso de
groseras inestabilidadades y mal pronóstico a corto plazo
(Casos 1, 4, 8, 9, 11, y 12, Tabla 1).
Más aún, en los neurofibromas intrarraquídeos
cervicales o cervicooccipitales, debido a la cantidad de
hueso que debe removerse para la escisión tumoral
completa, y a la inestabilidad resultante secundaria a
dicha remoción ósea, una artrodesis debe realizarse
siempre, con el uso de un halo chaleco y a menudo
requiere de una fusión occipitocervical26,31; esto es aún
más importante en los casos en que los neurofibromas
se asocian a NF117,20,29,34 (Caso 4, Figura 3). En la
región cervical y cervicotorácica ha sido altamente
recomendado el uso de placas con tornillos en los
macizos articulares luego de laminectomías y resecciones
tumorales1 (Caso 8).
El éxito de la cirugía en los tumores benignos está
directamente relacionado con el estado neurológico preoperatorio
del paciente: aquellos con disfunción neurológica
mínima o moderada generalmente se recuperan, pero la
parálisis total o casi total casi nunca mejoran. En los
tumores benignos, las complicaciones son infrecuentes y
la mejoría progresiva de los síntomas y déficits preoperatorios
pueden proseguir por meses, llegando sólo a un
plateau luego de un año después de la operación1,3. Sin
embargo, en esta serie es llamativa la alta incidencia de
complicaciones: 11 en total (92%), pero solo en 6 pacientes
(50%), de los cuales 2 eran portadores de tumores malignos.
Es decir que 4 de los 10 (40%) portadores de tumores
benignos presentaron complicaciones. Las complicaciones
más frecuentemente encontradas en el tratamiento
quirúrgico de los tumores benignos de contenido son:
fracaso en encontrar el tumor, fístula de LCR, inestabilidad
postlaminectomía, dolor postoperatorio crónico, hematoma
postoperatorio, isquemia e Infarto medular secundario,
y "trauma por laminectomía"1,3,10. Curiosamente
en esta serie de tumores de contenido en NF1,
ninguna de ellas se encontró en el subgrupo de tumores
benignos; las complicaciones más frecuentes en cambio
fueron: infección (de la herida o alejada del sitio quirúrgico)
(3 casos), recidiva del tumor (2 casos), escaras sacras
(2 casos), gastroparesia postoperatoria (1 caso), estrechez
uretral [1 caso], óbito postoperatorio (1 caso). Si se
consideran los casos de tumores malignos, la tasa de
complicaciones aumenta obviamente.
Típicamente la recidiva de los tumores intrarraquídeos
benignos resecados en las grandes series suele
rondar el 10,2% de los casos con un promedio de
aparición a los 4,3 años de postoperatorio35. Sin embargo,
en esta serie, que considera sólo pacientes con NF1,
el 25% (2 de 8 pacientes con tumores benignos operados)
presentó recidiva a los 3 años 4 meses de operados.
Como ya ha sido descripto, la resección de un tumor
de vaina y/o de nervio periférico que involucre la ablación
de la raíz no necesariamente produce signos y/o síntomas
neurológicos, y ello cuenta para la mejoría funcional
observada en todos nuestros casos operados (Figura 3)36.
Si bien los tumores malignos de las vainas y/o
nervios periféricos representan el 5 al 10% de los
sarcomas de partes blandas37,38, son formas raras
entre los tumores de los nervios raquídeos, aunque se
observan con más frecuencia en la NF: Conti et al
encontraron 3 casos de tumores malignos en una serie
de 179 neurinomas operados entre 1967 y 1997, de los
cuales 2 pertenecían a pacientes con NF239. Por su
parte Creange et al19 encontraron 6 casos de estos
tumores en una serie de 158 pacientes.
Nuestros casos de tumores malignos, tuvieron la
particularidad de tratarse de sarcomas primarios del
contenido raquídeo y no metástasis de neurofibrosarcomas
originados en otras partes40.
La tasa de recidiva local en estos tumores malignos
es altísima, el curso es fatal y el intervalo libre de
enfermedad luego de terapia multimodal (incluyendo la
cirugía y la radioterapia) no alcanza el año37.
Sin embargo, en los sobrevivientes de nuestra serie (considerando en conjunto los tumores benignos y malignos,
o considerados ambos grupos de manera separada)
todas las variables funcionales mejoraron en promedio.
Así, el grado de Frankel mejoró en todos (menos uno)
en promedio 1,7 grados, o se conservó cuando normal, al
igual que el estado funcional. El dolor pretratamiento,
cuando presente mejoró a un promedio de intensidad
según VAS de 0,7/10. La escala de Karnofsky mejoró en
promedio considerando todos los pacientes operados a
63%; y la escala funcional de la OMS a 1,9. Estos dos
últimos ítems demuestra la mejoría de la calidad de vida
incluso en los casos de óbitos.
CONCLUSIONES
1) La presencia de tumores intraespinales sintomáticos
es un hecho a tener presente en pacientes portadores
de NF 1.
2) La agresividad de los tumores benignos sintomáticos
en pacientes con NF 1 parece mayor a los de la
población general, dada su mayor y más precoz tasa de
recidiva, y la tasa superior y las características diferentes
de los tipos de complicaciones.
3) A pesar de lo demandante técnicamente del
tratamiento quirúrgico de estos casos, de la alta tasa de
complicaciones y de la escasa sobrevida en los portadores
de tumores malignos, la mejoría funcional y de la
calidad de vida justifican dicho abordaje en los portadores
de tumores benignos y malignos intrarraquídeos
con NF 1.
COMENTARIO
Los autores presentan un análisis retrospectivo de
una serie de pacientes portadores de NF1 con tumores
del contenido raquídeo derivados de las vainas neurales.
Nueve tumores fueron considerados benignos a
pesar que uno no tuvo confirmación histopatológica.
Ocho de estos tumores benignos correspondieron a
neurofibromas. Los 3 tumores restantes, fueron histológicamente
malignos.
En la discusión se han tratado la mayoría de los
tópicos conflictivos referidos a la táctica y técnica
quirúrgica que el cirujano debe plantearse antes del
abordaje de este tipo de patología.
Remarco el concepto, que los tumores benignos del
contenido raquídeo producen sus síntomas por compresión
(dolor y déficit neurológico) y no producen inestabilidad
sobre las estructuras vertebrales. El abordaje
quirúrgico es por vía posterior, mediante laminectomías
respetando las articulares. Pero los neurofibromas tienen
su origen a nivel del agujero de conjugación y por ello
su crecimiento en reloj de arena, con componentes de
tamaño variable intra y extraraquideos. Es esta característica
particular de los neurofibromas que condicionan
para su exéresis completa, abordajes combinados, con
resección ósea a necesidad, por lo que debe ser considerada
la utilización de elementos de osteosíntesis para
mantener la estabilidad del sector operado.
A nivel cervical en pacientes pediátricos y adultos
jóvenes, los abordajes posteriores de cualquier tumor
del contenido, puede producir la deformidad del sector,
con cifosis evolutivas o en "cuello de cisne", a pesar de
que se respeten los macizos articulares, por lo que la
utilización de laminoplastias debe ser considerada como
alternativa a la artrodesis con tornillos en los macizos.
Cuando existe inestabilidad C1-C2 debe preverse la
fijación occipito cervical.
Las conclusiones a que arriban los autores son las
adecuadas luego de la información analizada de su
experiencia en esta serie de casos: evolución y pronóstico.
Este trabajo tiene un Nivel de Evidencia V, con un
Grado de Recomendación clase 31 y destaco por último
el esfuerzo realizado por el Dr. Patricio Manzone et al
para actualizar y contribuir a engrosar la casuística
publicada sobre este apasionante tema.
Jorge Lambre
1. Castiglia VC. Principios de Investigación Biomédica. Buenos Aires, 1995.
1. Simeone F. Intradural tumors. En: Herkowitz H, Garfin S, Balderston R, Eismont F, Bell G, Wiesel S, editors. Rothman-Simeone The Spine. 4th ed. Philadelphia: Saunders; 1999. pp. 1359-71. [ Links ]
2. Brotchi J. Tumores intramedulares en el adulto. Xxviii Congreso Latinoamericano de Neurocirugía; Santiago de Chile, 10-15 octubre 1998. [ Links ]
3. McCormick PC, Stein BM. Spinal cord tumors in adults. En: Youmans J, editor. Youmans Neurological Surgery. 4th ed. 1997, edición digital. [ Links ]
4. Pritchard DJ. Surgical management of common benign soft-tissue tumors. En: Simon MA, Springfield D, editors. Surgery of Bone and Soft Tissue Tumors. Philadelphia: Lippincott-Raven Publishers; 1998. pp. 525-39. [ Links ]
5. Thapar K, Fukuyama K, Rutka JT. Neurogenetics and the molecular biology of human brain tumors. En: Laws EL, Kaye A, editors. Encyclopedia of Human Brain Tumours. Edinburgh: Churchill Livingstone; 1994, pp. 1045-53. [ Links ]
6. Mulvihill J, Parry D, Sherman J, Pikus A, Kaiser-Kupfer M, Elridge, R. NIH Conference: Neurofibromatosis 1 (Recklinghausen disease) and neurofibromatosis 2 (bilateral acoustic neurofibromatosis). An update. Ann Intern Med 1990; 113: 39-52. [ Links ]
7. Bersusky E. Deformidades vertebrales por neurofibromatosis. Rev Asoc Argent Ortop Traumatol 1999; 64: 263-9. [ Links ]
8. Patronas NJ, Courcoutsakis N, Bromley CM, Katzman GL, MacCollin M, Parry DM. Intramedullary and spinal canal tumors in patients with neurofibromatosis 2: MR imaging findings and correlation with genotype. Radiology 2001; 218: 434-42. [ Links ]
9. Dirks PB, Rutka JT. The genetic basis of neurosurgical disorders. Phakomatoses. En: Youmans J, editor. Youmans Neurological Surgery. 4th ed. 1997, edición digital. [ Links ]
10. Boriani S, Weinstein JN. Differential diagnosis and surgical treatment of primary benign and malignant neoplasms. En: Frymoyer JW, editor. The Adult Spine. Principles and Practice. 2nd ed. Philadelphia: Lippincott-Raven Publishers; 1997. pp. 951-87. [ Links ]
11. Frankel H, Hancook D, Hyslop G. The value of postural reduction in the initial management of closed injuries of the spine with paraplegia and tetraplegia. Paraplegia 1969; 7: 179-92. [ Links ]
12. Hoffer M, Feiwell E, Perry R, Perry J., Bonnett C. Functional ambulation in patients with myelomeningocele. J Bone Joint Surg Am 1973; 55A: 137-48. [ Links ]
13. Burucoa B. Evaluation clinique de la metastase vertebrale criteres d'evaluation du patient. Symposium pourquoi opérer les métastases vertébrales; directeur: Prof. J. Sénégas; Bordeaux, 15 octobre 1994; p.45-50. [ Links ]
14. Karnofsky D.A. Clinical evaluation of cancer drugs: Cancer chimiotherapy. Gann Monograph 1967; 2: 223-31. [ Links ]
15. Brill C. Neurofibromatosis. Clinical Overview. Clin Orthop 1989; 245:10-5. [ Links ]
16. Crawford AH, Schorry EK. Neurofibromatosis in children: the role of the orthopaedist. J Am Acad Orthop Surg 1999; 7: 217-30. [ Links ]
17. Manzone P. Forlino D, Kum M. Neurofibromas cervicales múltiples con compresión medular en un paciente con enfermedad de von Recklinghausen (NFM 1). Rev Asoc Arg Ortop Traumatol 2001; 66: 52-5. [ Links ]
18. Thakkar SD, Feigen U, Mautner VF. Spinal tumours in neurofibromatosis type 1: an MRI study of frequency, multiplicity and variety. Neuroradiology 1999; 41: 625-9. [ Links ]
19. Creange A, Zeller J, Rostaing-Rigattieri S, Brugieres P, Degos JD, Revuz J, et al. Neurological complications of neurofibromatosis type 1 in adulthood. Brain 1999; 122: 473-81. [ Links ]
20. Craig J B, Govender S. Neurofibromatosis of the Cervical Spine. A Report of eight cases. J Bone Joint Surg 1992; 74B: 575-8 [ Links ]
21. Akbarnia BA, Gabriel KR, Beckman E, Chalk D. Prevalence of scoliosis in neurofibromatosis. Spine 1992; 17S: 244-8. [ Links ]
22. Reina EG. La escoliosis en la neurofibromatosis. Programación quirúrgica. Rev Asoc Argent Ortop Traumatol 1985; 50: 7-14. [ Links ]
23. Joseph KN, Bowen JR, MacEwen GD. Unusual orthopedic manifestations of neurofibromatosis. Clin Orthop 1992; 278: 17-28. [ Links ]
24. Khong PL, Goh WH, Wong VC, Fung CW, Ooi GC. MR imaging of spinal tumors in children with neurofibromatosis 1. AJR 2003; 180: 413-7. [ Links ]
25. Pascual-Castroviejo I, Pascual-Pascual SI, Viano J, Martinez V. Generalized nerve sheath tumors in neurofibromatosis type 1 (NF1). A case report. Neuropediatrics. 2000; 31: 211-3. [ Links ]
26. Crawford AH. Neurofibromatosis. En: Weinstein SL, editor. The Pediatric Spine. New York: Raven Press; 2001. pp. 471-91. [ Links ]
27. Epstein F. Surgical treatment of intramedullary spinal cord tumors of childhood. En: Pascual-Castroviejo I, editor. Spinal Tumors in Children and Adolescents. New York: Raven Press; 1990. pp. 51-70. [ Links ]
28. Guha A, Bilbao J, Kline DG, Hudson AR. Tumors of the peripheral nervous system. Tumors of non-cell origin. En: Youmans J, editor. Youmans Neurological Surgery. 4th ed. 1997, edición digital. [ Links ]
29. Kyoshima K, Sakai K, Kanaji M, Oikawa S, Kobayashi S, Sato A, et al.: Symmetric dumbbell ganglioneuromas of bilateral C2 and C3 roots with intradural extension associated with von Recklinghausen's disease: case report. Surg Neurol 2004; 61: 468-73. [ Links ]
30. Ghanem I, Zeller R, Dubousset J. Tumeurs extra-squelettiques du rachis chez l'enfant et l'adolescent: problèmes rachidiens. Rev Chir Orthop 1996; 82, 313-20. [ Links ]
31. Crawford A. Pitfalls of Spinal Deformities Associated with Neurofibromatosis in Children. Clin Orthop 1989; 245: 29-42. [ Links ]
32. Wilde PH, Upadhyay SS, Leong JC. Deterioration of operative correction in dystrophic spinal neurofibromatosis. Spine 1994; 19: 1264-70. [ Links ]
33. Winter RB, Moe JH, Bradford DS, Lonstein JE, Pedras CV, Weber AH. Spine deformity in neurofibromatosis. A review of one hundred an two patients. J Bone Joint Surg 1979; 61A: 677-94. [ Links ]
34. Yong-Hing K, Kalamchi A, MacEwen GD. Cervical spine abnormalities in neurofibromatosis. J Bone Joint Surg 1979; 61A: 695-9. [ Links ]
35. Schick U, Marquardt G, Lorenz R. Recurrence of benign spinal neoplasms. Neurosurg Rev 2001: 24: 20-5. [ Links ]
36. Celli P. Treatment of relevant nerve roots involved in nerve sheath tumors: removal or preservation? Neurosurgery 2002; 51: 684-92. [ Links ]
37. Stark AM, Buhl R, Hugo HH, Mehdorn HM. Malignant peripheral nerve sheath tumours-report of 8 cases and review of the literature. Acta Neurochir (Wien) 2001; 143: 357-63. [ Links ]
38. Enzinger FM, Weiss SW. Benign tumors of peripheral nerves. En: Enzinger & Weiss, editors. Soft Tissue Tumors. 3erd. Ed. ST. Louis: CV Mosby; 1995, pp. 843-5. [ Links ]
39. Conti P, Pansini G, Mouchaty H, Capuano C, Conti R. Spinal neurinomas: retrospective analysis and long-term outcome of 179 consecutively operated cases and review of the literature. Surg Neurol 2004; 61: 34-43 [ Links ]
40. Sar C, Eralp L. Metastatic spinal neurofibrosarcoma. Arch Orthop Trauma Surg 2002; 122: 106-8. [ Links ]














