INTRODUCCIÓN
El tratamiento del infarto agudo de miocardio con elevación del segmento ST (IAMCEST) es tiempo-dependiente, por lo que los retrasos en el tratamiento son determinantes fundamentales del pronóstico a corto y largo plazo de estos pacientes. 1 Para aquellos tratados con angioplastia primaria (ATCp), las guías clínicas recomiendan que esta sea realizada dentro de los 90 minutos del primer contacto médico (PCM) para los pacientes que ingresan a los centros con angioplastia (ATC), ya sea por sus propios medios o trasladados en ambulancia luego de haber llamado al servicio de emergencias médicas (SEM). Si consultan espontáneamente a centros sin hemodinamia y son transferidos para realizar ATCp, el tiempo desde el PCM al balón no debería exceder los 120 minutos. 2,3
El tiempo puerta-balón (TPB), definido como el tiempo desde que el paciente ingresa al centro con ATC hasta la apertura de la arteria, es considerado una métrica de calidad de estos centros, y, de acuerdo a las recomendaciones de las guías, ese lapso debe ser el menor posible, con un límite máximo de 90 minutos. 4
La Iniciativa Stent-Save a Life! (SSL) tiene como misión reducir la morbimortalidad de los pacientes con IAMCEST asegurando su acceso a tiempo a un tratamiento de reperfusión de calidad, basado en las guías clínicas.
Para intentar reducir la brecha existente entre las recomendaciones y la práctica diaria, los centros con capacidad para realizar ATCp deben estar organizados para garantizar un rápido diagnóstico y restablecimiento del flujo de la arteria responsable del infarto. Esto plantea un desafío para las instituciones, al requerir un trabajo multidisciplinario y coordinado de todos los actores participantes: personal administrativo de admisión, médicos y enfermeras del servicio de emergencias, unidad coronaria o de cuidados intensivos y hemodinamia.
El registro sistemático de los tiempos al tratamiento de reperfusión por parte de los centros con capacidad para realizar ATC y su continuo análisis representa el primer paso para evaluar su funcionamiento y así detectar y corregir las barreras que impiden que los pacientes sean tratados a tiempo.
El objetivo del presente trabajo fue determinar el impacto de un sistema formal de evaluación y feedback en la disminución de los tiempos al tratamiento de reperfusión en los centros con ATCp participantes de la Iniciativa SSL Argentina.
MATERIAL Y MÉTODOS
Se trata de un estudio observacional, prospectivo, realizado en 46 centros con disponibilidad para realizar ATCp 24/7 distribuidos en 11 provincias de la República Argentina y la Ciudad Autónoma de Buenos Aires; todos ellos forman parte de la Iniciativa SSL. Los centros, sus coordinadores y los requisitos para participar se detallan en el Apéndice.
Todos los pacientes con IAMCEST sometidos a ATCp dentro de las 12 h del inicio de los síntomas fueron incluidos en este análisis. Los responsables de cada centro ingresan los datos de los pacientes en una base de datos en común, y remiten, además, una foto anonimizada con el horario del electrocardiograma (ECG) diagnóstico y del angiograma con el cruce de la cuerda. En el Apéndice se detallan las variables que se recolectaron.
Cada centro recibe en forma mensual un informe global con la comparación de su TPB con el del resto de los centros en forma ciega, junto con un reporte individual en el que se describen los tiempos al tratamiento según el PCM, con sugerencias para mejorarlos.
Se dividió a la población en tres etapas consecutivas de 1 año cada una a partir de la inclusión de cada centro en la Iniciativa SSL: primer año (E1, n = 1482), segundo año (E2, n=1166) y tercer año de trabajo (E3, n = 844).
Se analizaron los siguientes tiempos: Tiempo del paciente (TP): desde el inicio del dolor al primer contacto médico (PCM), tiempo PCM-balón: desde el primer contacto médico hasta la apertura de la arteria, tiempo prehospitalario (TPH): desde el PCM al ingreso al centro con ATCp (válido para los pacientes que ingresan en ambulancia al centro con ATCp), tiempo puerta-balón (TPB): desde que el paciente ingresa al centro con ATC hasta la apertura de la arteria, tiempo total de isquemia (TTI): desde el inicio del dolor hasta la apertura de la arteria.
Se calculó el porcentaje de pacientes con TPB< 60 min y TPB< 90 min para toda la población, y el porcentaje de pacientes PCM-balón < 90 min y PCM-balón < 120 min para los que ingresaron en ambulancia desde su domicilio y los que ingresaron derivados de otros centros, respectivamente.
Análisis estadístico
Las variables categóricas se expresaron como frecuencias o porcentajes y fueron evaluadas con el test de chi-cuadrado o el test exacto de Fisher, según correspondiera. Las variables cuantitativas se sometieron a pruebas de normalidad (test de Kolmogorov-Smirnoff o test de Shapiro-Wilk, según correspondiera, y mediciones de parámetros del histograma: asimetría y curtosis, así como gráficos Q-Q de normalidad). Aquellas con criterios de normalidad se expresaron como media ± DE, de lo contrario, como mediana y rango intercuartílico.
Para la comparación de múltiples grupos independientes en el análisis de la población global, para valorar los tiempos de reperfusión en cada etapa de la intervención, se analizó la distribución de los datos en cada grupo mediante gráficos de normalidad Q-Q y la homogeneidad de la varianza mediante el test de Levene, en el que se evidenció violación del supuesto de homogeneidad de la varianza, por lo que se realizó el test de Kruskal-Wallis. Asimismo, se realizó un análisis segmentado para la comparación de múltiples grupos independientes para valorar los tiempos de reperfusión en cada etapa, según la vía del primer contacto médico. Se realizó el análisis utilizando el paquete estadístico SPSS (versión 22, SPSS, IBM Corporation, Armonk, New York).
RESULTADOS
Se incluyeron en este análisis, de manera prospectiva, un total de 3492 pacientes con IAMCEST transferidos desde otros centros o ingresados directamente a los centros con hemodinamia para realizar ATCp dentro de las 12 h del inicio de los síntomas. El análisis comprendió el período marzo de 2016-febrero de 2019.
La media de la edad de la población fue de 60,8 ± 11 años, con un 81% de pacientes de sexo masculino. El resto de las características basales se detallan en la Tabla 1.
Tabla 1 Características basales de la población
| • | Global |
|---|---|
| • | (n = 3492) |
| Edad (media - DS) | •60,8 (±11,4) |
| Sexo Masculino | •2836 (81,2%) |
| Factores de Riesgo Cardiovascular: | •|
| - Hipertensión Arterial | •2298 (65,8%) |
| - Dislipemia | •1530 (43,8%) |
| - Tabaquismo | •1521 (43,6%) |
| - Diabetes | •735 (21,1%) |
| - Obesidad | •804 (23%) |
| Antecedentes Cardiovasculares: | •|
| - Angioplastia coronaria | •473 (13,6%) |
| - Cirugía de Revascularización Miocárdica | •68 (2%) |
| - Infarto agudo de miocardio | •458 (13,1%) |
| - Accidente cerebrovascular | •109 (3,1%) |
| - Enfermedad vascular periférica | •192 (5,5%) |
| - Fibrilación auricular | •88 (2,5%) |
| Otros Antecedentes | •|
| - Enfermedad pulmonar obstructiva crónica | •122 (3,5%) |
| - Insuficiencia renal crónica | •110 (3,2%) |
| Killip & Kimball al ingreso | •|
| - A | •2787 (79,8%) |
| - B | •389 (11.1%) |
| - C | •48 (1,4%) |
| - D | •268 (7,7%) |
Análisis de los tiempos de reperfusión en la población global
A lo largo del período considerado, se observó una reducción estadísticamente significativa en el TPB y en el tiempo PCM-balón en la población global, sin diferencias en el TTI (Tabla 2). Esta reducción en el TPB se tradujo en un aumento significativo del porcentaje de pacientes con un TPB < 90 min (E1: 70%, E2: 76% y E3: 83%, p < 0,001) e incluso < 60 min (E1: 43%, E2: 51%, E3: 62%, p < 0,001). El TP no se modificó a lo largo de las etapas en la población global como así tampoco según el PCM.
Tabla 2 Tiempos en minutos al tratamiento en la población global y según las etapas de participación. Datos expresados en medianas y rangos intercuartílicos
| • | Global | •1 etapa | •2 etapa | •3 etapa | •P |
|---|---|---|---|---|---|
| • | (n = 3492) | •(n = 1482) | •(n = 1166) | •(n = 844) | •|
| TP | •75 (35-160) | •70 (35-150) | •75 (30-158) | •80 (40-170) | •0.129 |
| TPB | •61 (38-90) | •68 (40-170) | •60 (40-89) | •50 (30-79) | •<0.0001 |
| PCM-Balón | •110 (75-166) | •115 (80-117) | •112 (73-165) | •98 (71-150) | •<0.0001 |
| TTI | •218 (147-326) | •220 (150-335) | •215 (147-320) | •213 (140-315) | •0.616 |
TP: tiempo del paciente, TPB: tiempo puerta-balón, PCM: primer contacto médico, TTI: tiempo total de isquemia.
Análisis de los tiempos según el primer contacto médico
En la población global, se observó una diferencia estadísticamente significativa en el TPB según el PCM, que fue menor en el grupo de pacientes que ingresaron en ambulancia (38 min; rango: 24-62), ya sea desde centros sin ATC o desde el domicilio (50 min; rango: 34-74), comparados con los pacientes que consultaron espontáneamente (81 min; rango: 60-112) (p < 0,001).
PCM en centros con ATC
El 46,2% del total de pacientes (n = 1613) consultó espontáneamente en centros con ATC. Se observó una reducción significativa en el TPB a lo largo del tiempo, sin cambios en el TTI (Figura 1). Paralelamente, aumentó de manera significativa el porcentaje de pacientes con un TPB < 90 min (E1: 53%, E2: 63%, E3: 67%; p < 0,001) y < 60 min (E1:22 %, E2: 28%, E3: 30%; p = 0,005).
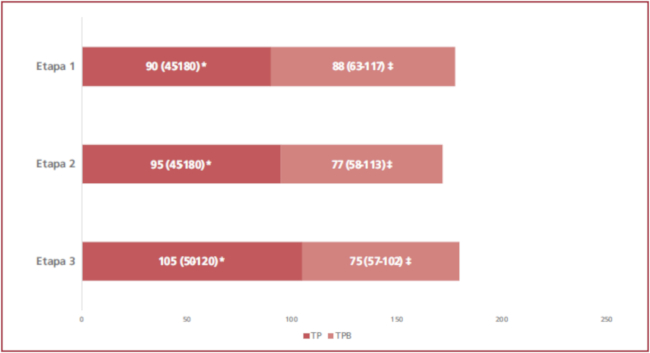
Fig. 1 Tiempos al tratamiento de reperfusión en pacientes que consultaron espontáneamente a la guardia de centros con ATC. Datos expresados en medianas y rangos intercuartilos. TP: tiempo del paciente, TPB: tiempo puerta-balón. *p = 0.185 para la comparación de TP, ‡ p<0.0001 para la comparación de TPB.
PCM en servicio de emergencias médicas
El 18,9% (n = 661) de los pacientes llamaron al SEM para solicitar atención médica. Se observó una reducción significativa del tiempo PCM-balón a lo largo del tiempo [E1:123 min (rango: 93-158), E2: 121 min (rango: 94-163), E3: 107 min (rango: 85-148); p = 0,046]. Esta reducción fue a expensas de una disminución del TPB, sin modificaciones en el TPH. No se observaron cambios en el TTI (Figura 2). El porcentaje de pacientes con un TPB < 90 min (E1: 86%, E2: 81%, E3: 92%; p < 0,014) y < 60 min (E1: 57%, E2:59%, E3:79%; p < 0,001) también aumentó significativamente. El porcentaje de preactivación a lo largo del tiempo (E1: 35%, E2: 35%, E3: 38%; p = 0,70) no se modificó. Si bien el porcentaje de pacientes con un tiempo PCM-balón < 90 minutos aumentó a lo largo del tiempo, este aumento no fue estadísticamente significativo (E1: 22%, E2: 22%, E3: 31%, p = 0,056).

Fig. 2 Tiempos al tratamiento de reperfusión en pacientes que llamaron al SEM. Datos expresados en medianas y rangos intercuartilos. TP: tiempo del paciente, TPH: tiempo pre-hospitalario, TPB: tiempo puerta-balón. *p = 0.404 para la comparación del TP. †p = 0.611 para TPH. ‡p < 0.0001 para la comparación de TPB
PCM en centros sin ATCp
Los pacientes que ingresaron a un centro con ATC trasladados desde centros sin hemodinamia (39%, n = 1218) presentaron una reducción significativa del tiempo PCM-balón a lo largo de las etapas del estudio, a expensas de una reducción significativa tanto del TPH como del TPB (Figura 3). El porcentaje de pacientes con un TPB < 60 min (E1: 63%, E2: 75%, E3: 90%; p < 0,001) y < 90 min (E1: 85%, E2: 91%, E3: 96%; p < 0,014) también aumentó significativamente. El porcentaje de pacientes con un tiempo PCM-balón < 120 min aumentó de manera significativa (E1: 22%, E2: 26% y E3: 42%, p < 0,001). Esta reducción en el tiempo PCM-balón permitió en este grupo de pacientes reducir el TTI, que fue en E1: 274 min (rango: 193-397), en E2: 260 min (rango: 182-379) y en E3: 235 min (rango: 160-340); p < 0,001. El porcentaje de preactivación aumentó a lo largo del tiempo (E1: 62%, E2: 64%, E3: 83%; p < 0,001).

Fig. 3 Tiempos al tratamiento de reperfusión en pacientes que consultaron a centros sin ATC. Datos expresados en medianas y rangos intercuartilos. TP: tiempo del paciente, TPH: tiempo pre-hospitalario, TPB: tiempo puerta-balón. *p = 0.617 para la comparación del TP. †p = 0.005 para TPH. ‡p < 0.0001 para la comparación de TPB
Efecto de la preactivación
Al analizar el subgrupo de pacientes que ingresaron a los centros con ATCp en ambulancia (n = 1879) desde la vía pública u otro centro derivador, en el 57% de los casos, se notificó al centro receptor la llegada del paciente. Esta acción permitió reducir de manera significativa el TPB de 62 min (rango: 48-85) a 30 min (rango: 21-44); p < 0,001.
DISCUSIÓN
La importancia pronóstica del retraso al tratamiento de reperfusión en pacientes con IAMCEST está ampliamente demostrada desde hace más de una década; se sabe que existe una relación directa del TPB y del TTI con la mortalidad. 5,6
Es por ello que el tratamiento de estos pacientes debería pensarse como un proceso de atención desde el inicio de los síntomas hasta la apertura de la arteria, donde la sobrevida depende de la calidad de todo el proceso.
El registro de los tiempos al tratamiento de reperfusión representa el primer paso para que cada centro con disponibilidad de ATC conozca su realidad.
En el presente estudio se demuestra que la implementación de un sistema de evaluación de los tiempos al tratamiento junto con el envío de feedback de los resultados a los centros participantes disminuyó de manera significativa los retrasos hasta el tratamiento.
Existe numerosa evidencia que demuestra que la implementación de sistemas de evaluación continua de los tiempos al tratamiento junto con la generación de mecanismos de feedback de resultados a todos los actores participantes permite mejorar la calidad de atención de los pacientes, gracias a la implementación de estrategias para acortar los tiempos y garantizar así que sean tratados de acuerdo con los estándares internacionales. 7,8,9,10
Ya en el año 2005, Bradley y cols. demostraron que una logística eficiente junto con un feedback en tiempo real a los actores intervinientes en el tratamiento de los pacientes con IAMCEST se asocia con una reducción en el TPB. 8 A lo largo de los 3 años de trabajo, se observó una reducción significativa en el TPB y en el tiempo PCM-balón, independientemente de cuál fuera el PCM. Todos los meses, los centros participantes recibían junto con el análisis de los retrasos al tratamiento algunas sugerencias con estrategias para mejorarlos.
La activación del servicio de hemodinamia con una llamada única, la comunicación directa entre los médicos de guardia y los cardiólogos intervencionistas (sin tener que realizar interconsultas) y la disponibilidad del hemodinamista dentro de los 30 minutos de la llamada son algunas de las estrategias más efectivas, que, gracias a su implementación, logran reducir el TPB y son las que fueron sugeridas a los centros. Además, se sugería la realización de reuniones periódicas de todo el equipo para analizar los reportes recibidos, ya que eso permite delinear estrategias para mejorar, adaptadas a la realidad de cada centro, y generar una cultura de reperfusión. 8,11
La forma en que los pacientes llegan al centro con ATC es uno de los factores que más afecta el TPB. Ingresar en ambulancia reduce el TPB, dado que se evita el tiempo de espera en la guardia, el que, en algunos centros sin organización o triage, puede ser excesivo. 12,13 Si además el SEM notifica al servicio de hemodinamia la llegada del paciente (preactivación), se logra reducir aún más el TPB, ya que eso permite que el hemodinamista, de no estar en el centro, llegue antes o con el paciente, se prepare la sala y una vez en el centro, sea trasladado a la sala de hemodinamia sin pasar por la guardia. 8,14 Esto explica la diferencia observada entre el TPB de los pacientes que consultaron espontáneamente a la guardia de los centros con ATC comparada con el de los pacientes que ingresaron en ambulancia, con y sin preactivación.
Si bien se logró reducir el tiempo PCM-balón en la población global, el impacto de esta reducción sobre el TTI varió de acuerdo al PCM. Para los pacientes que consultan espontáneamente a la guardia de centros con ATC, el tiempo del sistema (TS), el tiempo PCM-balón y el TPB son sinónimos y, en todos los casos, debería ser <90 min, e incluso, < 60 min. 15 En este grupo de pacientes, si bien se redujo de manera significativa el TPB, de 88 min en el primer año a 75 min en el tercer año, el 67% de los pacientes logró tener un TPB < 90 min y solo el 30% un TPB < 60 min en esta última etapa. Esto representa una oportunidad de mejora, donde los esfuerzos deben estar puestos en realizar un adecuado triage, que garantice la realización de un ECG dentro de los 10 minutos de llegada al centro y una rápida activación y respuesta del servicio de hemodinamia. Para los pacientes que ingresan en ambulancia, el TPB representa solo una parte del TS o tiempo PCM-balón, compuesto, además, por el TPH, de modo que es importante la generación de estrategias para lograr reducir ambos componentes.
Las guías clínicas recomiendan regionalizar el tratamiento de los pacientes con IAMCEST, donde el diagnóstico sea realizado en el momento prehospitalario y se establezcan redes que conecten hospitales con distintos niveles de complejidad por un SEM eficiente. Esta organización permite aumentar la proporción de pacientes reperfundidos y reduce los retrasos al tratamiento y la morbimortalidad. 16,17
La mayoría de los SEM de Argentina no realizan diagnóstico prehospitalario, por lo que es lógico que en los pacientes que llamaron al SEM, la reducción observada en el TPB no se acompañe de una reducción en el TPH. Es por ello que el tiempo del sistema o PCM-balón y el porcentaje de pacientes con un tiempo PCM-balón < 90 min no se vieron modificados. Para lograr que este tiempo mejore, los SEM deben trabajar de manera coordinada con los centros con ATC para realizar un diagnóstico prehospitalario y preactivar al centro. 14 Esta es una nueva oportunidad de mejora sobre la que se tendrá que trabajar. Debido principalmente a las características del sistema de salud de la Argentina, existen pocas redes formales de infarto.
A pesar de esto, en los pacientes que ingresaron derivados desde centros sin ATC, y a diferencia del grupo anterior, la reducción en el TPB se acompañó de una reducción en el TPH y, consecuentemente, del TTI.
La mejora en el TPB podría explicarse tanto por la mejor organización de los centros como por el aumento en el porcentaje de preactivación por parte de los centros derivadores.
En el presente estudio, el 21,7% de los centros forman parte de alguna red formal o informal, pero que implica un contacto frecuente con los centros sin ATC. Una vez que los centros con ATC logran organizarse, esta organización facilita la integración y el trabajo coordinado con el SEM y los centros derivadores y permite crear estrategias locales para mejorar.
Finalmente, cabe notar que el foco de este trabajo estuvo puesto en la organización de los centros, sin haber realizado acciones dirigidas a los pacientes en esta etapa del programa, lo que resultó en un tiempo de demora desde el inicio de los síntomas a la consulta constante durante los tres períodos. Creemos que es necesario contar con un sistema de salud organizado, que pueda responder en forma eficiente a la demanda antes de desarrollar campañas de concientización dirigidas a la población, con el objetivo de educar acerca de los síntomas sugestivos de infarto y transmitir la importancia de consultar a tiempo a través de la llamada al SEM. Es por ello que resta aún mucho trabajo por realizar.
Limitaciones
El presente trabajo solo buscó evaluar el impacto de la participación de centros con ATCp en un proceso de evaluación y feedback de las demoras al tratamiento de reperfusión de pacientes con IAMCEST, por lo que no se determinó su repercusión en eventos intrahospitalarios o en el seguimiento.
CONCLUSIÓN
La evaluación de los tiempos al tratamiento de reperfusión y el feedback mensual de resultados permitió organizar a los centros puertas adentro, lo que redundó en una reducción significativa en el tiempo puerta-balón, independientemente del lugar del PCM. Sin duda, esto representa el primer paso para poder brindar una respuesta rápida al momento de integrar a los sistemas de ambulancias y a los centros derivadores en red.















