Introducción
Los cambios cutáneos son frecuentes durante el embarazo pudiendo derivar directamente de cambios fisiológicos benignos (hormonales y físicos), de alteraciones de enfermedades cutáneas preexistentes por cambios inmuno-hormonales, y las dermatosis específicas del embarazo1. Dentro de las dermatosis específicas Del embarazo, destaca el penfigoide gestacional (PG), ya que es la única enfermedad autoinmune de aparición exclusiva durante el embarazo3, en la cual una pérdida de inmunotolerancia lleva finalmente a la producción de auto anticuerpos contra proteínas hemidesmosomales, resultando en el desarrollo de bullas y erosiones cutáneas1, 2, 3.
Caso Clínico
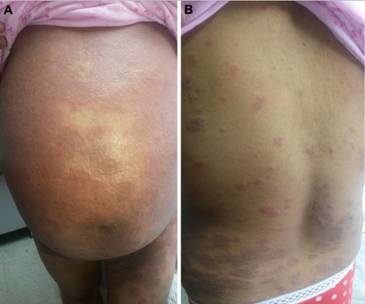
Paciente de 31 años, multípara( quinto embarazo), obesa, cursando embarazo de 19+4 semanas de edad gestacional (EG), sin otros antecedentes mórbidos relevantes, consulta por cuadro de 4 semanas de evolución caracterizado por lesiones vesiculares y ampollares iniciales que derivaron posteriormente en máculas y placas de bordes eritematosos, muy pruriginosas que inician en zona peri umbilical y distribuyéndose en forma centrífuga, comprometiendo el resto del abdomen y cara extensora de extremidades (Figuras 1 y 2), respetando cara y mucosas.
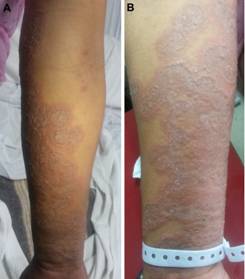
Fig. 2 A y B: Placas de base eritematosa, constituidas por pápulas agminadas, centro descamado, y periferia con algunas pocas vesículas. Caracterizadas por intenso prurito y tendencia a confluir.
Como antecedente, la paciente destaca que, mientras cursaba la semana treinta de su tercer embarazo, fue hospitalizada por un cuadro similar, el cual fue tratado con prednisona, en altas dosis.
Basándonos en la clínica actual, y los antecedentes referidos, se solicitan exámenes de laboratorio, dentro de los cuales destacamos: anticuerpos antinucleares (ANA), anticuerpos antinucleares extraíbles (ENA), resultando todos estos negativos.
En la biopsia cutánea se observó una epidermis con espongiosis, orto queratosis y una ampolla subepidérmica, parcialmente con eosinófilos y neutrófilos. En dermis papilar destacaba edema con un infiltrado peri vascular con eosinófilos con anexos conservados (Figura 3). La técnica de inmunofluorescencia no fue posible en ese momento.
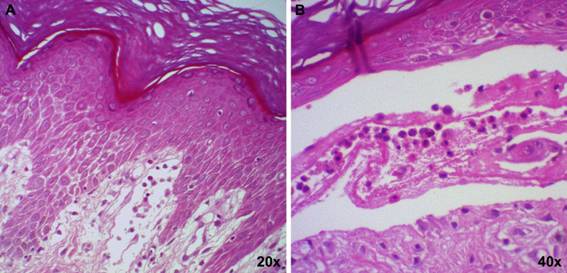
Fig. 3: 3-A.HE-20x. Hiperqueratosis, paraqueratosis, con algunos queratinocitos apoptóticos y aumento de la capa granular focal con espongiosis asociada a daño basal vacuolar con tendencia a formar una ampolla subepidérmica. En dermis papilar se observa un infiltrado inflamatorio linfocitario con eosinófilos y algunos Polimorfonucleares de predominio perivascular. 3-B.HE-40x. Zona de clivaje: Acercamiento de la zona de clivaje dermo epidérmico. Se identifica la base de una ampolla, ubicada en dermis papilar y el techo de una ampolla, compuesta por la epidermis clivada. En el interior de la ampolla, se identifican detritus celulares, y algunos eosinófilos y linfocitos.
Con estos antecedentes, se inicia tratamiento con prednisona oral de 40 mg dividido en 2 tomas y clorfenamina 4 mg, cada 8 horas, asociado a clobetasol 0,05%, tópico en las lesiones.
A las 24 semanas de EG, la paciente refiere menos prurito, se objetiva además la falta de aparición de nuevas lesiones, síntoma y signo interpretados como indicios de una buena respuesta al tratamiento, sin embargo, se observa la persistencia de escasas placas costrosas, hiperpigmentadas, en extremidades, tronco y abdomen, motivo por el cual se mantuvo la terapia corticoesteroidea, aunque se considera la reducción de la dosis según la respuesta clínica.
Durante el tercer trimestre de embarazo, y aunque la paciente recibía una dosis mínima de corticoide, se observó: hipertrigliceridemia progresiva (hasta 2389 mg/dl), cifras tensionales elevadas (200/100mmHg) y diabetes gestacional, mientras que el examen fetal reveló macrosomía (p>90) y polihidroamnios, estos signos, asociados a síntomas de parto prematuro, motivaron a las 34 semanas de EG, la hospitalización de la paciente, período de tiempo, durante el cual, se completa la maduración pulmonar, obteniéndose finalmente, un parto espontáneo, de un recién nacido vivo, género femenino, con un apgar de 9-10, y un peso de 3.884 gramos, sin lesiones cutáneas.
Comenzado el trabajo de parto la corticoterapia es suspendida, sin embargo, el primer día del puerperio, se reactiva el cuadro clínico del PG, lo cual motiva el reinicio del tratamiento con prednisona a dosis de 0,5mg/kg/día.
Al décimo día de puerperio, solo se observaban lesiones pigmentarias residuales, sin lesiones activas, estableciéndose el descenso escalonado de corticoides con evolución favorable durante las siguientes 3 semanas.
Discusión
El PG Fue descrito por primera vez en 1811 por Bunel como “Herpes Gestationis”, dada su semejanza con lesiones herpéticas en etapa pre ampollar y recién en 1982, Holmes y Black introducen el término PG, definiendo mejor su patogénia4.
Su prevalencia oscila entre 1:20.000 y 1:50.000 embarazos 1,2,3,4, siendo mayor en multíparas entre 26 y 32 años, durante el segundo o tercer trimestre de embarazo y solo el 14 al 25% se manifiesta en el post parto1,5. Si bien nuestra paciente se encuentra dentro del rango etario prevalente, su debut fue durante el primer trimestre, lo cual se describe en solo el 17% de los casos4, 5.
Si bien existen casos de PG como presentación paraneoplásica en pacientes con tumores trofoblásticos, mola hidatiforme y coriocarcinoma, no es lo habitual3.
Su patogénesis es similar al penfigoide ampollar y se caracteriza por depósitos de anticuerpos autorreactivos contra dos proteínas presentes en los hemidesmosomas: BP180 (o colágeno XVII, en su región NC16A) y BP230 1,2,4,5 .Tanto trofoblastos placentarios como las células estromalesamnio-coriónicas expresarían de forma anormal antígenos del complejo mayor de histocompatibilidad (MHC) clase II, presentando BP180 al sistema inmune materno, produciendo como respuesta anticuerpos IgG anti placentarios, reaccionando de forma cruzada contra BP180 de la membrana basal cutánea, activando el complemento, con depósitos de inmunocomplejos, quimiotaxis de eosinófilos y de granulación de estos, conllevando daño celular1,2,3,4 .
Existe fuerte asociación con ciertos haplotipos de antígenos MHC clase II: HLA-DR3 (61-80% comparado con 22% en controles) y HLA-DR4 (53% comparado con 33% en controles) y la combinación de ambos: 45% versus el 3% en grupos controles1, 2, 4, 5 y la asociación con enfermedad de Graves podría ser explicada por presencia de HLA-DR3 y DR41.
Clínicamente el PG inicia con aparición súbita de lesiones urticarianas eritematosas, muy pruriginosas en abdomen, siendo la zona peri umbilical la primera en afectarse entre un 50 y 90% de los casos. Frecuentemente el prurito precede estas lesiones, inicialmente policíclicas o en diana, progresando de manera centrífuga como una erupción ampollar generalizada predominando en abdomen, tronco, zonas flexoras de extremidades, respetando cara, mucosas y región palmo plantar. Finalmente, las lesiones curan sin cicatriz, pudiendo dejar máculas hiperpigmentadas post inflamatorias 1, 2, 4, 5. Esta secuencia fue la observada en nuestra paciente (fig. 1 y 2).
Exacerbaciones durante el parto o posparto precoz, son clásicas (75% de los casos)1. En nuestra paciente, sin embargo, pudo ser inducido por la suspensión abrupta de corticoides sistémicos.
La remisión del cuadro suele ser espontánea, en semanas o meses posparto. En casos aislados, se gatillan recurrencias tras la menstruación, o por el uso de anticonceptivos orales, pudiendo plantearse un posible rol patogénico de las hormonas sexuales1, 2, 3, 4. También el PG puede recurrir en embarazos posteriores, donde, hasta 5% al 8%, lo hace intercalándose con embarazos asintomáticos, y la particularidad, según la cual, el segundo evento es de aparición precoz y con manifestaciones más extensas1, 4, 5. En el caso presentado, el primer evento ocurrió en el tercer trimestre del tercer embarazo, mientras que en la quinta gestación, el nuevo cuadro, fue de aparición precoz (primer trimestre) y con una clínica más expresiva.
En cuanto al diagnóstico, la clínica es la piedra angular y su confirmación es mediante hallazgos histológicos (fig3). Estudios complementarios incluyen: inmunofluorescencia directa (IFD) e indirecta (IFI), ensayo por inmunoabsorción ligado a enzimas (ELISA) e inmunohistoquímica C4d (esta última aún no está normatizada, considerándosela experimental)1, 2, 4.
Dentro de los diagnósticos diferenciales se deben descartar otras dermatosis del embarazo: tales como la dermatosis polimorfa del embarazo, el prurigo del embarazo y la foliculitis del embarazo, así como otras entidades que podrían afectar a la embarazada, como son la dermatosis ampollar IgA lineal, y la dermatitis herpetiforme, entre otras1.
El tratamiento se define según gravedad del cuadro: en formas leves, los corticoides clase III o IV son suficientes; en cambio en formas más severas, como fue nuestro caso, se emplean corticoides sistémicos, preferentemente prednisona o prednisolona, motivados en que estos se inactivan gracias a la acción de la enzima 11-B-hidroxilasa presente en la placenta, evitando así su paso al feto1.
En cuanto al manejo del prurito, se pueden utilizar antihistamínicos, pero son poco efectivos. Finalmente, ante una clínica persistente, o una mala respuesta postparto a la corticoterapia, se pueden asociar inmunosupresores, como azatioprina, ciclosporina o metotrexato, además la dapsona oral también puede ser empleada.
El pronóstico fetal es bueno, sin embargo, existe una fuerte asociación con partos prematuros, y el nacimiento de neonatos con bajo peso, siendo aún mayor el riesgo cuando el cuadro se manifiesta durante el primer o segundo trimestre, y está asociado a la aparición de ampollas, como fue en el caso descrito.
El 10% de los recién nacidos cursan además con clínica de PG, causado por la transferencia pasiva de anticuerpos maternos al feto, situación que se resuelve en algunas semanas, tras la disminución de los títulos 1, 2, 4.
Dado que el debut del PG ocurre semanas previas al parto, son pocas las complicaciones terapéuticas secundarias al uso de corticoides orales como las observadas en el presente caso (diabetes gestacional, preeclamsia, hipertrigliceridemia), a diferencia de las embarazadas con patologías del tejido conectivo, usuarias de corticoides sistémicos, en etapas precoces del embarazo6.
Cuando la dosis de prednisona superará los 20mg diarios, se puede plantear el uso de ahorradores de corticoides como el mofetilmicofenolato, azatioprina, ciclosporina, niacinamida, tetraciclinas o, en casos resistentes, biológicos como rituximab7, disminuyendo así las complicaciones fetales derivadas del uso de esteroides, como es la macrosomía fetal secundaria a diabetes como ocurrió en nuestro caso6, 8. Cabe mencionar que solo ciclosporina y rituximab son considerados clase C por FDA9. Además, durante el primer trimestre, se deben evitar dosis de prednisona mayores a 10 o 15mg/día por riesgo de labio palatino9.
Finalmente, tras el parto, el retiro de los esteroides orales debe ser paulatino, pues el cuadro puede recidivar, como sucedió en este caso, o gatillarse trastornos del eje hipotálamo-pituitario-adrenal.
Conclusión
El PG es una patología poco prevalente que debe ser considerada dentro de los diagnósticos diferenciales del prurito en una paciente grávida, sin considerar la edad gestacional, ni la aparición intermitente de este, en embarazos previos, pues un diagnóstico precoz puede significar una mejoría considerable en la calidad de vida de la paciente, además de la disminución de los riesgos fetales asociados al PG