INTRODUCCIÓN
Al 7 de septiembre de 2020, COVID-19 o SARS-CoV- 2 (síndrome respiratorio agudo severo coronavirus 2) informado inicialmente en Wuhan, China,1 ha sido diagnosticado en más de 27.4 millones de personas en todo el mundo.2
La alta tasa de infectividad, la baja virulencia y la transmisión asintomática han provocado su rápida propagación a través de las fronteras geográficas, lo que ha dado lugar a una pandemia.3
El brote de COVID-19 ha sido declarado Emergencia de Salud Pública de Importancia Internacional por la Organización Mundial de la Salud (OMS) y presenta un gran desafío para la atención médica de todo el mundo.4
El espectro clínico es heterogéneo, e incluye desde síntomas leves o inaparentes hasta formas fatales con insuficiencia respiratoria, shock séptico o disfunción multiorgánica. Curiosamente, ha habido muchos casos que reportaron manifestaciones cutáneas variadas.
El síndrome de shock exfoliativo (SSE) asociado a COVID- 19 es una entidad recientemente descrita con características superpuestas de síndrome de shock tóxico (TSS) y síndrome de la piel escaldada estafilocócica (SSSS). Clínicamente se presenta con fiebre, hipotensión y erupción cutánea exfoliativa.5 No está claro si esta presentación es una consecuencia directa del síndrome inflamatorio multisistémico inducido por COVID-19 en pacientes predispuestos o una sobreinfección estafilocócica no detectada.
OBJETIVO
Se expone un caso con manifestaciones cutáneas atípicas debido a COVID-19, que evolucionó con SSE, asociación escasamente reportada en la literatura.
MATERIALES Y MÉTODOS
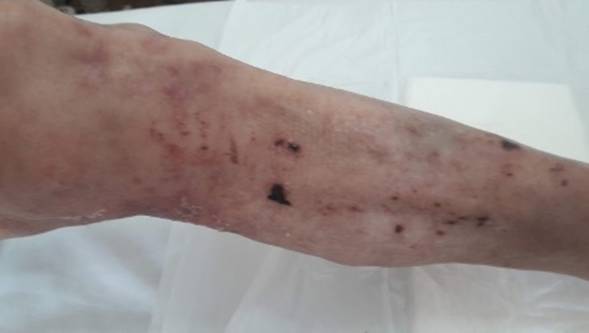
Paciente masculino de 68 años, con antecedentes personales de ex tabaquista, enolista y consumidor ocasional de drogas ilícitas. Ingresa a clínica médica por síndrome confusional y lesiones cutáneas. Al exámen físico se observa en dorso y cara posterior de miembros inferiores, intenso eritema sobre el que asientan: erosiones, algunas cubiertas por costras serohemáticas (Figura 1), ampollas fláccidas (Figura 2) y sectores de piel denudada que se desprende fácilmente en forma de colgajos. (Figura 3)
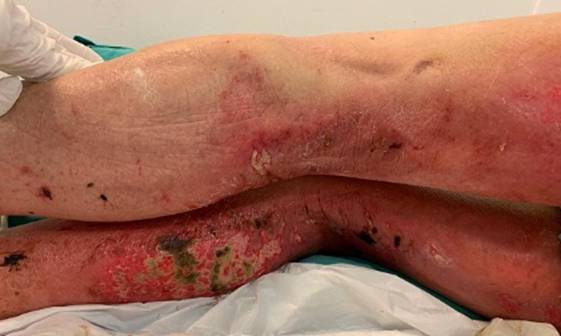
Figura 1: Región posterior de miembros inferiores donde se observa intenso eritema con erosiones y ampollas destechadas con base serosa y necrótica.

Figura 3: En dorso y región sacra se evidencian sectores de piel denudada que sedesprenden fácilmente.
Se solicita laboratorio que evidencia leucocitosis (GB13800/mm3) y pancultivos (hemocultivos x 2 y urocultivo) que resultan negativos. Con diagnóstico presuntivo de sindrome estafilocócico de la piel escaldada se inicia esquema antibiótico con ciprofloxacina, clindamicina asociado a curaciones locales con solución fisiológica y gasas vaselinadas. Al cuarto día de internación presenta como intercurrencia hipotensión,diarreaytaquipnea asociada a roncus y sibilancias.
Se solicitan estudios complementarios:
Laboratorio: VSG: 55 mm/h. PCR:56,9 mg/dl, Ferritina: 632 ng/dl. Dímero D: 2,5 ng/ml, Concentración de protrombina :55%, KPTT:45 seg.
Hisopado nasofaringeo para deteccion de SARS- CoV-2: carga detectable.
TAC de tórax: Opacidades en vidrio esmerilado bilaterales.
Biopsia de piel: Acantosis irregular e hipergranulosis de la epidermis, infiltrado perivascular linfocitario, intenso edema intercelular y endotelios prominentes en los vasos dérmicos superficiales. (Figura 4 y 5)

Figura 4(HyE 200X):Espécimen superficial que muestra piel de tipo acral y vasculitis linfocitaria de pequeños vasos.
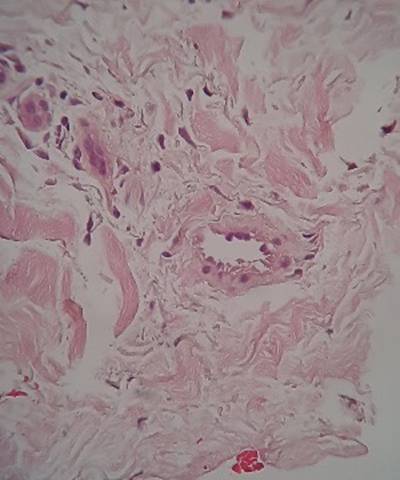
Figura 5 (HyE 200X): Dermis papilar con edema e infiltrados inflamatoriosperivasculares a predominio linfocitario con endotelitis.
A medida que las lesiones cutáneas comenzaron a reepitelizar (Figura 6), los requerimientos de oxígeno aumentaron por lo que ingresa a UTI, agravando su cuadro consindromeascitico-edematoso y posterior óbito.
DISCUSIÓN
Las manifestaciones dermatológicas de COVID-19 se informaron sólo en reportes de casos y series de casos.
La serie de casos más destacada de manifestaciones cutáneas de COVID-19 publicado por Recalcatiet ál.6 en Lombardía, Italia, incluyó a 88 pacientes. En este estudio, el 20,4% de los pacientes confirmados con COVID-19había desarrollado manifestaciones dermatológicas. La mayoría de las presentaciones cutáneas fueron exantema eritematoso (77,8%) con pocos casos de urticaria (16,7%) y formación de vesículas símil varicela (5,6%). El síndrome de shock exfoliativo asociado a COVID-19 fue descrito por Bitar èt al. en junio del 2020 y hasta el momento es el único caso reportado en la literatura. Presenta características superpuestas de síndrome de shock tóxico (SST) y síndrome de la piel escaldada estafilocócica (SSSS). Clínicamente se presenta con fiebre, hipotensión y erupción cutánea exfoliativa. A nivel histopatológico se observa despegamiento subcórneo, paraqueratosis, neutrófilos intracorneales e inflamación dérmica superficial escasa. Característicamente los pancultivos resultan negativos para Sthapylococcus aureus5. Al igual que nuestro casoen la clínica presentó hipotensión y erupción exfoliativa asociada a la presencia de ampollas (compatible con SSSS), pero sin fiebre. Nuestro paciente también presentó síndrome confusional y diarrea (SST). La histopatología sólo coincidió en el infiltrado inflamatorio poco intenso.
El pronóstico de esta enfermedad es grave, y si bien se necesita más evidencia para poder hablar de un tratamiento, el linezolid podría ser una opción.
Dado que el COVID-19 tiende a producir casos asintomáticos hasta 14 días después de la infección, las manifestaciones cutáneas pueden servir como un indicador de infección, lo que ayuda al diagnóstico oportuno7. Un escaso porcentaje de los pacientes presentalesiones cutáneas al inicio como sucedió en nuestro caso.
Cinco estudios informaron sobre la posible asociación entre COVID-19 y la gravedad de la lesión cutánea en 23 pacientes. En 21 pacientes (91,3%), era poco probable que la gravedad de las lesiones cutáneas se correlacionara con la gravedad de COVID-19. Por el contrario, en 2 informes separados de Mahe8 y Estébanez9, el COVID-19 y la gravedad de la lesión cutánea se relacionaron en 2 pacientes (8.7%). Probablemente al igual que nuestro caso.Además, los pacientes que tenían comorbilidades presentaron un mayor porcentaje de manifestaciones cutáneas que los que no tenían comorbilidades.
Los mecanismos de las alteraciones cutáneas de COVID-19 aún no se conocen bien, pero prevalecen algunas teorías comunes. Se postula que las partículas virales presentes en los vasos sanguíneos podrían conducir a una vasculitis linfocítica.10 El virus saltea la respuesta inmune del huésped habitual al antígeno, produciendo la liberación masiva de citoquinas inflamatorias, interleuquinas 1 y 2, factor de crecimiento tumoral e interferon alfa, beta y gamma, la infección conduce a la activación de las células de T, lo que resulta en un estado de vasodilatación y edema intra y extracelular.11
La presencia de hallazgos cutáneos que puedan llevar a sospechar COVID-19 e identificar casos potencialmente contagiososcon curso indolente coloca a los dermatólogos en una posición relevante.12
Asimismo, se requiere más literatura e investigación para validar y dilucidar la comprensión de las manifestaciones cutáneas relacionadas con COVID-19.
CONCLUSIÓN
Se presenta una asociación infrecuente de SSE y COVID-19, siendo el segundo caso reportado en la literatura mundial. Las extensas manifestaciones cutáneas iniciaron 4 días previos a la aparición de los síntomas respiratorios con resultado ominoso. Se destaca que las manifestaciones cutáneas de la infección por COVID-19 pueden ser la primera manifestación de la enfermedad y es imperioso resaltar el rol clave del dermatólogo para la sospecha diagnóstica temprana.