Caso clínico
Paciente de sexo masculino de 4 años de edad, conun cuadro clínico de 10 días de evolución consistente en lesiones en piel pruriginosas, localizadas inicialmente en extremidades superiores e inferiores, con extensión en menor cantidad a tronco y cara.
El cuadro fue precedido por signos del tracto respiratorio superior auto limitados, sin fiebre, ictericia, ni manifestaciones semiológicas del tracto gastrointestinal asociadas. Inicialmente recibió tratamiento sintomático con antihistamínicos y anti pruriginosos tópicos sin mejoría, por lo cual consultaron al servicio de urgencias.
Dentro de los antecedentes personales contaba con el esquema de inmunizaciones completo para la edad, sin otros antecedentes de importancia. Se solicitó interconsulta con dermatología.Al examen físico el paciente mostrababuen aspecto general, estaba afebril, pero había desarrollado múltiples papulovesículasalgunas color piel normal, y otras eritematosas, monomorfas, de 3-5 mm de diámetro, firmes, agrupadas,formando placas de bordes irregulares, bien definidos,distribuidas simétricamente en la región distal de extremidades superiores e inferiores, especialmente en la superficie extensora de manos (fig. 1) y pies (fig. 2), con algunas pápulas eritematosas aisladas con costrasy excoriaciones en tronco y región proximal de extremidades, sin afectación ni palmo plantar, ni genital o mucosa.

Figura 1: Papulovesículas que confluyen formando placas normocrómicas y eritematosas distribuidas simétricamente en dorso de manos.
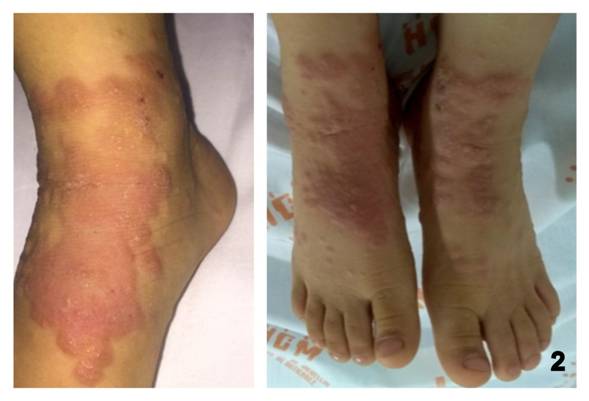
Figura 2: Placas eritematosas de bordes irregulares, bien definidos con algunas vesículas y descamación en su superficie distribuidas simétricamente en dorso de pies.
Se realizó el diagnóstico clínico de acrodermatitis papulosa de la infancia, también conocida como síndrome de Gianotti-Crosti. Se realizaron estudios de laboratorio encontrándose la función hepática dentro de los rangos normales, el antígeno de superficie del virus de lahepatitis B negativo y los anticuerpos anti core totales negativos. No se solicitaron estudios adicionales como panel viral debido albuen estado general del paciente, y a laausencia de otros datos semiológicos al examen clínico.Se dio alta para realizar tratamiento ambulatorio sintomático conunesteroide tópico de mediana potencia, crema con desonidaal 0.05%,dosveces al día durante siete díasasociado a un antihistamínico de primera generación, difenhidramina, jarabe,12,5 mg/5 ml, con una dosis de 12,5 mg en las noches por siete días.
El cuadro clínico se resolvió a los 15 días sin ninguna secuela.
Discusión
Los exantemas virales son frecuentes en la población pediátrica. Usualmente tienen un curso benigno y auto limitado, sin embargo, su presentación clínica es inespecífica y la identificación del agente etiológico resulta un desafío para el clínico. Las lesiones dermatológicas elementales de éstaserupciones cutáneas pueden sermáculas discretas, maculo pápulas, pápulas, habones urticarianoso vesículas, las cualescomúnmente se acompañande pródromo, caracterizado por fiebre y,todos o algunos, de los signos y síntomas del síndrome constitucional (1).
La acrodermatitis papulosa de la infancia o síndrome de Gianotti-Crosti (SGC) tiene una distribución mundial, sin embargo,existe un subregistro, porlo cual se dificulta estimar su realprevalencia eincidencia (2,3). Consideradauna dermatosis poco frecuente estase presenta principalmenteen niños entre los uno y seis años de edad, con antecedentes personales o familiares de atopia, sin predilección por algún género o raza (4).
El síndrome fue descrito originalmente en 1955 por FerdinandoGianottiy AgostinoCrostien Milán, Italia,quienes llegaron a la conclusión que el agente etiológico responsable era el virus dehepatitis B (VHB), posteriormente se responsabilizó al virus de Epstein-Barr, el cual es ahora descripto como la principal causa etiológica, situación atribuidaal aumento de la inmunizacióncontra el VHB(5), también se incluyen otros virus: citomegalovirus, coxsackievirus, parvovirus B19, herpesvirus humano 6, pox virus,virus sincitial respiratorio,Mixovirus parotiditisy virus Parainfluenza tipo 1 y 2(1,2), se ha referido la posible relación con el VIH, además de incluirse algunas bacterias: Bartonellahenselae, Mycoplasmapneumoniae, Borreliaburgdorferi y al estreptococo β-hemolítico(2,3).
Se ha descrito el desarrollo del SGC luego de la inmunización contra difteria, polio, enterovirus, tétano, tos ferina, hepatitis A y B, y la asociación anti-víricacontra sarampión, rubéola y parotiditis, incluida en la triple viral(4).
Actualmente el SGC ha sido considerado una reacción de hipersensibilidad retardadacontra ciertos antígenos, especialmenteaquellos producto de ciertas infecciones virales (3-5)comoya hemos referido.
Clínicamente se caracteriza por una erupción simétrica de pápulasmonomorfas firmes, o papulovesículas,o placas entre eritematosas y pardas de 1 a 5 mm de diámetro, localizadas en las mejillas, orejas, superficie extensora de extremidades y glúteos, ligeramente pruriginosas o asintomáticas(6).Generalmente no presentan afectaciónde mucosas, uñas,ni de la regiónpalmo plantar, sin embargo, su presencia no sedebe descartar el diagnóstico (2,3).
En la etapa temprana de la enfermedad, los pacientes pueden presentar una erupción transitoria en la espalda, el tórax o el abdomen, la cualpuede asociarfenómenode Köebner(1).
Las manifestaciones cutáneas tienen frecuentemente un pródromo viral, relacionado con infecciones del tracto respiratorio superior o del tracto gastrointestinal. La presencia de linfadenopatías cervicales o supraclaviculares (25-35%), hepatomegalia, hepatitis anictérica o esplenomegalia, se consideran signos de un peor pronóstico (3,7).
El diagnóstico de SGC es clínico, sin embargo, no es tan sencillo puesel espectro clínico esamplio, debido a que los signos y síntomas cutáneos parecen depender más de las características individuales del huésped que del virus causal1,2,4.Chuh y cols6propusieron unos criterios diagnósticos del SGC, que posteriormente fueron validados en una población de niños de India (Tabla 1).
Signos de inclusión para el diagnóstico
A- Del exantema
1-Debe consistir en pápulas o papulovesículasmonomorfas, de color rosado parduzco, de superficie plana, con un diámetro de uno a diez mm, pudiendo estas ser sensibles (síntoma consistente en una sensación de molestia subjetiva).
2- Debe afectar por lo menos tres, de las siguientes localizaciones: a- mejillas, b-glúteos, c- cara posterior o dorsal del antebrazo, d- cara anterior o ventral de piernas.
3- Debe ser simétrico.
4- Debe haber evolucionado durante, por lo menos, diez días.
B- De la biopsia de piel (en caso de haber sido realizada)
1-Debe ofrecer una histopatología compatible.
Signos clínicos de exclusión del diagnóstico
A- De las lesiones elementales del exantema y su extensión
1- No deben ser escamosas
2- No deben abarcar áreas extensas del tronco.
B- Del criterio médico o juicio clínico
1- No debe considerar como más probable a ninguno de los diagnósticos diferenciales del SGC.
Criterios diagnósticos del SGC:
I- El paciente, por lo menos en una ocasión, debe reunir la totalidad de los signos clínicos de inclusión, definido por un médico.
II- La histopatología, de haber sido realizada una biopsia, debe ser compatible con SGC.
III- El paciente nunca debe desarrollar ninguno de los signos de exclusión, definido por un médico.
IV- El criterio médico no debe estimar como más probable a ninguno de los diagnósticos diferenciales del GCS.
El abordaje clínico ideal para llegar al diagnóstico consiste en indagar pora) antecedentes personales, epidemiológicos, ingesta de fármacos; b) período de incubación; c) pródromo, síndrome febril, y d) características del exantema, como tipo de lesión, localización, simetría, momento evolutivo de las mismas y signos o síntomas asociados 7.
No se recomienda realizar de rutina detección del VHB,sin embargo, es importante conocer el estado de inmunización contra éste virus. En un estudio realizado por el Dr. Martínez Roige7 entre 1999 y 2001, de17 casos diagnosticados con SGC, ninguno estuvo asociado al VHB. Otro estudio retrospectivo realizado en 1992 8 reveló que la asociación con el VHB se encontraba en menos del 25% de los pacientes, el 75% presentaba otras infecciones virales y no fue posible realizar una distinción clínica entre ambos grupos.
Se debe considerar realizar estudios de laboratorio antela presencia de esplenomegalia, signos de hepatopatía y/o adenopatías(Gráfico 1) (7).
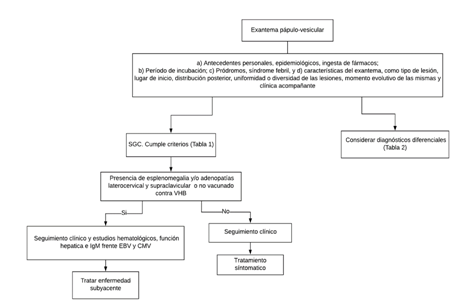
Gráfico 1 Algoritmo propuesto por los autores del estudio para el diagnóstico de un exantema pápulo-vesiculoso (SGC) Síndrome de Gianotti-Crosti, (EBV) Virus Epstein-Barr, (CMV) Citomegalovirus Fuente propia
Los hallazgos histológicos no son específicos, pero son suficientes para sugerir el diagnóstico1,4. Éstos presentan un infiltrado linfocítico perivascular superficial, espongiosis leve y exocitosis focal prominente de células mononucleares en la parte inferior de la epidermis. Esto suele ir acompañado de algún grado de daño vacuolar basal y la presencia de un infiltrado en la unión dermoepidérmica, que produce una reacción espongiótica y liquenoide. Se puede observar edema papilar y extravasación de eritrocitos, pero la vasculitis no es un hallazgo usual 1). No se han detectado partículas virales o antígenos en las lesiones cutáneas de SGC, lo que sugiere que no implica una interacción local directa con antígenos virales2,5.
Los diagnósticos diferenciales varían según la lesión elemental presente y la distribución de las mismas.Cuándo las lesiones son purpúricas se deben considerar los diagnósticos de púrpura de Henoch-Schönlein (PHS) que comprende la triada de púrpura, artritis y dolor abdominal y edema hemorrágico agudo del lactante (EHA), que se presenta en niños menores de dos años y usualmente se acompaña de compromiso facial.El eritema multiforme (EM) tiene una distribución de lesiones similar a SGC, y una distinción entre EM y SGCpapulovesiculoso puede ser difícil. Otras enfermedadespueden confundirse con SGC, se incluyen picaduras de insectos, urticaria, liquen plano, pitiriasis liquenoide y reacciones cutáneas a medicamentos; la dermatitis herpetiforme puede presentar pápulas y papulovesículas edematosas con una distribución similar a la del SGC.Todos estos cuadrossuelen ir acompañados de prurito, y una biopsia de piel puede ser útil para establecer el diagnóstico diferencial1. En la tabla 2 se presentan los diagnósticos diferenciales más comunes según el grupo etáreoinvolucrado.
El SGCtiene un curso benigno y auto limitado, cuya resolución ocurre entretres a cuatro semanas, usualmente sin cicatrices, sin embargo, puede dejar hiper o hipopigmentación postinflamatoria. Algunos casos pueden persistir por varios meses. La terapia de apoyo tópico incluyeemolientes y esteroides tópicosde potencia media, aplicados unaa dos vecespor día durante sieteacatorcedías. En caso de prurito, pueden ser útiles los antihistamínicos orales de primera o de segunda generación o los anti pruriginosostópicos1,2,9.
Conclusiones
El síndrome de GianottiCrosti o acrodermatitispapulosa de la infancia, es un exantema poco frecuente, su diagnóstico se basa en criterios clínicos y sólo es necesario realizar estudios de extensión ante manifestaciones sistémicas como espleno o adenomegalias. Debido a su curso clínico benigno y autoresolutivo el manejo es sintomático. En el presente artículo proponemos un algoritmo para el abordaje diagnóstico de esta entidad complementario a los criterios diagnósticos propuestos por Chuh y colaboradores.
Los autores del artículo declaran que no tienen conflictos de interés. La presente investigación no ha recibido ayudas específicas provenientes de agenciasdel sector público, sector comercial o entidades sin ánimo de lucro.















