Introducción
La VL es una enfermedad trombo-oclusiva dérmica, cuya patogenia es desconocida.Clínicamente se manifiesta por úlceras dolorosas a nivel maleolar con cicatrización blanca estrellada característica 1,2.Afecta mayormente a mujeres de edad media, caracterizándose por ser crónica yrecurrente, afectando la calidad de vida de los pacientes. Se distingue una forma idiopática y una secundaria, siendo por tal motivo de gran importancia descartar las patologías asociadas1,2
Presentamos un caso clínico en un varón con diagnóstico de vasculopatía livedoide asociado a múltiples comorbilidades, de difíciltratamientoque requirió de un equipo de trabajo multidisciplinario.
Caso clínico
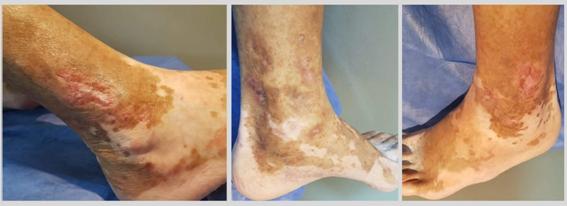
Paciente de sexo masculino, de 55 años, con antecedentes personales patológicos de diabetes, hipertensión arterial, vitíligo y esteatohepatitis no alcohólica (NASH),en tratamiento con metformina y amlodipina. Consultóa nuestro serviciopor presentarlesiones purpúricas petequiales, algunas palpables,quecoalescían,en tercio inferiorinterno y externo de ambas piernas en forma simétrica, asociadas a dolor y prurito, de una semana de evolución sin otros síntomas sistémicos acompañantes. En los métodos complementarios se evidenció citólisis hepáticacon plaquetopenia e insuficiencia renal y una ecografía abdominal que describió un hígado micronodular y esplenomegalia leve, secundario a su patología de base.Se plantearon los siguientes diagnósticos diferenciales VL vs vasculitis por depósitos IgA vs panarteritis nodosa cutánea (PAN),y se solicitó: ANA, anti-DNA, ENA,FR, PCR, complemento, crioglobulinas, ANCA C y P, anticardiolipina(Ac Acl)IgG e IgM, anticoagulante lúpico(Ac AL),serología viral (HIV, VHC, VHB, CMV), resultando todos negativos.Se realizó biopsia para estudiohistopatológicoe inmunofluorescencia directa (IFD) las cuales arrojaron resultados compatiblescon vasculitis por depósitos de IgA,por lo que se iniciótratamiento de manera conjunta con el Servicio de Nefrología con meprednisona a 0,5mg/kg/día vía oral (VO), sufriendo empeoramiento de las lesiones, desarrollándoseúlceras debordes netos,sobre elevados, de coloreritematovioláceo, conun lecho saniosoy costras necróticas, localizadas en zona peri maleolar interna y externa bilateral, asociadas a parestesias ydolor intenso e incapacitante 10/10 cm de la escala visual analógica(EVA) (Figura 1).

Figura 1: A-B: Inicio de lesiones purpúricas peri maleolar interna y externa bilateral. C-D: Evolución tórpida al mes con úlceras de bordes netos, sobre elevadas, activos, eritematovioláceas. Lecho con tejido de granulación, fibrina y tejido necrótico.
Evolucionó condeterioro progresivo de su insuficiencia renal con proteinuria en rango no nefrótico y difícil asistencia del dolor, por lo que, en conjunto con el Servicio de Nefrología, se decidió aumentar las dosis de meprednisonaa1 mg/kg/díaVO, asociando calcio 1500 mg/día VO, vitamina D3 400 mg/día VO, pantoprazol 40 mg/día VO, opioides y pregabalina, sin obtener respuesta. Reevaluando los diagnósticos y antela intensa sospecha deVLvs PAN cutánea vs PAN sistémica, se realizó una nueva biopsia cutánea profunda, incluyendo tejido celular subcutáneo, que evidencióen dermis áreas con colagenización y fibrosis, vasos dérmicosde paredes engrosadas yhialinizadas en forma segmentaria y trombosen su luz, sin compromisode la hipodermis,nileucocitoclasia (Figura 2).
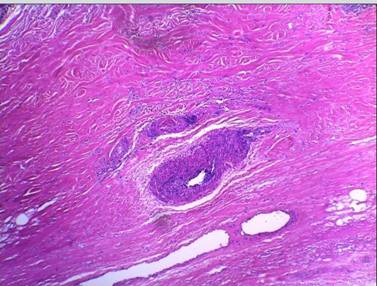
Figura 2: Biopsia profunda, se observan vasos principalmente arteriolas y vénulas de paredes engrosadas algo hialinizados con un pequeño trombo en su luz. H/E 40X.
En base a la clínica y la histopatología se confirmó el diagnóstico de VL. Se realizó Eco-Doppler de miembros inferiores, encontrándose dentro de parámetros normales y fue evaluado en forma interdisciplinaria con el Servicio de Hematologíaque descartó trombofilia y síndrome mielodisplásico (SMD), así como también infiltración medular. Se inició tratamiento con pentoxifilina 1200 mg por día VO, ácido acetilsalicílico 100 mg/día VO y magnetoterapiacinco veces a la semanapor seis meses, mejorando progresivamente.En el lapso de aproximadamente nueve mesesel paciente resolvió en forma completa la clínica cutánea persistiendo cicatrices residuales estrelladas, mejoría deldolor0/10 cm de la escala visual analógica (EVA)la función renal y hepática, permitiéndole la reinserción a su vida habitual(Figura 3).
Discusión
Lalivedoreticularis con úlceras de verano, actualmente conocida como vasculopatía livedoide (VL), fue descrita por primera vezen 1950 por Feldaker et al.1,3. Posteriormentese denominólivedo vasculitis, vasculitis hialinizante segmentaria, atropieblanche de Milian, capilaritis alba y PURPLE (úlceras purpúricas dolorosas conpatrón reticular en las extremidades inferiores)1.Es una patologíapoco frecuente, que afecta mayormente a mujeres entre 15 a 65 años (relación 3:1)1,3-5, afectandodel 1% al 5 % la población y representando el 1% de las úlceras en las piernas, lo cual conduce a un retraso en el diagnóstico de hasta 5 años3-7.
Es considerada una enfermedadmultigénica y multifactorial. Su fisiopatogenia es desconocida5; siendo el mecanismo más aceptado el fenómeno vaso oclusivocon formación detrombosendoluminalesa causa de un estado de hipercoagulabilidad debido al aumento de sustancias pro coagulantes y disminución la fibrinólisis; tales como la elevación delinhibidor del activador del plasminógenotisular tipo 1(PAI-1) y del fibrinopéptido A y ladisminución de trombomodulina endotelial 1,2,4.Es importante aclarar que no es considerada una vasculitis, debido a la ausencia o mínima inflamación de la pared de los vasos2,4,5.
Clínicamente presenta una etapa inicial con máculas,pápulaso placas pequeñas de color eritematovioláceo,que asientan sobre una base de livedo reticular, pruriginosas o dolorosas, localizadasa nivel de tercio inferior de piernas(peri maleolar), en forma bilateral y simétrica, pudiendo extenderse a miembros superiores, estos casos suelen asociarse a colagenopatías4.Evolucionan a flictenas hemorrágicas yúlceras de cincomilímetros que coalescen formando grandes úlceras de bordes geográficos, intensamente dolorosas,asociado a hiperestesia y parestesias, resultando en algunos casos invalidante 1,3-5, tal como sucedió en nuestro paciente. Pueden presentar reagudizaciones ocasionadas por las altas temperaturas, por este motivo se denominan úlceras de verano, aunque pueden ocurrir en invierno ycuran en tres a cuatro meses1-5, resolviendo con placas atróficas blanco marfil, de bordes estrelladoscon telangiectasias e hiperpigmentación peri lesional, denominándose a esta etapa,atrofia blanca, la cualno es patognomónica, pero símuy característica de esta entidad1,3-5.
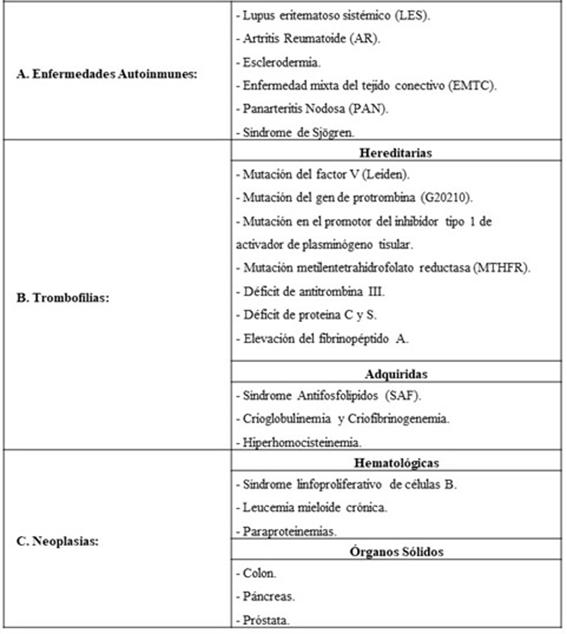
Si bien se ha reportado que el 20% de los casosson idiopáticos 5, se describe una formasecundariapor lo que resulta prioritario descartar factores causales,tales comolos que se describen en la Tabla 1 1-5.
La biopsia cutánea es esencial para confirmar la sospecha clínica.La misma debe ser profunda, evitando áreas de necrosisy en algunas ocasiones requiriéndose más de una muestra 4,5. Lascaracterísticas histopatológicas distintivas sonlos vasos dérmicos con paredes engrosadas, hialinizadas en forma segmentaria y trombos hialinos en su luz, elinfiltrado inflamatorio linfocitarioperivascularleve a moderado, sin presencia de vasculitis. También pueden hallarse hematíes extravasados y esclerosis dérmica2. La inmunofluorescencia es inespecíficae inconstante; pero pueden observarse depósitosIgA, IgM, IgG y C3 2,4,8. Otro método complementario útil no invasivo, es la dermatoscopía,de ayuda para la aproximación diagnósticaen estadios iniciales8. Estudios observacionales informan que, en fases tempranas, muestran un conglomerado de vasos glomerulares en el centro y telangiectasias lineales en la periferia, posteriormente se pueden objetivarúlcerascubiertas de costra central, áreas blanco marfil y red de pigmentoregular a nivel periférico 4,7,8.
Dentro de los diagnósticos diferenciales deben incluirse poliarteritisnodosa cutánea, pioderma gangrenoso, úlceras postraumáticas, vasculitis cutáneas de pequeños vasos, púrpura pigmentaria crónica, vasculitis crioglobulinémica, necrosis cutánea inducida por cumarínicos, dermatitis facticia, acroangiodermatitis de Malí o pseudo-sarcoma de Kaposi, enfermedad de Degosy estasis venosa crónica 1,3-5.
Una vez confirmado el diagnóstico deben realizarse los estudios complementarios descriptos en la Tabla 1, y de esta forma descartar causas secundarias 2,5.
Es una dermatosis con tendencia a la cronicidad presentando brotes y remisiones estacionales 1,3. Puedensurgir complicacionessecundarias tales como: dolor invalidante, sobreinfección, cicatrices atróficas, hiperpigmentaciónpos inflamatoria, hemosiderosis cutánea, mononeuritis múltiple por afectación de losvasos nervorum, etc.3,4. Hasta la fecha, no existen indicadores clínicos o analíticos predictivos para la gravedad o frecuencia de los brotes, pero puede usarse la EVA como parámetro de respuesta a tratamiento 5,9.
En cuanto a la terapéutica, se recomiendan los fármacos descriptos en la Tabla 2, usados como monoterapia o combinados 4.A pesar de las múltiples terapias no existen estudios randomizados que avalen una única terapia y dosis ideal3,6,9.El objetivo primordial es: mejorar la signo-sintomatología y asegurar la reinserción social y laboral del paciente 1,3,6. Es de buena práctica solicitar hemograma completo,coagulograma,función renal y hepá tica antes de iniciar el tratamiento,con controles clínicos y analíticos bisemanales, luego mensuales y finalmente bimensuales4. Al tratamiento farmacológico siempredeben asociarse medidas generales, como reposo, elevación de miembros inferiores, calzado adecuado, curación de heridas, medias de compresióngraduaday vendajes oclusivos, así como también evitarel tabaco; siendo fundamental la educación del paciente para que adquiera los conocimientos sobre estas acciones1,4,6.En nuestro paciente usamos terapia combinada anti plaquetaria asociando ácido acetil salicílico(AAS) 100 mg /día y pentoxifilina 1200 mg/día con excelente respuesta clínica y resolución del cuadro.
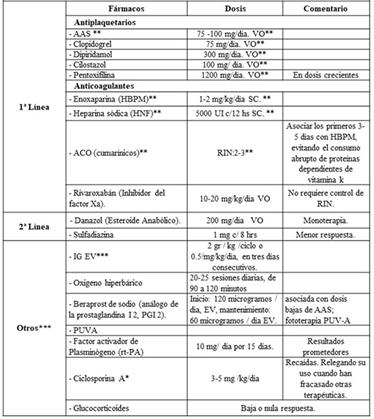
Tabla 2: ** mg: miligramo, Kg: kilogramo; VO: vía oral; hs: horas; UI: Unidades internacionales, AAS: ácido Acetilsalicílico, HBPM: heparina de bajo peso molecular, HNF: heparina sódica fraccionada, SC: subcutáneo, ACO: Anticoagulantes orales, RIN: rango internacional de anticoagulación. ***Uso en casos refractarios, graves y rápidamente progresivos, pero con altos costos y necesidad de estudios científicos de calidad para confirmar su efectividad. IG EV: Inmunoglobulina Endovenosa
Conclusión
La VL es una patología compleja, multigénica y multifactorialaveces subdiagnosticada,esto probablemente relacionado con los numerosos diagnósticos diferenciales de la VL, caracterizados, por manifestarse como úlceras dolorosas de los miembros inferiores.
Presentamos el caso clínico de un paciente,el cualrequirió un diagnóstico presuntivofirmey trabajo multidisciplinario para arribar al diagnósticode certeza, brindando de tal modo untratamientoholísticoque posibilitó la reinserción del paciente a su vida cotidiana, contribuyendo a una mejor calidad de vida.