INTRODUCCIÓN
La enfermedad de Fox-Fordyce (EFF), denominada también miliaria apocrina,fue inicialmente descrita por George Henry Fox y John Addison Fordyce en 1902.Se trata de una enfermedad crónica, poco frecuente, de aparición típica en mujeres pospuberales.Clínicamente se presenta como pequeñas pápulas perifoliculares, color piel sana-amarillenta, pruriginosas,localizadas en zonas que contienen glándulas apocrinas.
El diagnóstico diferencial de esta entidad debe plantearse con siringomas eruptivos, liquen nítido, liquen amiloide, foliculitis infecciosa, mucinosis folicular y enfermedad de Darier, entre otros.El diagnóstico se establece correlacionando el cuadro clínico con la histopatología. Se han descrito múltiples terapias, todas ellas con resultados variables.
CASO CLÍNICO
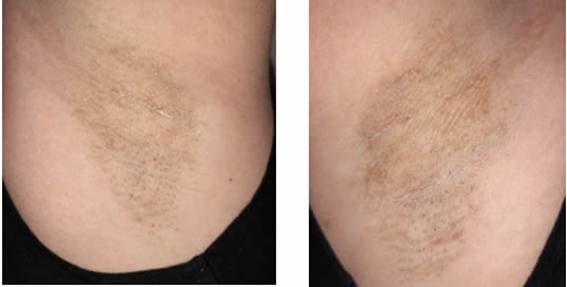
Paciente femenino de 30 años, sin antecedentes de relevancia. Consulta por dermatosis de tresaños de evolución, compuesta por pápulas cupuliformes foliculares de dosa tres milímetros de diámetro, de color piel, agminadas formando una placa en ambas axilas (Figura 1). Estas lesiones se acompañan de prurito leve.Se realizó dermatoscopía con luz polarizada y se observó múltiples zonas foliculares de color marrón claro a oscuro, sin estructura,ytaponamiento folicular hiperqueratósico(Figura 2).
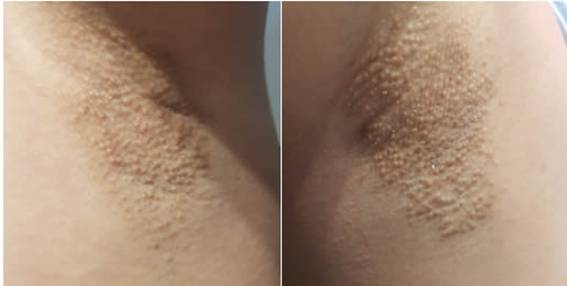
Figura1: Pápulas cupuliformes foliculares de dos a tres milímetros de diámetro, de color piel, agminadas formando una placa en ambas axilas

Figura 2: (Dermatoscopía con luz polarizada): Múltiples zonas foliculares de color marrón claro a marrón oscuro, sin estructura. Taponamiento folicular hiperqueratósico.
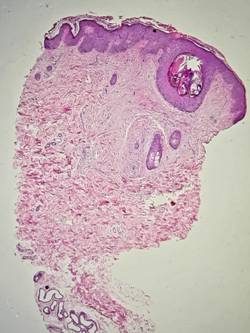
Se realizó una biopsia en sacabocado para estudio histopatológico, que mostróepidermis con acantosis y taponamiento del infundíbulo piloso(Figura 3). A nivel dérmico, se aprecia infiltrado perifolicular y periglandular de histiocitos espumosos(Figura 4).
Basados en la clínica y la histopatología, se arribó al diagnóstico de enfermedad de Fox-Fordyce. Se inició tratamiento con mometasona crema semana por medio y tretinoína 0,025% crema durante 8 semanas, y se observóbuena respuesta clínica (Figura 5).
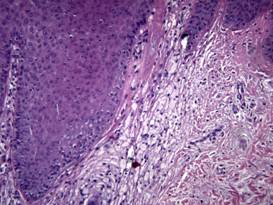
Figura 4: HE-10x: A nivel dérmico, se aprecia infiltrado perifolicular y periglandular de histiocitos espumosos
DISCUSIÓN
Conocida también como miliaria apocrina o erupción papular crónica pruriginosa de la axila y el pubis, la enfermedad de Fox-Fordyce (EFF) fue inicialmente descripta por George Henry Fox y John Addison Fordyce en 1902.1
Se trata de un trastorno apocrino, poco frecuente, de aparición típica en mujeres pospuberales, entre los 15 y 35 años. Su presentación en la edad infantil es excepcional.2
La etiología es desconocida, y probablemente la causa sea multifactorial. Se postula suvinculación con factores hormonales, dado el rango de edad de aparición y la frecuente remisión de la enfermedad durante el embarazo y en la menopausia, aunque no se ha podido demostrar ninguna alteración hormonal en los pacientes.2Se ha probado que el mecanismo fisiopatológico es un taponamiento de queratina en el conducto glandular que puede ocasionar su ruptura en la porción intraepidérmica.1
La EFF se presenta como pequeñas pápulas cupuliformes perifoliculares, color piel sana-amarillenta, pruriginosas. La localización más habitual son las axilas, pero se pueden ver también en la zona periareolar, anogenital y, más excepcionalmente, en los muslos, zona periumbilical y la región esternal.2
El prurito suele exacerbarse con el calor, el roce y la sudoración excesiva.
El diagnóstico se establece correlacionando el cuadro clínico con la histopatología, donde el signo hallado más frecuente es la dilatación e hiperqueratosis del infundíbulo folicular. En 2004, Kossard y Dwyer publicaron el caso de una paciente con lesiones clínicas indistinguibles de la EFF, para las que propusieron el término “xantomatosis perifolicular axilar”. En una revisión posterior, Boer consideró la presencia de este infiltrado xantomatoso en la dermis perinfundibular como uno de los signos típicos de la EFF.3
Esta observación histológica tiene su correlación clínica, ya que la presencia de estos macrófagos espumosos en la dermis perinfundibular contribuye a la elevación de las lesiones y les otorga esa coloración amarillenta tan característica.3
La inmunohistoquímica puede mostrar células perifoliculares fuertemente positivas para CD68.4
Por otro lado, la dermatoscopía es una herramienta útil para el diagnóstico de la EFF. Puede ayudar a diferenciarlo de otros diagnósticos, como el liquen nítido, el siringoma, etc. El liquen nítido muestra una apariencia clásica de rayos de sol en la dermatoscopía, mientras que el siringoma muestra puntos blancos que corresponden a las aberturas del conducto ecrino. En la EFF se observan tapones foliculares hiperqueratósicos que corresponden a los infundíbulos foliculares dilatados con hiperqueratosis en la histología.5
El diagnóstico diferencial abarca: liquen amiloide, liquen nítido, siringomas eruptivos, foliculitis infecciosa, mucinosis folicular, enfermedad de Darier, síndrome de Graham-Little-Piccardi-Lasseur, tricostasisespinulosa, liquen simple crónico, dermatitis espongiótica,entre otros.1
En general, el tratamiento de la EFF es poco satisfactorio.Debido a la escasez de casos, no existen estudios controlados, y la mayoría de las recomendaciones se extraen de casos aislados o series pequeñas. Entre las modalidades terapéuticas utilizadas se encuentran: retinoides tópicos y orales, peróxido de benzoilo, inhibidores de la calcineurina tópicos, clindamicina, esteroides intralesional o tópicos y anticonceptivos orales, como primera línea de tratamiento.4
La evidencia clínica ha revelado el papel del calcipotriol en la modulación inmunitaria en las afecciones cutáneas psoriásicas. El mecanismo subyacente puede ser su efecto de desarrollo pro-Th2 en las células T CD4+ vírgenes. También podría mejorar la actividad de las células T reguladoras, al tiempo que inhibe las células Th1/Th17, lo que lleva a estas células T a un estado relativamente inmunosupresor.6
Ha habido informes de que algunas células Th17 son resistentes a los glucocorticoides. Sin embargo, un dato interesante que vale la pena señalar es que la vitamina D3 inhibió la producción de interleucina 17A de manera independiente a los corticosteroides. Esa observación insinuó un posible efecto sinérgico del calcipotriol con corticosteroides en el tratamiento de la EFF.6
Para eliminar las lesiones cutáneas, algunos informes revelaron que se puede indicar fototerapia, escisión-liposucción y legrado, láser de dióxido de carbono fraccionado, luz pulsada,toxina botulínica, etc.4,7,8
CONCLUSIÓN
La EFF es un trastorno benigno, poco frecuente. La correlación clínico-patológica y el uso de la dermatoscopíason fundamentales para diferenciarla de las entidades que hemos descrito precedentemente,especialmente los siringomas o el liquen nítido, con los que puede confundirse incluso clínicamente. En general, el tratamiento es poco satisfactorio y la enfermedad suele seguir un curso crónico.