INTRODUCCIÓN
Los pacientes con neoplasias linfohematológicas pueden desarrollar enfermedades pulmonares producto de la inmunosupresión característica de la enfermedad o de la producida por agentes quimioterápicos o inmunomodulares utilizados en el tratamiento1.
Los fármacos disponibles para su terapéutica son amplios. Diversos esquemas han demostrado potencial toxicidad pulmonar, por lo que su conoci miento de particular interés para el neumonólogo para enfrentar los diagnósticos diferenciales2.
CASO CLÍNICO
Paciente masculino de 70 años con antecedentes: ceguera bilateral, carcinoma renal con nefrectomía más radiotera pia y leucemia mieloide crónica. Recibió tratamiento con imatinib por un año, que se rotó a dasatinib 140 mg/d por falla terapéutica.
Consulta a emergencias (antes de la pandemia) debido a un cuadro de 15 d caracterizado por tos seca, fiebre y disnea progresiva. Se realiza radiografía de tórax: infiltrado alveolar en base derecha. Se extraen hemocultivos y se inicia tratamiento con levofloxacina 750 mg/d con diagnóstico de neumonía. A las 72 h por falta de respuesta clínica se decide su internación. Al ingreso paciente en regular estado general, febril, oximetría 93 % al aire ambiente. Laboratorio: Hb: 8g/ dL; PCR 9 mg/L; sin leucocitosis; creatinina de 1,6 mg/dL. Se toman nuevos hemocultivos y se inicia tratamiento antibió tico endovenoso con ampicilina/sulbactam + claritromicina.
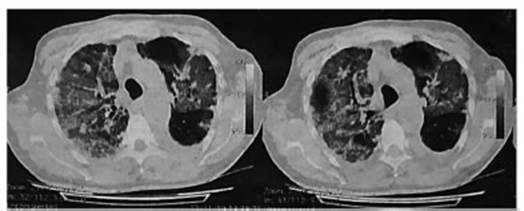
Presenta deterioro progresivo, taquipnea y requerimien to de máscara con reservorio por insuficiencia respiratoria. Por persistencia febril se rota tratamiento a meropenem y se decide su traslado a terapia intensiva. Se realiza tomografía de tórax: atrapamiento aéreo, infiltrado alveolar biapical, imágenes pseudonodulares bilaterales, derrame pleural izquierdo leve (Figura 1).
Se realiza un ecocardiograma normal. Se efectúa fibro broncoscopia con lavado broncoalveolar. Cultivo para gér menes comunes, micobacterias y hongos: negativo. PCR para Pneumocystis jiroveci negativo. Citológico negativo.
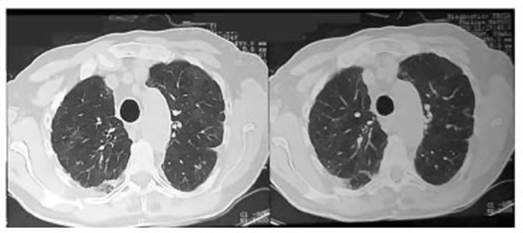
Por sospecha de toxicidad pulmonar por dasatinib se lo suspende y se inicia tratamiento con corticoides con mejoría clínica, gasométrica e imagenológica. Se externa a los 7 d y se le indica que continúe con corticoides orales durante 1 mes. Se solicita la realización en forma ambulatoria de una nueva tomografía de tórax sin infiltrados pulmonares (Figura 2).
DISCUSIÓN
Dasatinib es un inhibidor de la tirosina quinasa ABL de segunda generación, biodisponible por vía oral y activo contra mutantes BCR-ABL resistentes a imatinib. También utilizado como tratamiento de primera línea3,4. Los efectos adversos descriptos incluyen fiebre, mialgias, hipertensión arterial pul monar, derrame pleural (exudado), broncoespasmo e infiltrados pulmonares (“vidrio esmerilado”, engrosamientos septales, consolidaciones focales o seudonodulares). Las manifestaciones pulmona res aparecen habitualmente al mes del inicio del tratamiento, lo que puede expresarse hasta dos años después de este. Parecen presentar un efecto dosis-dependiente, lo que es probable que sea el resultado de un mecanismo inmunomediado5,6.
En el trabajo de Bergeron, se identificaron 9 de 40 pacientes (22,5 %) con Leucemia mieloide crónica (LMC) en fase crónica que recibieron dasa tinib y desarrollaron anomalías pulmonares. Entre ellos, seis tenían derrames pleurales (todos eran exudados) y siete tenían cambios en el parénquima pulmonar con opacidades en “vidrio esmerilado” o alveolares y engrosamiento septal (cuatro pa cientes tenían derrames pleurales y cambios en el parénquima pulmonar)7.
Respecto al derrame pleural, si este tiene un volumen suficiente, se debe realizar una toraco centesis diagnóstica para diferenciar exudado del trasudado, cultivar y excluir una infección pleural. En los casos con líquido mínimo, se puede consi derar la continuación del inhibidor de la tirosín quinasa (TKI) con una estrecha monitorización clínica y radiológica, mientras que, en casos de derrames pleurales moderados o grandes, se debe considerar la reducción de la dosis, la retirada o el cambio de TKI de acuerdo con las opciones de tratamiento alternativas para la LMC8.
La toracocentesis, el lavado broncoalveolar y la biopsia muestran predominio linfocitario (con acúmulos linfoides en la biopsia)9.
La suspensión del fármaco y los corticoides sistémicos logran la resolución del cuadro. La droga puede ser reintroducida en la dosis más baja efectiva sin recrudecer los síntomas10.
CONCLUSIÓN
La toxicidad pulmonar por dasatinib se debe incluir dentro de los diagnósticos diferenciales en pacien tes con síntomas respiratorios e infiltrados pulmo nares. La falta de respuesta a los antibióticos, el resultado negativo de los estudios bacteriológicos y la progresión clínica e imagenológica llevó a sospechar la entidad. La mejoría con la suspen sión del fármaco y uso de corticoides confirmó el diagnóstico.