Introducción
La espondilitis anquilosante (EA) es un trastorno inflamatorio progresivo que afecta principalmente el esqueleto axial, inclusive las articulaciones sacroilíacas.1 Los pacientes con EA tienen cuatro veces más riesgo de sufrir una fractura durante la etapa más activa de su vida que la población general,2,3 con una prevalencia del 10% luego de 10 años de enfermedad,4 teniendo en cuenta, además, que estas fracturas pueden ser clínicamente indetectables cuando el paciente ingresa.5,6,7 En la actualidad, se considera a la osteoporosis como una característica común de la EA, incluso en las primeras etapas de la enfermedad,8 con una tasa de prevalencia del 19% y al 61%.9 La columna cervical seguida de la columna torácica son los sitios más frecuentes de lesión.10,11,12 La radiografía ofrece poca ayuda para el diagnóstico de fracturas vertebrales. La tomografía computarizada (TC) y la resonancia magnética (RM) brindan más detalles sobre los segmentos fracturados.1 Las fracturas cervicales tienden a ser muy inestables y pueden provocar un daño neurológico secundario.13,14 El tratamiento conservador se ha correlacionado con una tasa de mortalidad alta;13por lo tanto, actualmente, el manejo quirúrgico de estas enfermedades es de elección, incluidas la descompresión, la reducción de los trazos fracturarios y la fusión instrumentada.15
Se presenta una serie de casos con el objetivo de evaluar la cinemática, considerar las dificultades diagnósticas, describir las lesiones y las posibilidades terapéuticas, analizar la presentación de complicaciones y realizar una actualización bibliográfica.
Materiales y Métodos
Se realizó un análisis retrospectivo de seis pacientes con diagnóstico de EA que sufrieron fracturas de la columna vertebral luego de un traumatismo, y fueron tratados en cinco centros diferentes (4 de Argentina y 1 de Chile). A todos se los evaluó mediante radiografías simples, TC y RM.
Resultados
Todos los pacientes eran hombres, con una media de la edad de 58.1 años (rango 40-77). Las lesiones se habían producido por un accidente automovilístico en dos pacientes (un caso en auto con cinturón, choque lateral y otro en motocicleta, con una fractura de fémur asociada) y por una caída en posición de pie en cuatro pacientes.
El tiempo promedio hasta el diagnóstico fue de 12.8 días (rango 0-22) y estuvo relacionado con malas imágenes radiográficas o inadecuada evaluación clínica inicial por desestimar el dolor ante la ausencia de déficit neurológico.
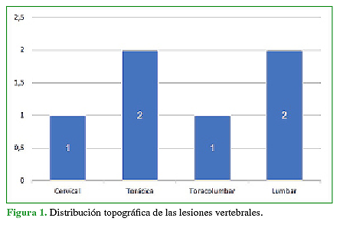
Los sectores más afectados fueron la columna torácica y lumbar (Figura 1). Las lesiones fueron clasificadas como: A1 (2 pacientes), B2 (1 paciente), B3 (1 paciente) (Figura 2) y C (2 pacientes) (mediante un mecanismo de lesión de hiperextensión) (Figura 3). Un solo paciente tenía una lesión medular completa (Frankel A o N4) al ingresar, los demás no tenían déficit sensitivo motor (N0) (Tabla).
Propia
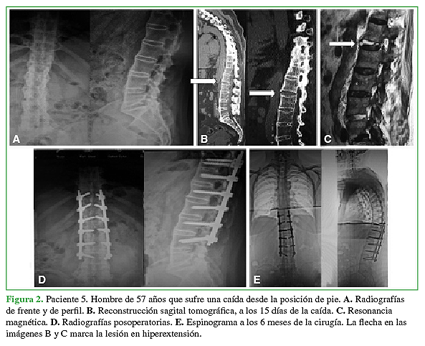
Figura 2 Paciente 5. Hombre de 57 años que sufre una caída desde la posición de pie. A. Radiografías de frente y de perfil. B. Reconstrucción sagital tomográfica, a los 15 días de la caída. C. Resonancia magnética. D. Radiografías posoperatorias. E. Espinograma a los 6 meses de la cirugía. La flecha en las imágenes B y C marca la lesión en hiperextensión.
Propia
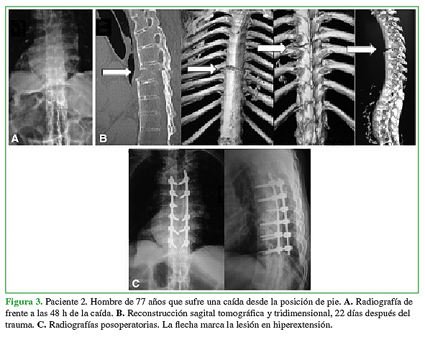
Figura 3 Paciente 2. Hombre de 77 años que sufre una caída desde la posición de pie. A. Radiografía de frente a las 48 h de la caída. B. Reconstrucción sagital tomográfica y tridimensional, 22 días después del trauma. C. Radiografías posoperatorias. La flecha marca la lesión en hiperextensión.
Cuatro fueron sometidos a una artrodesis instrumentada por vía posterior con fijación larga de más de dos niveles por encima y tres por debajo, y los dos restantes fueron tratados mediante una ortesis.
Se documentó un seguimiento promedio de tres años (rango de 10 meses a 11 años y 7 meses).
No se observaron complicaciones directas o indirectas relacionadas luego del tratamiento y la enfermedad de base evolucionó de manera habitual.
Discusión
Las fracturas vertebrales asociadas a tasas más altas de osteoporosis y mala calidad ósea son complicaciones frecuentes en pacientes con EA.4 La posibilidad de sufrir una fractura por un traumatismo de baja energía es alta16 y la hiperextensión es el mecanismo de lesión más frecuente.15 La rigidez espinal y la baja densidad mineral ósea son las causas intrínsecas que favorecen la lesión. Los factores de riesgo mecánicos, como la fusión espinal, la disminución de la movilidad de la columna vertebral y la presencia de sindesmofitos, predisponen a sufrir fracturas vertebrales.17,18,19,20
En los pacientes con EA, se recomienda la detección de osteoporosis dentro de los 10 años del diagnóstico y se debe iniciar el tratamiento de la osteoporosis cuando los pacientes tienen un puntaje T ≤2,5.4 Los antinflamatorios no esteroides, el pilar del tratamiento contra la EA, pueden disminuir el riesgo de fracturas vertebrales retrasando la pérdida ósea y la fusión, y mejorando la movilidad.8,21,22
La TC se usa habitualmente para determinar el sitio de la fractura, el tipo y la gravedad. La RM se emplea para determinar los trazos fracturarios no detectables con la TC (edema óseo), reconocer una posible compresión de la médula espinal y determinar el rango exacto de descompresión necesaria, en caso de cirugía.23 Las complicaciones, como lesiones de la médula espinal, lesiones de la raíz nerviosa y el hematoma paravertebral, son siempre más frecuentes y más graves en pacientes con EA.23
En un metanálisis extenso, Westerveld y cols.2 señalaron que el tratamiento quirúrgico llevó a una mejoría neurológica y una tasa de complicaciones global inferior a la del tratamiento no quirúrgico tanto a corto como a largo plazo. El objetivo principal de la cirugía es mantener realineada la fractura con una adecuada estabilización hasta que se logre la consolidación.24 Los principales métodos quirúrgicos son: fusión instrumentada por vía anterior, posterior o combinada, asociada a gestos de descompresión, si es necesario.23 La estabilización anterior sola no proporciona resistencia contra la tensión de la columna posterior, lo que causa un aflojamiento, colapso del injerto óseo y aflojamiento o rotura de los fijadores internos asociados a tasas de fracaso más altas.25 Con el fin de evitar esto, se recomienda la estabilización posterior para tratar a pacientes con fracturas inestables que tienen riesgo de traslación.26 Para la mayoría de los pacientes con EA y fracturas de la columna vertebral, la fijación debe realizarse tres segmentos por encima y por debajo del cuerpo vertebral lesionado, lo que permitiría lograr una Buena eficacia clínica.23 Las fracturas cervicales son un cuadro muy inestable que comúnmente causa déficit neurológico progresivo.13,14 Luksanapruksa y cols. compararon los resultados quirúrgicos del abordaje posterior y los abordajes combinados para la reparación de fracturas cervicales en pacientes con EA y comunicaron que tanto el abordaje posterior como los abordajes combinados obtuvieron buenos resultados, incluida la mejoría del estado neurológico sin la necesidad de reoperación.15 Longo y cols.,27 en una revisión sistemática de 2015, mostraron que las fracturas cervicales eran más comunes en los hombres (94%) y que típicamente ocurrían en pacientes de mediana edad (media de la edad 59.2 años). Los niveles afectados fueron C6-7, C5-6 y C4-5. La mayoría tuvo una mejoría neurológica posoperatoria de, al menos, 1 grado de Frankel (78% con abordaje combinado, 79% con abordaje anterior y 70% con abordaje posterior). La tasa de complicaciones médicas posoperatorias fue del 19% (14% con el abordaje anterior, 26% con el abordaje posterior y 16% con el abordaje combinado), mientras que la tasa de complicaciones intraoperatorias fue del 16% (14% con el abordaje anterior, 15% con el abordaje posterior y 18% con el abordaje combinado).27
Conclusiones
Los pacientes con EA corren más riesgo de sufrir una fractura vertebral por traumatismo de baja energía que la población general. Es importante tener un alto nivel de sospecha ante un paciente con EA y un antecedente traumático que solo sufra dolor, para evitar las complicaciones neurológicas. En nuestro estudio, el promedio de días hasta el diagnóstico fue 12 y se relacionó con la falta de estudios o la mala calidad de estos.
En esta serie, el mecanismo de lesión más frecuente fue la hiperflexión con la consiguiente lesión de la banda de tensión posterior asociada o no con traslación.
Los antinflamatorios no esteroides brindarían un efecto protector frente al riesgo de sufrir una fractura vertebral en pacientes con EA. El tratamiento quirúrgico con fijaciones largas y liberación por vía posterior es el más utilizado. En nuestra serie, no se observaron complicaciones posquirúrgicas. Se cree necesaria una muestra con más pacientes.