Introducción
La enfermedad de Parkinson (EP) es un trastorno neurodegenerativo que afecta principalmente a adultos con una incidencia calculada de entre el 1% y el 4% de la población >60 años.1 Se caracteriza por una serie de manifestaciones de tipo motoras, como temblor, bradicinesias, rigidez muscular, así como también alteraciones en la marcha y la postura.2
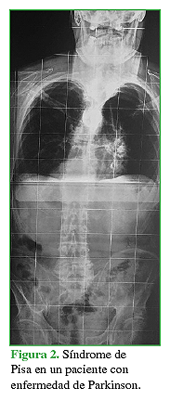
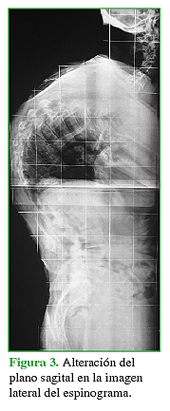
Se han descrito múltiples alteraciones espinales principalmente relacionadas con trastornos del equilibrio tanto en el plano coronal como en el sagital (Figuras 1,2,3).

Propia
Figura 1 Aspecto clínico y radiográfico de un paciente con desequilibrio coronal y sagital que sufre enfermedad de Parkinson.
En este tipo de pacientes, las deformidades posturales asociadas están relacionadas con el aumento del tono de los músculos axiales y de las extremidades acompañado de la disminución progresiva de la propiocepción neuronal.3,4 El 3-12,9% tiene camptocormia, se trata de una postura anormal con una marcada flexión de la columna toracolumbar que se incrementa con el tiempo y la fatiga durante el día y al caminar. Es una insuficiencia postural progresiva que disminuye en decúbito supino o en posición sentada, o se corrige cuando el paciente con EP se apoya contra una pared. Este cuadro se asocia no solo con la EP, sino que también puede observarse en pacientes con enfermedades por otras causas, como miopatías, miositis, atrofia multisistémica y trastorno de conversión. Por lo general, no hay anormalidades radiográficas o cambios estructurales que se refieran a ese tipo de disfunción neuromuscular.5
Al mismo tiempo, la EP genera una alteración del metabolismo fosfocálcico y la consecuente osteoporosis, esto aumenta las posibilidades de fracturas por aplastamientos vertebrales en forma espontánea y el consiguiente agravamiento de la deformidad.4
Por otra parte, al tratarse de una población generalmente adulta, los cambios degenerativos y la estenosis resultante del conducto vertebral alteran más la calidad de vida de estos pacientes.
En estos casos, la solución quirúrgica se considera un procedimiento muy demandante por su alta tasa de complicaciones y la frecuente necesidad de revisión quirúrgica.5,6
Se han logrado muy buenos resultados con la cirugía descompresiva mínimamente invasiva de la columna lumbar en pacientes con síntomas secundarios a la estenosis del conducto espinal y se indica, cada vez más, principalmente a pacientes con muchas comorbilidades.7
El objetivo de esta publicación es comunicar los resultados preliminares de una técnica quirúrgica descompresiva mínimamente invasiva de la columna lumbar en pacientes con canal estrecho y EP.
Materiales y Métodos
Se llevó a cabo un estudio retrospectivo en una serie de pacientes con diagnóstico de EP y canal lumbar estrecho asociado, que fueron sometidos a una descompresión mínimamente invasiva de la columna lumbar entre enero de 2015 y diciembre de 2017. Se analizó el síntoma predominante definiéndolo como síntomas de claudicación neurológica o signos radiculares. Se estudiaron los signos de déficit motor o sensitivo, así como también las deformidades posturales asociadas (camptocormia, torre de Pisa, anterocolis).
Se incluyó a pacientes con enfermedad, al menos, en estadio 3 según la clasificación de Hoehn-Yahr.8
Los pacientes fueron tratados como medida inicial con terapias de físicas de rehabilitación y, cuando la respuesta fue escasa, se realizaron bloqueos selectivos peridurales o radiculares orientados bajo tomografía computarizada según el síntoma predominante.
Todos fueron estudiados con radiografías estáticas y dinámicas, espinograma, tomografía computarizada y resonancia magnética.
La decisión de indicar la cirugía se tomó en forma multidisciplinaria, principalmente junto con el neurólogo tratante.
Se incluyeron pacientes con diagnóstico de EP y un canal lumbar estrecho, y cuyo síntoma predominante estaba dado por signos neurológicos de claudicación en la marcha o síntomas radiculares (cruralgia o ciática) y que respondían positivamente a los bloqueos selectivos bajo tomografía computarizada.
Se excluyó a aquellos cuyo síntoma principal era la lumbalgia o que tenían antecedentes de cirugía de columna, signos marcados de inestabilidad o deformidad segmentaria más inestabilidad y a quienes no respondían al tratamiento con bloqueos.
La técnica quirúrgica elegida fue una hemilaminectomía descompresiva mínimamente invasiva a nivel lumbar. Todos los procedimientos estuvieron a cargo del mismo equipo quirúrgico. Para la retracción, se utilizó un sistema tubular progresivo de fijación autoestática (Metrx,-Medtronic Inc.), los diámetros tubulares variaron de 18 a 22 mm. El campo se amplificó e iluminó con un microscopio OPMI Pentero 800 (Zeiss). Se registraron la duración del procedimiento, el tiempo promedio de internación y las complicaciones durante el procedimiento y en el posoperatorio.
Se evaluó el dolor en los miembros inferiores mediante la escala analógica visual (rango 1-10) antes de la cirugía, en el posoperatorio inmediato y al año de la intervención. La satisfacción del paciente se determinó con la escala de Weiner y los criterios de MacNab modificados al año de la cirugía. Todos tuvieron un seguimiento mínimo de 12 meses (promedio 24 meses, toda la serie).
Resultados
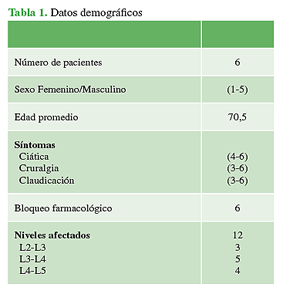
Se incluyó a seis pacientes (5 hombres y 1 mujer) con una edad promedio de 70.5 años (rango 65-78) antes de la cirugía, y una EP grados 3 y 4 de la Escala de Hoehn-Yahr para gravedad de la EP.
En los estudios por imágenes, el hallazgo más común fue la estenosis del conducto lumbar, principalmente a nivel L2-L3, L3-L4 y L4-L5.
Todos estuvieron internados menos de 24 h. La cantidad total de segmentos tratados fue 12 (media 2 niveles por paciente), el segmento más frecuente fue L3/L4 (41,6%, n = 5) seguido de L4/L5 (33,3%, n = 4) y L5/S1 (25%, n = 3). Los datos demográficos se resumen en la Tabla 1. El tiempo operatorio promedio fue de 120 min (rango 103-140).
Cuando se realizó una descompresión de hasta dos niveles se usó un solo abordaje (n = 5) y solo se recurrió a dos abordajes en un paciente con descompresión de tres niveles (n = 1).
No fue necesario administrar transfusiones y no se registraron complicaciones posoperatorias, como infección, reoperación por recidiva de los síntomas o lesiones durales. El cuadro sintomatológico preoperatorio mejoró en todos los pacientes, esto influyó en la mejoría de la calidad de vida sin interferir en la evolución natural de la enfermedad. Al año de seguimiento, no había signos de inestabilidad en los segmentos tratados, que fueron evaluados mediante radiografías en flexión y extensión.
El puntaje promedio en la escala analógica visual para dolor en los miembros inferiores fue de 8,60, mejoró a 2,6 en el posoperatorio inmediato y llegó a 2,8 al año de la cirugía (Figura 4).
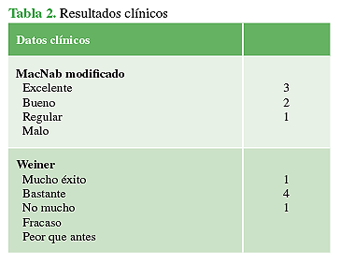
El 83,3% (n = 5) de los pacientes percibió el tratamiento quirúrgico como muy exitoso o bastante exitoso, según el cuestionario de Weiner, y lo recomendaría a otro individuo que lo requiera. Según la escala modificada de Mac-Nab, cinco de los seis pacientes consideraron los resultados quirúrgicos como buenos o excelentes y uno, como regulares (Tabla 2).
Discusión
En la bibliografía actual, no hay consenso sobre el manejo quirúrgico de la patología espinal en pacientes con EP, incluso es escasa y no hay un claro acuerdo.4,9,10,11,12
Las complicaciones biomecánicas relacionadas con la instrumentación son las responsables de las altas tasas de revisión, fundamentalmente seudoartrosis, infecciones, aflojamiento del implante y pérdida de la corrección con deformidad progresiva.1,3,7,9,13,14,15
No se han publicado artículos que recomienden la descompresión simple en pacientes con EP. En una serie de seis pacientes, Babat y cols. informan que, luego de descompresiones abiertas con laminectomía, todos tuvieron una mala evolución antes del año de la cirugía. Los pacientes de esta serie habían sido operados, porque tenían un canal lumbar estrecho, cinco fueron sometidos a descompresión, todos desarrollaron inestabilidad y requirieron fusión. El paciente 6 de la serie sometido a descompresión y fusión no instrumentada evolucionó con inestabilidad seudoartrosis.
En estos pacientes, la activación de factores de compensación lumbopélvicos está disminuida; por lo tanto, la retroversión pélvica, la disminución de la cifosis torácica y la flexión de las rodillas no generan una pérdida de la lordosis lumbar.9,16 Algunos autores han descrito este cambio morfológico de la pelvis como cifosis pélvica.13,17 Hay una tendencia a inclinarse hacia adelante, incluida la pelvis, probablemente debido a la degeneración muscular. Wunderlich y cols. han descrito casos en los que la deformidad desarrollada símil camptocormia se relacionaba con un proceso de características histopatológicas de miositis a nivel paravertebral; la resonancia magnética mostraba hiperintensidad y edema en la región paravertebral; la respuesta a la corticoterapia fue buena.18
En esta serie, no hubo pacientes con alteraciones posturales como las descritas en la bibliografía.
La serie más grande de casos con EP publicada incluye 48 pacientes sometidos a fusiones largas tratados en siete centros, durante 30 años, en Francia. Veinte de estos 48 pacientes fueron sometidos a cirugías de revisión. A pesar de la alta tasa de complicaciones y que solo un tercio de la muestra obtuvo buenos resultados, el 78% de la población estaba satisfecha con el resultado final.4,10
Las tasas de revisión varían del 60% al 86%, y las principales causas de revisión son la fatiga del implante, el pull-out de los tornillos, la degeneración del segmento adyacente y la infección de la herida quirúrgica.1,3,11
En nuestra serie, no hubo complicaciones relacionadas con infección de la herida quirúrgica, algunas series publicadas reportan una tasa de infección que oscila entre el 14% y el 17%.1,14
La indicación de cirugía parece no estar relacionada con el trastorno neurológico, parece estar más relacionada con el compromiso que sufren estos pacientes en su calidad de vida diaria y las dificultades para relacionarse en su entorno social, el tratamiento quirúrgico intenta lograr la independencia del paciente.4,11
No hemos encontrado publicaciones sobre la descompresión del canal lumbar mediante técnicas mínimamente invasivas en pacientes con EP. La mayoría describe resultados asociados a tratamientos quirúrgicos abiertos, correcciones con instrumentaciones y, en menor medida, descompresiones abiertas sin instrumentación, ninguna de estas opciones está exenta de complicaciones.1,3,4,9,13
Pensamos que se trata de una opción terapéutica válida teniendo en cuenta que estos pacientes están limitados e imposibilitados, tienen muchos síntomas y una enfermedad progresiva; reanudar sus actividades y recuperar la independencia representan un muy buen resultado clínico, con un daño mínimo sobre la musculatura posterior mediante la técnica mínimamente invasiva.
El elevado riesgo de reoperación y complicaciones se atribuye a una combinación del grave trastorno neuromuscular, la mala calidad ósea y a la cifosis del segmento adyacente que es el mecanismo más común de un resultado fallido.11,14,15
En esta serie, la principal ventaja fue que, pese a ser un reporte preliminar de casos, los pacientes evolucionaron, de manera favorable, sin complicaciones asociadas, con una mejoría significativa del dolor posoperatorio, sin agravamiento de los síntomas ni signos de inestabilidad posoperatoria al año de seguimiento.
La principal limitación es que se trata de una serie pequeña, con un tiempo promedio de valoración posoperatoria de 24 meses. Teniendo en cuenta ciertas características de estos pacientes, como la alteración del metabolismo fosfocálcico y el trastorno neuromuscular asociado, podría ser útil un seguimiento más prolongado para evaluar el comportamiento de los segmentos descomprimidos.
Conclusión
Frente a la complejidad que ofrecen los pacientes con EP y canal lumbar estrecho, las opciones terapéuticas actuales incluyen la cirugía de fusión y la descompresión abierta con una tasa alta de morbilidad y revisión. En este sentido, ofrecer una opción terapéutica mínimamente invasiva podría ser muy favorable para evitar las complicaciones mecánicas relacionadas con la instrumentación, disminuir las complicaciones y el tiempo de internación