Introducción
La enfermedad por el nuevo coronavirus (COVID-19) se expandió rápidamente desde los primeros contagios en Wuhan, China, hasta ser declarada pandemia por la Organización Mundial de la Salud, el 11 de marzo de 2020.
El contagio de persona a persona en grandes centros urbanos favoreció una rápida propagación del virus,1 lo que llevó a un aumento de la demanda de los servicios sanitarios y a su colapso en algunos países.2
Por supuesto, cada país e incluso cada ciudad experimenta, de manera diferente, los brotes en función de su preparación, capacidades, recursos e intervenciones implementadas.
Se estima que las comunidades y los entornos de atención médica deberán adaptarse durante algunos años.3 Una de las medidas adoptadas y que demostró mayor efectividad a la hora de disminuir la propagación viral fue el aislamiento social con la consiguiente interrupción de las actividades no esenciales.
Es probable que, en países en cuarentena, haya menos trauma, pero los accidentes y las lesiones osteoarticulares siguen ocurriendo.2,3
Junto con esto, es necesario adaptar el sistema de salud, modificando la atención habitual con el fin de reducir el riesgo de los pacientes, los familiares y los trabajadores de la salud, siempre teniendo en cuenta no descuidar la atención de otros cuadros y haciendo hincapié en el balance riesgo/beneficio de retrasar la atención de enfermedades habituales.2
En la Argentina, el 19 de marzo, se decretó el “Aislamiento Social, Preventivo y Obligatorio” que fue sumamente estricto las primeras dos semanas y ha ido sufriendo extensiones con modificaciones y flexibilizaciones que aumentaron progresivamente la circulación de personas.
Según informa el Ministerio de Salud, hasta el 14 de junio, se han diagnosticado 31.564 casos de COVID-19, la mayoría en la Ciudad Autónoma de Buenos Aires y el Área Metropolitana de Buenos Aires.4
La provincia de Córdoba, segunda provincia con mayor población del país (INDEC, censo 2010) había confirmado 495 casos en el mismo período, en su gran mayoría, en la ciudad capital.
Desde el inicio de la pandemia y su curso por diferentes países, se han recomendado y se han reportado experiencias en cuanto a la adaptación de los Servicios de Ortopedia y Traumatología para colaborar con el sistema sanitario y brindar atención a la demanda que se genere.
Como especialistas en Ortopedia y Traumatología infantil, que se desempeñan en una institución de tercer nivel de atención, elegida como centro de referencia para pacientes con COVID-19, tuvimos que diagramar protocolos de atención en emergencias, consulta externa y cirugía, con el objetivo de dar respuesta a la demanda que surgiera protegiendo siempre al paciente, a su familia y a nuestro propio equipo de salud.
El objetivo de este artículo es proporcionar una visión general del impacto en la atención y nuestra experiencia en este particular contexto, así como de la evaluación de los motivos de consulta, los mecanismos de trauma, las lesiones habituales y el tratamiento en épocas de Aislamiento Social, Preventivo y Obligatorio. El fin último es identificar aspectos positivos y aquellos por mejorar para futuras planificaciones en contextos de este tipo.
Materiales y Métodos
A partir del decreto de aislamiento y el inicio de la cuarentena, en el Servicio de Ortopedia y Traumatología, se tomaron diferentes decisiones con el propósito de mantener la atención de pacientes, por su urgencia o porque el retraso del tratamiento implicaría un deterioro importante del cuadro, y al mismo tiempo, proteger a todos los implicados en el proceso de una exposición innecesaria y de un posible contagio. Se registraron todas estas decisiones en un protocolo detallado y se generaron equipos de trabajo por guardia de 24 horas.
Se realizó el registro de consultas diarias (consultorio, cirugía y Guardia). En cuanto al consultorio, se tuvieron en cuenta la cantidad de consultas diarias y los motivos más frecuentes de consulta.
Con respecto a las atenciones por Guardia, se registró diariamente a los pacientes teniendo en cuenta la edad, el sexo, la presencia o no de traumatismo, el lugar del trauma, el mecanismo de trauma o el motivo de consulta, el diagnóstico y el tratamiento efectuado.
Toda esta información se recabó entre el 15 de abril y el 31 de mayo inclusive.
Se comparó la cantidad de pacientes atendidos con las flexibilizaciones y el aumento de la circulación. Asimismo, se comparó la cantidad de pacientes atendidos en igual período de 2019.
Resultados
Se armaron cinco equipos de dos traumatólogos por día, cada equipo realizaba guardias de 24 horas, inclusive los fines de semana. A su vez, se generó un cronograma de refuerzos con el resto del personal para cubrir semanalmente de lunes a viernes (solo debían asistir en caso de cirugía pendiente del día anterior para cubrir la atención externa durante el procedimiento quirúrgico).
Se suspendieron los turnos programados por consultorios externos, pero estos permanecieron abiertos para atender los controles de fracturas, a pacientes posquirúrgicos y oncológicos.
En el período registrado, se atendió a 120 pacientes por consultorios externos. El 80% de esas atenciones fueron por control de fracturas y pacientes posquirúrgicos (algunos atendidos antes de la cuarentena). El porcentaje restante incluyó controles oncológicos (5%), tratamientos previos (10%) y consultas ortopédicas (5%).
En igual período de 2019, se realizaron 550 consultas por consultorios externos: el 60% por control de fracturas y pacientes en el posoperatorio, y el 40% por problemas ortopédicos (columna 10%, tumores 5%, Neuroortopedia 5%, cadera 10%, otros 10%).
De igual manera, se suspendieron las cirugías programadas. En el período estudiado, se realizaron 33 procedimientos quirúrgicos: 14 (42,4%) por fracturas supracondíleas del codo; tres (9%), por fracturas del cóndilo lateral; siete (21,2%), por otras fracturas (una femoral). El resto fueron infecciones osteoarticulares y un recambio protésico tumoral por rotura del implante.
En 2019, siempre en el mismo período, se realizaron 118 procedimientos quirúrgicos entre cirugías programadas y urgencias.
Con respecto a la atención por Guardia, se asistió a 185 pacientes; el 62,2% eran varones (n = 115) y el 37,8%, niñas (n = 70). La distribución por edad fue 89 pacientes (48,1%) de 0 a 5 años, 68 (36,7%) de 6 a 10 años y 28 (15,1%) >10 años. En el mismo período de 2019, se asistió a 935 pacientes por Guardia. No contamos con la discriminación de este período.
La cantidad y la progresión de pacientes por día se registran en la Figura 1. De ellos, 160 (86,5%) tenían un traumatismo previo y 25 (13,5%) no habían sufrido un traumatismo.
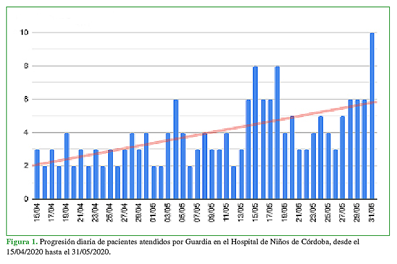
Figura 1 Progresión diaria de pacientes atendidos por Guardia en el Hospital de Niños de Córdoba, desde el 15/04/2020 hasta el 31/05/2020.
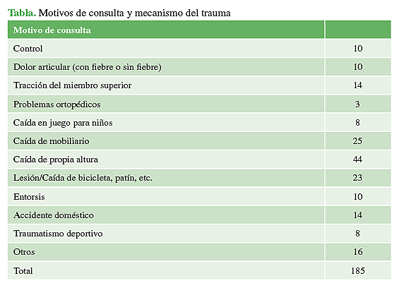
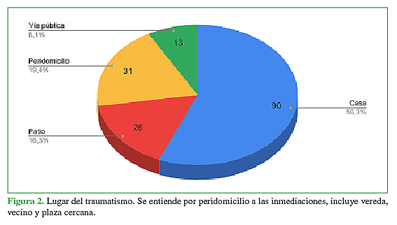
Los motivos de consulta se enumeran en la Tabla, el más frecuente fue caída de propia altura (n = 44). En la Figura 2, se detallan el lugar del traumatismo.
Propia
Figura 2 Lugar del traumatismo. Se entiende por peridomicilio a las inmediaciones, incluye vereda, vecino y plaza cercana.
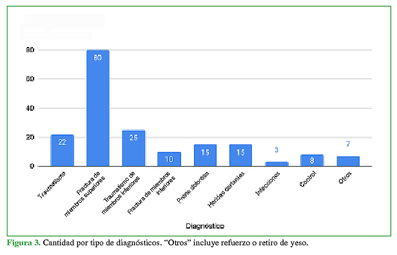
El diagnóstico más frecuente fue, con gran diferencia, fractura de miembro superior (43,25%, n = 80), seguido de traumatismos sin fractura tanto del miembro inferior (n = 25) como del miembro superior (n = 22). El resto de los diagnósticos se muestra en la Figura 3.
En la Figura 4, se detallan las fracturas de miembros superiores. En 2019, hubo 201 fracturas supracondíleas, lo que arroja un promedio de 16,75 por mes.
Con respecto a las fracturas de miembros inferiores, en el período estudiado, se trataron cinco fracturas de fémur, una de ellas quirúrgica y el resto tratadas con yeso. Además, hubo dos fracturas de tibia, una de maléolo medial, una de peroné y una fractura expuesta de calcáneo por accidente en motocicleta.
No hubo contagios entre el personal del Servicio ni fue necesario aislar a ninguno de los miembros del equipo.
Discusión
Un contexto cambiante requiere rápida adaptación. Muchos Servicios debieron modificar sus esquemas de atención para dar respuesta a la demanda en tiempos de pandemia. Ortopedia y Traumatología no está exento y tiene la particularidad de que, pese a no atender directamente a pacientes comprometidos por COVID-19, debe estar preparado para recibir y tratar las urgencias. Se estima que, al disminuir la circulación, disminuye el trauma, pero aun así, sigue siendo un motivo de consultas en los servicios de emergencia.2,3,5,6,7,8,9,10,11,12,13,14
Adaptar el sistema implica proteger al personal, al paciente y a sus familiares en el proceso de atención de los enfermos con lesiones traumatológicas y ortopédicas que no se puedan postergar; disminuir el uso de recursos para colaborar con el sistema sanitario en general y evitar exposiciones innecesarias.5,14
Dividir el Servicio en grupos de trabajo es una medida que disminuye la exposición del personal, las posibilidades de infección cruzada con el resto del equipo y permite realizar una autocuarentena. Farrell y cols. recomiendan disponer de un equipo de respaldo para cuando los grupos estén sobrepasados o se hayan contagiado.2
El Hospital de Niños de la ciudad de Córdoba forma parte del polo sanitario que fue destinado a la atención de pacientes con sospecha o diagnóstico de COVID-19. Se restringió la circulación de la población general y se acondicionaron hospitales periféricos para atender a pacientes sin COVID-19.
El Servicio de Ortopedia y Traumatología pediátrica es el único del sistema sanitario público provincial; por lo tanto, habitualmente, recibe derivaciones de todo el territorio. Por este motivo, debió adaptarse a la situación para seguir brindando atención.
Como es de esperar, durante la pandemia, disminuyen las consultas habituales y permanece la demanda ante casos más críticos y serios, como tumores, trauma, infecciones y complicaciones posoperatorias.10
Si comparamos la cantidad de consultas externas y cirugías con la del mismo período de 2019, hubo una drástica disminución del 80%. En la bibliografía, también se informa el retraso de la consulta, de manera significativa, hasta en el 35% de los pacientes.11 Este dato no fue contrastado en nuestro estudio.
La institución tomó la decisión de suspender todas las cirugías programadas (aun las ambulatorias), solo estaban permitidas aquellas que, por su retraso, significaran un gran deterioro de la condición del paciente. Con respecto a esto, a diferencia de nuestra institución, algunos centros consideran seguros los procedimientos ambulatorios necesarios, con medidas de protección y no los interrumpieron.1,2,6, 15
La mayor cantidad de nuestras cirugías en el período estudiado fueron por fracturas supracondíleas. La cantidad se mantuvo constante comparada con la de igual período de 2019.
La cantidad de consultas por Guardia disminuyó un 70% con respecto a igual período del año anterior. La disminución fue más marcada al comienzo del registro, lo que coincidió con la etapa más dura de confinamiento; se observó un aumento de la demanda y las fracturas acompañando las flexibilizaciones. Esto se demuestra comparando la primera semana de registro (confinamiento estricto con circulación solo del personal esencial), cuando el promedio de atención fue de tres pacientes por día, con la última semana (fase 3 de apertura, salidas recreativas y actividad comercial), que arroja un promedio de 6,43 pacientes diarios.
Si bien es difícil contrastar esto con los reportes mundiales debido a la disparidad de las medidas de restricción aplicadas, varios autores mencionan la disminución de casos durante la pandemia y el confinamiento.2,6,8,11
Por el contrario, Hernigou y cols. comunican un aumento del trauma en los niños. También advierten que el confinamiento con familias que se quedan juntas en la casa aumenta las posibilidades de negligencia y fracturas infantiles.12
En nuestra serie, solo se registró a un paciente con diagnóstico de fractura humeral y sospecha de maltrato. Por lejos la gran mayoría de las consultas fueron por traumatismo previo (86,5%), seguidas de infecciones y controles posteriores a un tratamiento. Esto también muestra una correlación con las experiencias de otras instituciones.1,5,8,11-13
En tiempos de confinamiento, con restricciones a la circulación, no debe llamarnos la atención que el lugar del traumatismo fuera, con diferencia, dentro del domicilio (56,3%) y, si incluimos el patio del domicilio, el porcentaje asciende al 72,6%.
Los diagnósticos más habituales no variaron con los de la práctica común, el miembro superior fue el segmento más afectado y las fracturas de muñeca fueron las más frecuentes.16
Sí llama la atención la cantidad de fracturas supracondíleas registradas que casi igualaron en número a las fracturas de muñeca (23 vs. 24). Es posible que este aumento en la relación con respecto a las estadísticas habituales históricamente publicadas se deba a que otros centros absorbieron parcialmente los casos menores (p. ej., fracturas de muñeca sin desplazamientos).
Muchos centros sugieren el seguimiento por telemedicina. En nuestro medio, no fue posible debido a la falta de infraestructura necesaria para realizarlo.1,2,6,7,10,11,16,17,18,19
Conclusiones
En situaciones de emergencia sanitaria, es necesario adaptar, de manera rápida y eficaz, los Servicios, con el fin de colaborar brindando atención, sin aumentar la tensión sobre el sistema sanitario, preservando, de igual manera, al paciente y al personal.
Se recomienda dividir al equipo en grupos de trabajo y fomentar la telemedicina, si es posible.
Si bien la cantidad de pacientes se ve afectada directamente por el confinamiento, se debe estar preparado para seguir atendiendo traumatismos frecuentes en los niños y sus fracturas habituales, como así también estar atento a la aparición de infecciones osteoarticulares y no descuidar la atención de enfermos con cuadros crónicos que no pueda ser postergada.