INTRODUCCIÓN
El bloqueo periférico es una modalidad de anestesia por la cual se inyecta un anestésico local alrededor de un nervio, bloqueando su función sensitiva y motora. Permite realizar cirugías en pacientes de alto riesgo al disminuir las posibles complicaciones de una anestesia general. Es un procedimiento de bajo riesgo, muy eficaz para manejar el dolor después de un procedimiento ambulatorio y evita la estancia hospitalaria o disminuye su duración.
La mayoría de los estudios sobre bloqueos periféricos para cirugía de pie y tobillo hacen referencia a bloqueos proximales en el hueco poplíteo o distales al tobillo, a cargo de anestesiólogos.1,2,3 En 1992, Myerson y cols. publican una serie de pacientes a los que se les realizó un bloqueo de tobillo para una cirugía de pie y tobillo, y la tasa de éxito fue del 95%.4Las ventajas de esta técnica incluyen el control del dolor agudo posquirúrgico, la rápida deambulación, la ausencia de efectos adversos de los opioides y los antinflamatorios no esteroides,5 y proporcionar una mejor analgesia posquirúrgica que los opioides6. Además, mejoraría los resultados funcionales a corto y mediano plazo.1
Nuestro objetivo principal fue describir la técnica de bloqueo supramaleolar de tobillo a cargo de un traumatólogo y el objetivo secundario, evaluar nuestra experiencia con esta técnica en los últimos cinco años.
MATERIALES Y MÉTODOS
Se llevó a cabo un estudio observacional retrospectivo de los últimos cinco años. En este período, operamos a 1714 pacientes con una enfermedad de tobillo y pie, y a 1286 (75%) se les realizó un bloqueo supramaleolar de tobillo.
Se excluyó del análisis a pacientes con cirugía previa, cirugías bilaterales, neuropatía periférica, diabetes, enfermedad vascular o infección activa en la zona en donde se aplican las inyecciones de anestésicos locales, y a tabaquistas. La muestra incluyó a 771 pacientes (60%) a quienes se les había realizado un bloqueo supramaleolar de tobillo antes de la cirugía.
Técnica de bloqueo supramaleolar de tobillo
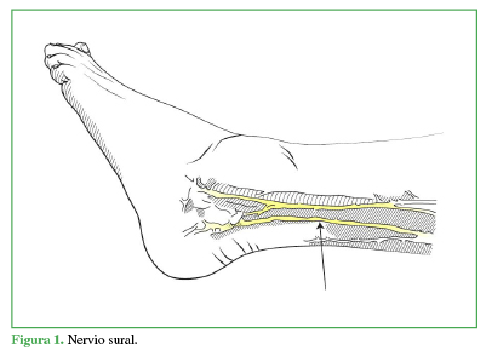
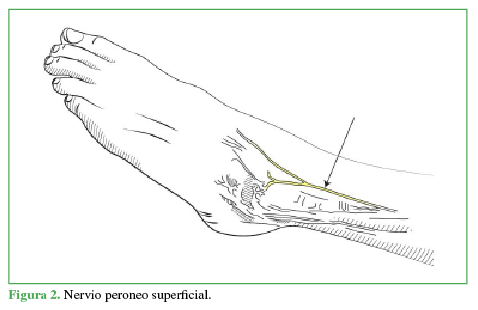
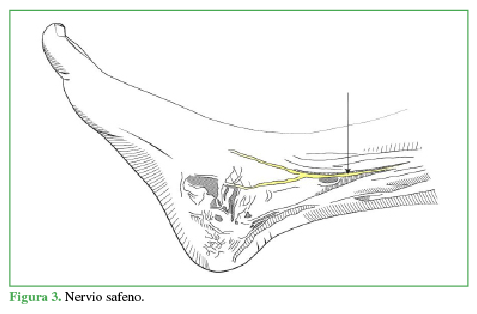
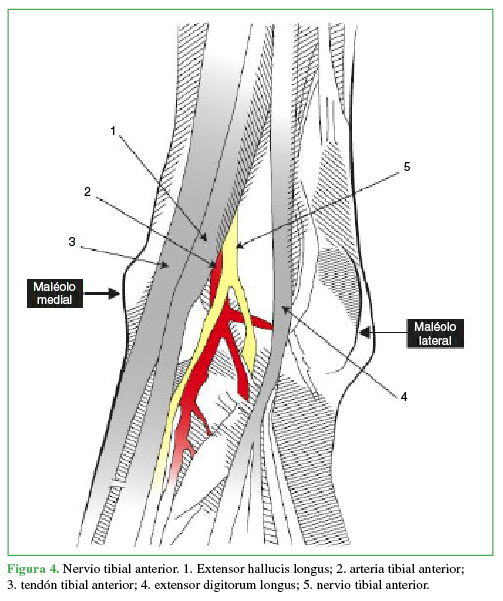
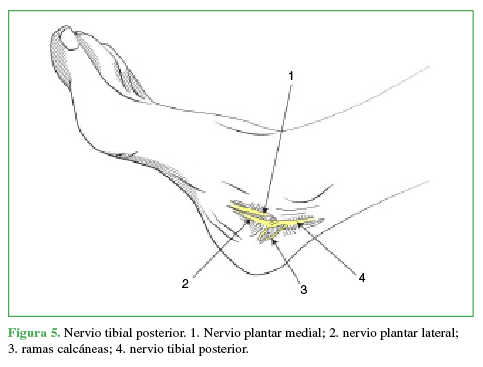
La inervación sensitiva articular y de la piel del pie y el tobillo está dada por ramas del nervio femoral y el nervio ciático, son cinco nervios, tres superficiales: sural (Figura 1), peroneo superficial (Figura 2) y safeno (Figura 3), y dos profundos: tibial anterior (Figura 4) y tibial posterior (Figura 5).7,8,9
El bloqueo se realiza con el paciente bajo una sedación suave (midazolam) y antes de colocar el manguito hemostático. Se tienen en cuenta las referencias anatómicas y se efectúa de medial a lateral: nervio tibial posterior, safeno, tibial anterior, peroneo superficial y sural.
Antes de inyectar los agentes anestésicos locales, se procede al lavado y la asepsia del tobillo con una solución de gluconato de clorhexidina al 2% y alcohol isopropílico al 70%, y se colocan los campos con técnica estéril.
El bloqueo se realiza a nivel supramaleolar, pero si se trata de una artroscopia de tobillo, es más proximal. Se administra una combinación de lidocaína al 2% con bupivacaína al 0,5% en partes iguales para un volumen final de 40 ml. Se instilan 15 ml en el nervio tibial posterior, 10 ml en el nervio tibial anterior y 5 ml para los nervios safeno, peroneo superficial y sural. La instilación se efectúa en forma puntual, adyacente al nervio por bloquear, aspirando previamente.
Propia
Figura 4 Nervio tibial anterior. 1. Extensor hallucis longus; 2. arteria tibial anterior; 3. tendón tibial anterior; 4. extensor digitorum longus; 5. nervio tibial anterior.
Propia
Figura 5 Figura 5. Nervio tibial posterior. 1. Nervio plantar medial; 2. nervio plantar lateral; 3. ramas calcáneas; 4. nervio tibial posterior.
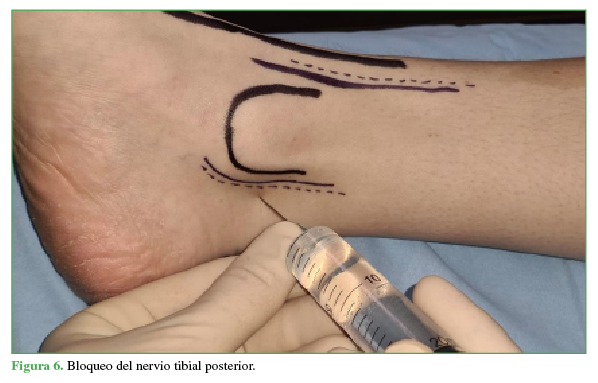
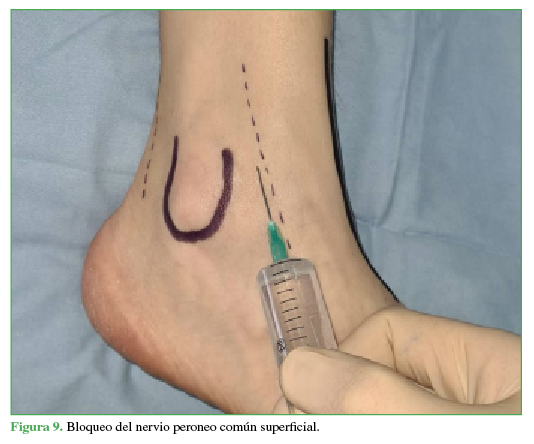
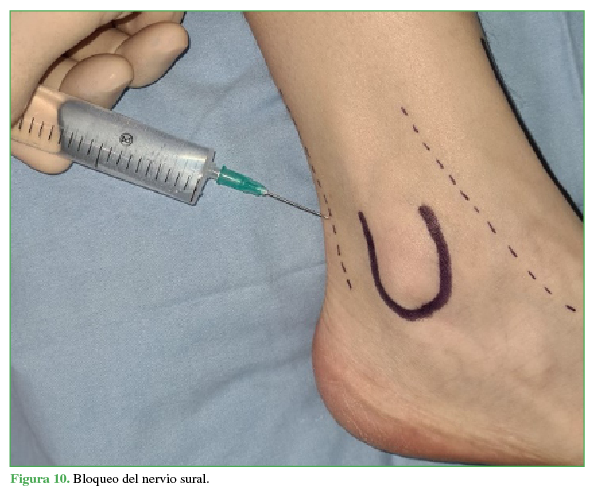
Se coloca al paciente en posición supina, al principio, en rotación externa para luego alcanzar la rotación interna a medida que se bloquean sucesivamente todos los nervios del tobillo. Para el bloqueo del nervio tibial posterior (15 ml), se rota la pierna externamente, se toma como referencia el pulso de la arteria tibial posterior y se ubica el nervio posterior a esta (Figura 6). El nervio safeno (5 ml) se localiza a nivel subcutáneo adyacente a la vena safena (Figura 7); el nervio tibial anterior (10 ml), en la profundidad de la cara anterior de la tibia entre el tendón del extensor hallucis longus y el tibial anterior (Figura 8). Se puede visualizar el nervio peroneo superficial (5 ml), de manera directa, a nivel subcutáneo, invirtiendo el pie (Figura 9). Al nervio sural (5 ml) se lo bloquea, de forma subcutánea, inmediatamente anterior al tendón de Aquiles (Figura 10).
Para iniciar la cirugía, se toma como referencia del comienzo de la acción de los agentes anestésicos, la vasodilatación periférica acompañada de eritema, lo que nos asegura una correcta anestesia y la tolerancia al manguito hemostático colocado en el tobillo.
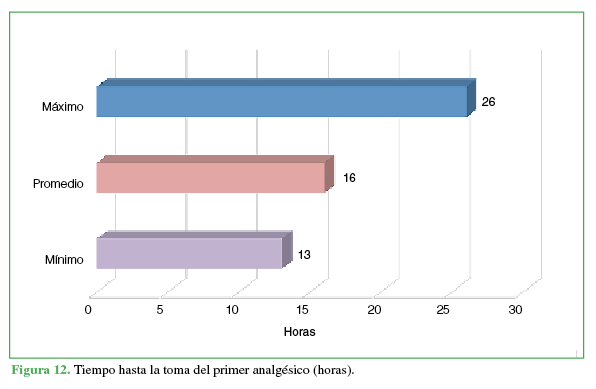
Se evaluó la duración del bloqueo utilizando como marcador de su finalización la percepción de dolor expresada en horas, la escala analógica visual (EAV) de dolor a las 24 h de la cirugía (puntajes mín. 0 y máx. 10), el tiempo hasta la toma del primer analgésico (horas) y el grado de satisfacción del paciente (muy satisfecho, satisfecho, poco satisfecho).
Se entregó una planilla a cada paciente antes de la cirugía y se le recordó, mediante una llamada telefónica, que debía completarla. Las planillas completas con los datos de cada paciente se recolectaron en el primer control posoperatorio.
RESULTADOS
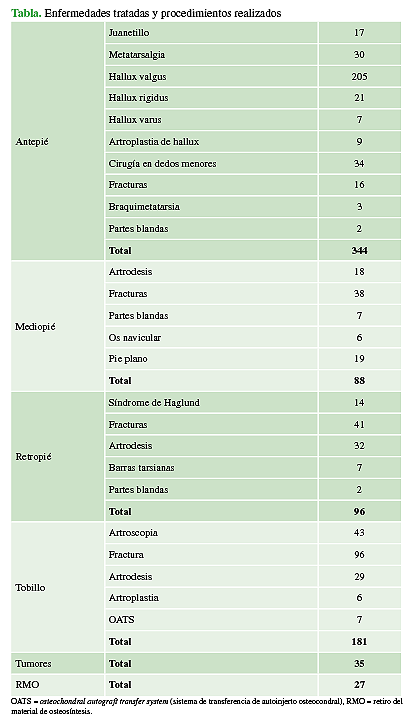
De los 771 pacientes incorporados en este estudio, 418 eran mujeres y 353, hombres. La edad promedio era de 47 años (mín. 17, máx. 88). En la Tabla, se detallan las enfermedades tratadas y los procedimientos realizados con esta técnica de bloqueo.
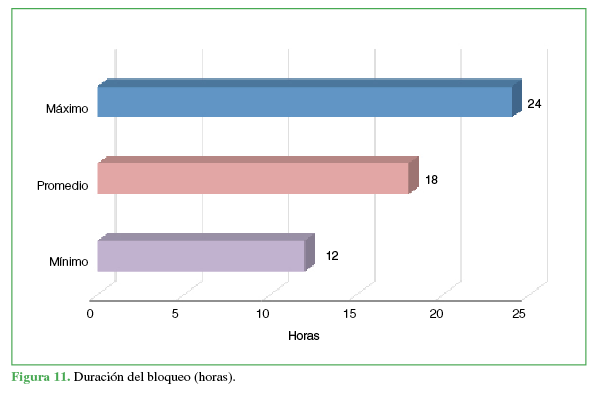
Todos tuvieron una analgesia completa por, al menos, 12 h (duración promedio: 18 h, mín. 12 h, máx. 24 h) (Figura 11), el puntaje promedio en la EAV a las 24 h fue de 1,4 (mín. 0, máx. 3), el tiempo promedio hasta la toma del primer analgésico fue de 16 h después de la cirugía (mín. 13 h, máx. 26 h) (Figura 12).
En cuanto al grado de satisfacción con el bloqueo y el dolor percibido en las primeras 24 h, el 89% estaba muy satisfecho; el 10%, satisfecho y el 1%, poco satisfecho.
Un paciente tuvo parestesias en la región del nervio tibial anterior (primer espacio interdigital), que persistieron durante seis semanas, y no requirió tratamiento farmacológico ni quirúrgico. No hubo casos de toxicidad sistémica por los anestésicos locales, ni infección en el sitio de la infiltración.
DISCUSIÓN
El bloqueo periférico permite realizar cirugías en pacientes de alto riesgo y así disminuir las posibles complicaciones de una anestesia general. Las ventajas del bloqueo de tobillo incluyen el control del dolor agudo posquirúrgico, la deambulación y la movilización rápidas,1,2,5 y proporcionar una mejor analgesia posquirúrgica que los opioides6. Además, mejoraría los resultados funcionales a corto y mediano plazo.1
El bloqueo de tobillo inhibe la señal de dolor agudo desde el sitio quirúrgico hacia la médula espinal y disminuye la sensibilización del sistema nervioso central; 10de esta forma, contribuye a prolongar el tiempo hasta la toma de analgésicos posoperatorios, disminuir la dosis requerida y previene efectos secundarios asociados a su consumo.1,2Asimismo, mejoran los puntajes de dolor posquirúrgico y de satisfacción del paciente. El manejo inadecuado del dolor posoperatorio es un factor de riesgo para el desarrollo de dolor crónico y puede influir en la aparición de resultados funcionales deficientes.11
En 1983, Sarrafian y cols. publicaron una serie de 50 casos de bloqueo periférico distal al tobillo con bupivacaína administrada por un anestesiólogo. Comunican un inicio de la acción de aproximadamente 20-25 min y una duración de entre 10 y 25 horas.5 Myerson y cols. describen una serie de 1295 pacientes a quienes administraron la combinación de lidocaína y bupivacaína para el bloqueo. La duración promedio del bloqueo fue de 9 h (mín. 6 h, máx. 28 h) y una tasa de satisfacción del paciente con el procedimiento del 87%.4
Kir y cols. llevaron a cabo un estudio en 60 pacientes para comparar el puntaje de la EAV y el tiempo hasta la toma del primer analgésico en pacientes operados solo con anestesia general y en aquellos que recibieron, además de la anestesia general, un bloqueo de tobillo con bupivacaína a cargo de un anestesiólogo. Determinaron el puntaje de la EAV a las 24 h y el resultado promedio fue de 1,3 para pacientes con bloqueo y refieren una mayor latencia hasta la toma del primer analgésico en este mismo grupo, aunque no cuantificaron el registro.1
En nuestro estudio de 771 pacientes, la analgesia completa duró un promedio de 18 h y el puntaje promedio de la EAV a las 24 h de la cirugía fue de 1,4, con una tasa de satisfacción superior al 90% por parte del paciente respecto al dolor percibido en las primeras 24 horas. Al comparar nuestros resultados con los de otras series de casos, coinciden con todos los parámetros determinados.1,4,5
El bloqueo periférico se realiza bajo una sedación mínima, la American Society of Regional Anesthesia and Pain Medicine (ASRA) no lo recomienda con sedación profunda, ya que están ausentes los posibles signos de daño nervioso,12 y recomienda su administración antes de colocar el manguito neumático.
Para el bloqueo de tobillo administramos la combinación de lidocaína al 2% con bupivacaína al 0,5% en un volumen total de 40 ml; esta combinación de agentes anestésicos sumada al volumen utilizado nos permite, mediante imbibición, bloquear los nervios y evitar así lesiones traumáticas. Tampoco buscamos generar parestesias para localizar los nervios, ya que aumentarían las posibilidades de daño neurovascular.5 La incidencia de síntomas de lesión nerviosa a largo plazo es del 0,7%.2,13,14
Otras complicaciones descritas incluyen la toxicidad sistémica por anestésicos locales, cuya incidencia oscila entre el 7,5% y el 20% por cada 10.000 bloqueos2,13,14 y la infección en el sitio de la inyección, complicación infrecuente y, en gran medida, asociada a catéteres de infusión continua en pacientes hospitalizados (incidencia 0-3,2%).2,12,14
Al realizar el bloqueo de tobillo con la combinación de agentes anestésicos antes de la cirugía, se logra una anestesia de inicio rápido, la lidocaína tiene un tiempo de latencia de entre 3 y 10 min13,14 y la duración es prolongada, porque el tiempo de acción de la bupivacaína es de entre 400 y 450 min,13,14 lo que permite realizar cirugías ambulatorias con más comodidad para el paciente, reducir el consumo de analgésicos en el posoperatorio, prolongando el tiempo hasta la toma del primer analgésico y así evitar sus posibles complicaciones; el grado de satisfacción con la analgesia durante las primeras 24 h del posoperatorio es alto.