INTRODUCCIÓN
La espondilodiscitis es una infección que afecta la columna vertebral, más específicamente el platillo vertebral (osteomielitis) y el disco intervertebral (discitis). Es la principal manifestación de la osteomielitis hematógena en pacientes >50 años. En la actualidad, su prevalencia está aumentando debido a la prolongación de la esperanza de vida y los fármacos inmunosupresores.1,2
Algunos de los cuadros que aumentan el riesgo de sufrir esta infección son: foco infeccioso o bacteriemia, insuficiencia renal crónica, diabetes, inmunodepresión, enfermedad oncológica, cirugía previa, trasplante renal, infección por el virus de la inmunodeficiencia humana/sida, edad avanzada, hemodiálisis, adicción a drogas intravenosas, catéteres, corticoterapia, alcoholismo, cirrosis hepática, fibrosis pulmonar, obesidad, enfermedad tuberculosa, enfermedades reumatológicas, iatrogenia.2,3,4,5,6,7
Habitualmente se suele tratar la infección con antibióticos sin necesidad de cirugía. Se evalúa una cirugía si la respuesta al tratamiento conservador es mala, hay deformidad espinal progresiva, inestabilidad y déficit neurológico.8
Se dispone de varios tratamientos quirúrgicos que dependen de las condiciones clínicas de cada paciente y las características propias de la enfermedad. En 2007, Ito y cols. describen una serie de 15 pacientes con espondilodiscitis lumbar sometidos a desbridamiento quirúrgico mediante un abordaje posterolateral endoscópico con excelentes resultados.9
La cirugía endoscópica de columna fue descrita por Kambin, en 1973 y, desde entonces, las indicaciones y la tecnología disponible fueron evolucionando.10 Hoy varias empresas fabrican y distribuyen diversos equipos de endoscopia, lo que facilita su acceso y estimula la tendencia a emplear dichas técnicas.
Se ha demostrado que las técnicas endoscópicas logran, al menos, los mismos resultados para el tratamiento de cuadros discales lumbares cuando se las compara con las técnicas convencionales.11,12,13 A esto, se suma que la incisión para la técnica uniportal suele medir entre 6 y 8 mm, según el tipo de cánula que se utilice, lo cual reduce los daños iatrogénicos provocados en la cirugía convencional.
De acuerdo con el consenso internacional para la publicación de reportes de casos de las guías SCARE,14 se comunica el caso de un paciente con múltiples comorbilidades que sufre dolor lumbar intenso compatible con un cuadro de espondilodiscitis y se presenta una breve revisión bibliográfica.
Caso clínico
Hombre de 62 años de edad, con antecedentes de tabaquismo, cáncer de próstata, enfermedad renal crónica (nefrectomía izquierda) que recibe tratamiento de sustitución renal con hemodiálisis intermitente tres veces por semana. En los últimos tres meses, sufrió una pielonefritis derecha asociada a insuficiencia renal crónica reagudizada, que progresó, en el último mes, a un cuadro de shock séptico por Candida tropicalis y Pseudomonas aeruginosa. Acudió a la consulta por un cuadro de lumbalgia intensa de un mes de evolución. El paciente dio su consentimiento informado escrito para la publicación de esta información.
Hallazgos clínicos
Se detectó dolor lumbar agudo (escala analógica visual 9/10) asociado a parestesias en los miembros inferiores. El paciente refería que los síntomas empeoraban con la actividad y también en reposo. No tenía dolor a la palpación de espinosas toracolumbares y los arcos de movilidad cervical y lumbar eran completos. Se observó hiporreflexia de L4 y S1 derecha, el resto sin particularidades. La sensibilidad estaba conservada y era simétrica en dermatomas de L1 a S1.
Evaluación diagnóstica
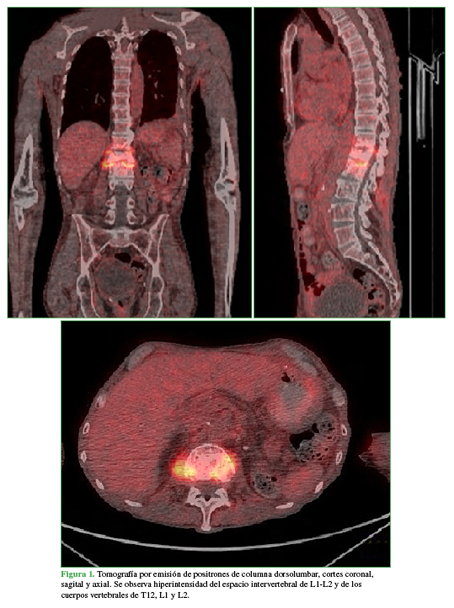
Debido a los antecedentes oncológicos, se realizó una tomografía por emisión de positrones que mostró una hipercaptación en cuerpos vertebrales de T12, L1 y L2 y en el disco intervertebral de L1-L2 (Figura 1).
A su vez, se realizó una resonancia magnética sin contraste, debido a la enfermedad renal severa, que reveló hiperintensidad de L1-L2 y se descartó un cuadro compresivo (Figura 2).
Los análisis de laboratorio arrojaron valores altos de reactantes de fase aguda (velocidad de sedimentación globular 110 mm/h y proteína C reactiva 6,66 mg/dl).
Intervención terapéutica
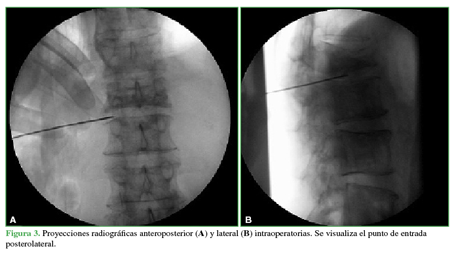
Ante las comorbilidades del paciente, la ausencia de un diagnóstico de certeza y la mala evolución, se indicó una endoscopia con fines diagnóstico y terapéutico. El procedimiento se efectuó bajo sedación anestésica, con un abordaje posterolateral izquierdo uniportal a 10 cm de la línea media a nivel de L1-L2 (Figura 3).
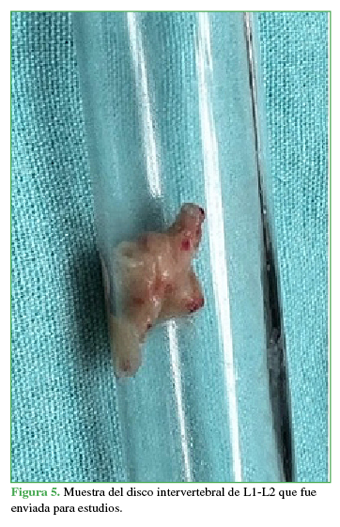
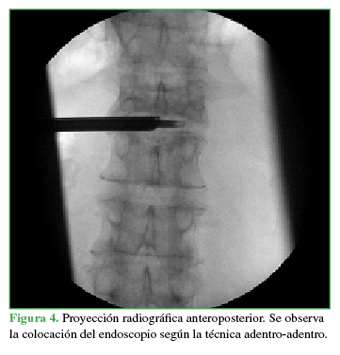
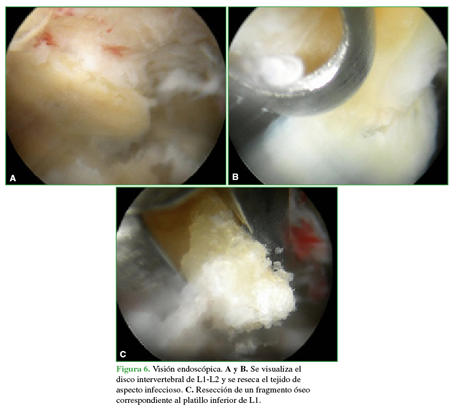
Se utilizó la técnica adentro-adentro (Figura 4) que consiste en trabajar dentro del disco mediante la colocación de la cánula intradiscal. Se procedió a tomar muestras del disco intervertebral de L1-L2 y del platillo vertebral inferior de L1 y del superior de L2 (Figuras 5 y 6). Se enviaron muestras al laboratorio para cultivo y estudio anatomopatológico. Se empleó un sistema de endoscopia de la compañía RIWOspine® que cuenta con un sistema de irrigación-aspiración continua. El procedimiento duró 17 minutos.
Se inició el tratamiento empírico con meropenem y daptomicina. La rehabilitación comenzó con bipedestación, el paciente tuvo una buena tolerancia a las 12 h de la cirugía con el uso de un corsé toracolumbar.
Propia
Figura 1 Tomografía por emisión de positrones de columna dorsolumbar, cortes coronal, sagital y axial. Se observa hiperintensidad del espacio intervertebral de L1-L2 y de los cuerpos vertebrales de T12, L1 y L2.

Propia
Figura 2 Resonancia magnética de columna lumbosacra, corte sagital. A. Secuencia STIR. B. Secuencia ponderada en T1. C. Secuencia ponderada en T2. Se observan imágenes compatibles con espondilodiscitis de T12, L1 y L2.
Propia
Figura 3 Proyecciones radiográficas anteroposterior (A) y lateral (B) intraoperatorias. Se visualiza el punto de entrada posterolateral.
Propia
Figura 4 Proyección radiográfica anteroposterior. Se observa la colocación del endoscopio según la técnica adentro-adentro.
Propia
Figura 6 Visión endoscópica. A y B. Se visualiza el disco intervertebral de L1-L2 y se reseca el tejido de aspecto infeccioso. C. Resección de un fragmento óseo correspondiente al platillo inferior de L1.
Evolución y resultados
El paciente evolucionó favorablemente. A las 48 h, refirió un alivio significativo del dolor (escala analógica visual 2/10). En todas las muestras, se aisló Pseudomonas aeruginosa a las 48 h y se ajustó el tratamiento antibiótico con meropenem por vía intravenosa. Los valores de reactantes de fase aguda habían mejorado significativamente después de la cirugía.
Debido a la buena evolución clínica, el paciente fue dado de alta a los siete días del procedimiento, con indicación de antibióticos por vía intravenosa, durante tres semanas y por vía oral, durante tres meses.
El paciente fue controlado con exámenes clínicos y de laboratorio (hemograma completo, velocidad de sedimentación globular y proteína C reactiva) por parte de los equipos de infectología y cirugía de columna. A los tres meses, acudió a la consulta y refirió dolor dorsolumbar (escala analógica visual 2/10), los análisis de laboratorio (velocidad de sedimentación globular 11 mm/h y proteína C reactiva 0,32 mg/dl) eran normales.
DISCUSIÓN
Este paciente presentaba múltiples comorbilidades y un estado clínico delicado que lo hacía vulnerable a cirugías de mayor calibre. La ausencia del aislamiento de un germen se podría haber resuelto con una punción guiada. En el centro donde fue tratado, se optó por la toma de muestras y el lavado endoscópico, ya que el acceso al método endoscópico es fácil y nos permite no solo obtener una muestra de calidad, sino que también nos da la posibilidad de hacer un lavado con solución fisiológica usando el mismo endoscopio y, a su vez, resecar el tejido desvitalizado.
El rescate bacteriológico mediante técnicas de punción guiadas bajo tomografía tiene un rango variable de entre el 36% y el 91% en pacientes con infección espinal.15,16,17,18,19,20,21 Yang y cols. comunicaron un rescate del 90% para la técnica endoscópica utilizada para tomar muestra en pacientes infectados.15 En nuestro paciente, se aislaron gérmenes en todas las muestras, lo que coincide con las investigaciones descritas por estos autores.
Actualmente, se dispone de escasa bibliografía sobre el tratamiento endoscópico de la espondilodiscitis. Abreu y cols. llevaron a cabo una revisión sistemática que incluyó 14 estudios con un total de 342 pacientes. Señalaron que es un procedimiento seguro y eficaz, aunque sin un consenso claro en cuanto a la indicación quirúrgica.22
La cirugía de columna está migrando de manera exponencial a procedimientos cada vez menos cruentos. La cirugía endoscópica tiene gran potencial para convertirse en el nuevo procedimiento de referencia para tratar hernias de disco lumbares.23 Aún resta mucho por investigar sobre su uso para las infecciones espinales.
Una de las principales dificultades para su empleo de rutina son los elevados costos económicos de los instrumentos necesarios. Otra de las dificultades para la aplicación de esta técnica es la curva de aprendizaje. Dentro del espectro de enfermedades factibles de ser tratadas con la técnica endoscópica, la técnica adentro-adentro utilizada en el caso descrito es de las más sencillas en cuanto a los aspectos técnicos y el riesgo de complicaciones es bajo. Al comenzar la curva de aprendizaje, se recomienda la formación con cirujanos con experiencia en este tipo de técnicas, la asistencia a cursos en modelos simulados o cadáveres, y contar con un cirujano mentor que provea asesoría prequirúrgica para brindar recomendaciones en cada caso.24
El escaso daño que se genera en los tejidos no es la única razón por la cual se recomienda este tipo de técnicas. En la actualidad, se pueden utilizar para tratar casi todas las enfermedades de la columna, dejando afuera a las cirugías de deformidad. La cirugía endoscópica reduce, al mínimo, el daño iatrogénico y preserva la integridad de las facetas articulares; a su vez, la visión que se logra mediante la óptica de trabajo es mayor que la que se logra con un microscopio. El riesgo de infecciones es del 4,4% para las cirugías de columna en general,25 pero hay pocos casos comunicados con las técnicas endoscópicas. Con respecto a las cuestiones económicas, estos procedimientos disminuyen la estancia hospitalaria y los tiempos de retorno laboral son más cortos. Choi y cols. publicaron una comparación costo-efectiva de microdiscectomía y endoscopia, y los resultados fueron mejores con la endoscopia.26
En cuanto a las complicaciones causadas por estas técnicas, se reportaron aumento de la presión intracraneal, hematoma epidural y lesión dural incidental. La hipertensión intracraneal puede llevar al paciente a desarrollar cefaleas y, en algunos casos, convulsiones. Se recomienda terminar el procedimiento lo más rápido posible si ocurre una lesión dural. Con respecto al hematoma epidural, si el sangrado es excesivo al interrumpir la irrigación, se aconseja colocar un catéter de drenaje epidural. Las lesiones durales <1 cm pueden tratarse sin necesidad de suturar el saco, mientras que, para aquellas >1 cm, se recomienda la conversión a cirugía convencional/tubular.27
En conclusión, los resultados en este paciente fueron satisfactorios y la recuperación fue más rápida que cuando se opta por un tratamiento conservador. Teniendo en cuenta la baja morbilidad posquirúrgica que provoca este tipo de procedimientos, es una opción segura y eficaz en manos entrenadas.
Dadas las ventajas de la cirugía endoscópica frente a las cirugías convencionales, creemos que es importante que los cirujanos de columna desarrollen habilidades en este tipo de procedimientos, ya sea para el tratamiento de infecciones o de otro tipo de cuadros de la columna vertebral.